Basados en la presunción de que aproximadamente el 90% de los trombos en la FA de origen no valvular se originan en la orejuela izquierda, diferentes alternativas que persiguen “excluir” la OI de la circulación sistémica se fueron desarrollando. La fibrilación auricular (FA) es la arritmia mas frecuente. Se estima que a la edad de
Basados en la presunción de que aproximadamente el 90% de los trombos en la FA de origen no valvular se originan en la orejuela izquierda, diferentes alternativas que persiguen “excluir” la OI de la circulación sistémica se fueron desarrollando.
La fibrilación auricular (FA) es la arritmia mas frecuente. Se estima que a la edad de 80 años 1 de cada 4 personas habrá padecido al menos un evento de FA1.
El tratamiento de esta epidemia tiene 2 aristas bien definidas. La primera consiste en el control de síntomas y por lo tanto mejorar la calidad de vida del paciente. Aquí las opciones, que en muchos casos se complementan, son muy variadas e incluyen cambios en el estilo de vida, tratamiento de factores de riesgo (HTA, apnea obstructiva del sueño, etc.), drogas antiarrítmicas, cardioversión eléctrica y ablación por catéter o quirúrgica.
La segunda arista del tratamiento se basa en la prevención del accidente cerebrovascular (ACV) isquémico y, por lo tanto, en la reducción de la morbi-mortalidad. A diferencia de la anterior, en ésta, las opciones terapéuticas han sido clásicamente escasas: anticoagulación o exponerlo al paciente a un riesgo cinco veces mayor de eventos embólicos, incluidos el ACV isquémico.
A pesar de que, acertadamente, decidamos anticoagular a nuestros pacientes, y de los grandes avances farmacológicos con nuevos anticoagulantes orales (NOACs), ésta no deja de ser una “enfermedad necesaria” inducida por el médico a la cual exponemos a nuestros pacientes de por vida.
A este riesgo intrínseco de la anticoagulación se suma el hecho de que sólo el 50-60% los pacientes bajo warfarina/acenocumarol mantienen un adecuado rango terapéutico. Como si esto fuera poco, la tasa de discontinuación de warfarina se estima en un 20% en 2-3 años2. Esto parece ser un efecto de clase ya que similares tasas de discontinuación fueron observadas con los NOACs3.
Es así que la problemática esta planteada. Como proteger adecuadamente a estos pacientes evitando la toxicidad de la anticoagulación? La respuesta: alternativas mecánicas.
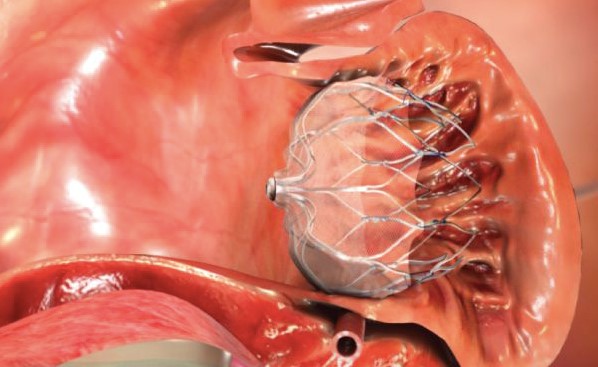
Basados en la presunción de que aproximadamente el 90% de los trombos en la FA de origen no valvular se originan en la orejuela izquierda (OI), diferentes alternativas que persiguen “excluir” la OI de la circulación sistémica se fueron desarrollando. Estas pueden ser quirúrgicas, percutáneas o mixtas.
El concepto del cierre quirúrgico de la OI para prevenir ACV tiene sus primeros reportes en la década del 40. Actualmente, muchos centros incluido el nuestro remueven la OI en pacientes seleccionados, sometidos a cirugía cardiaca principalmente a cirugía cardíaca valvular. A pesar de esto, carecemos de evidencia robusta que demuestre que remover la OI funcione. Como es de esperar, la adición de este procedimiento durante una cirugía cardíaca se ha asociado con un incremento en las tasas de complicaciones4. En este aspecto, la Universidad de McMaster junto con el Population Health Research Institute, lideran el estudio multicéntrico LAAOS III (https://clinicaltrials.gov/ct2/show/NCT01561651). Dicho estudio randomiza pacientes con FA sometidos a cirugía cardíaca a la remoción o no de la OI, y busca dar una respuesta “definitiva” a este interrogante.
Más recientemente, hemos sido y estamos siendo testigos del desarrollo de técnicas percutáneas para amputar o excluir la OI. El articulo publicado en la revista The Journal of Innovations in Cardiac Rhythm Management presenta una revisión de las diferentes estrategias disponibles para la exclusión de la OI con especial énfasis en las técnicas percutáneas utilizando los dispositivos WATCHMAN (Boston Scientific), AMPLATZER (St. Jude Medical), y técnicas híbridas como el LARIAT (SentreHEART)5. Recomendamos su lectura para una detallada información sobre los estudios y sus resultados relacionados con éstas técnicas.
El abordaje percutáneo se inició con el dispositivo PLAATO, precursor del WATCHMAN y AMPLATZER. A pesar de que estos dispositivos se encuentran comercialmente disponibles en Europa y Latinoamérica desde hace unos años, solo el WATCHMAN fue recientemente aprobado por la FDA y Health Canadá, para su utilización en los Estados Unidos y Canadá respectivamente. Esto se debe a que la seguridad y eficacia del dispositivo WATCHMAN fue testeada en dos estudios randomizados (PROTECT AF y PREVAIL), mientras que solo contamos con estudios no randomizados del AMPLATZER. Muy simplificadamente, los estudios de WATCHMAN han presentado resultados dispares. En el PROTECT AF, WATCHMAN fue no inferior a warfarina en el punto primario de ACV, embolia sistémica y muerte cardiovascular; pero con altas tasas de complicaciones relacionadas al procedimiento (eficaz pero no seguro). Posteriormente en el PREVAIL, WATCHMAN no demostró ser no inferior a warfarina. Sin embargo, debido a la experiencia adquirida, se observó una reducción importante en las complicaciones relacionadas al implante (seguro pero no eficaz). En un metaanálisis realizado posteriormente, WATCHMAN se presenta como no inferior a warfarina en la prevención del ACV (isquémico y hemorrágico)6.
El dispositivo LARIAT, a diferencia de los otros, utiliza una técnica híbrida de oclusión que combina un abordaje endocárdico y una sutura desde el epicardio a través de un acceso epicárdico. Este dispositivo tampoco se encuentra aprobado por la FDA para el cierre de orejuela y carece de estudios randomizados. Sin embargo, también se ha utilizado y se utiliza en miles de pacientes alrededor del mundo con buenos resultados, según registros de casos.
Como es de esperar en todo procedimiento intervencionista, a medida que se fue ganando experiencia la tasa de complicaciones fue disminuyendo y el éxito del implante aumentando. Adicionalmente, los bioingenieros van mejorando los materiales y dispositivos necesarios para su implante.
A pesar de estos avances, seria muy simplista pensar que un procedimiento mecánico, y limitado a un sector anatómico, podría ser suficiente para reducir significativamente el riesgo del ACV isquémico en comparación con la anticoagulación (idea original que llevó al desarrollo de las diferentes técnicas de cierre de OI).
La FA es una enfermedad sistémica y su trombogénesis es también multifactorial, incluyendo todos los componentes de la triada de Virchow7. Además, el cierre de OI tampoco reducirá el riesgo de ACV isquémico proveniente de otras fuentes vasculares como placas carotideas o aórticas.
Por ello no sorprende el hecho que algunos estudios muestren que éste procedimiento no sea tan efectivo como warfarina en la reducción del ACV isquémico. Sin embargo, su principal beneficio radica en la reducción significativa de la hemorragia intracerebral (0.5% vs 3%)6. Por lo tanto, el beneficio de la oclusión de la OI viene dado principalmente porque evita los efectos adversos de la anticoagulación más que por la eficacia en la reducción de los eventos embólicos. Los NOACs han demostrado reducir el sangrado intracerebral con respecto a la warfarina. Desafortunadamente no existen estudios que comparen NOACs con cierre de OI.
Poniendo todo en perspectiva, el numero de herramientas disponibles y la experiencia adquirida en las técnicas no quirúrgicas de oclusión de OI predicen que estos procedimientos aumentarán substancialmente. Sin embargo, todavía quedan muchas respuestas por responder. Esto se refleja en las Guías mas actualizadas donde todavía no existe una recomendación para su uso como alternativa a la wafarina. Por ahora, se recomienda que estos dispositivos sean considerados solo en pacientes con contraindicación a la anticoagulación por tiempo prolongado (Clase IIb, Nivel de Evidencia B)8.
A futuro, urge la necesidad de estudios con información de la eficacia a largo plazo, estudios entre los diferentes dispositivos, estudios comparativos con NOACs y que den respuesta al tipo y duración del tratamiento antiplaquetario post-procedimiento. Hasta ese momento y a pesar de su toxicidad, la anticoagulación continuará siendo el standard of care.
- Ver link AQUI
Referencias
- Magnani JW, Rienstra M, Lin H, et al. Atrial fibrillation: current knowledge and future directions in epidemiology and genomics. Circulation. 2011;124:1982–93.
- Connolly SJ, Pogue J, Eikelboom J, Flaker G, Commerford P, Franzosi MG, et al. Benefit of oral anticoagulant over antiplatelet therapy in atrial fibrillation depends on the quality of international normalized ratio control achieved by centers and countries as measured by time in therapeutic range. Circulation 2008;118:2029-37.
- Whitlock RP, Healey JS, Holmes DR. Left atrial appendage occlusion debate revisited. Circulation. 2015;131(8):756–761.
- Aryana A, Singh SK, Singh SM, GearoidO’Neill P, Bowers MR, Allen SL, Lewandowski SL, Vierra EC, d’Avila A. Association between incomplete surgical ligation of left atrial appendage and stroke and systemic embolization. Heart Rhythm 2015;12:1431–1437.
- Iskandar S, Afzal M, Lavu M et al. Left Atrial Appendage Closure for Stroke Prevention is Safe and Effective in Selected Patients with Atrial Fibrillation. The Journal of Innovations in Cardiac Rhythm Management 2016;7: 2378–2386.
- Holmes DR Jr, Doshi SK, Kar S, Price MJ, Sanchez JM, Sievert H, Valderrabano M, Reddy VY. Left Atrial Appendage Closure as an Alternative toWarfarin for Stroke Prevention in Atrial Fibrillation: A Patient-Level Meta-Analysis. J Am Coll Cardiol 2015;65:2614–2623.
- Watson T, Shantsila E, Lip GYH. Mechanisms of thrombogenesis in atrial fibrillation: Virchow’s triad revisited. Lancet 2009;373:155–66
- Kirchhof P, Benussi S, Kotecha D et al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS: The Task Force for the management of atrial fibrillation of the European Society of Cardiology (ESC)Developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESCEndorsed by the European Stroke Organisation (ESO). Eur Heart J. 2016 Aug 27. pii: ehw210.









































2 Comments
Francisco Lopez
noviembre 21, 2016, 2:16 pmInteresante revision. Por nuestra cuenta en IMECC se realiza cierre quirurgico de la orejuela en aquellos pacientes fibrilados cronicos que someten a remplazo valvular, con buen exito y sin mayores complicaciones. Igual los seguimos anticoagulando a pesar del cierre ya que segun la ultima guia de FA recomienda no suspenderla.
Con respecto al cierre percutaneo entiendo que en otros centros han tenido bajo exito procedural con ACV intra procedimiento y post.
Felicidadez por el articulo.
REPLYAldo Carrizo@Francisco Lopez
noviembre 22, 2016, 12:23 amAsi es, las guias recomiendan continuar con anticoagulacion luego del cierre quirurgico. Sin embargo, no sabemos si realmente debemos mantenerlos anticoagulados o no porque simplemente no hay evidencia. En algunos centros como el nuestro, si el paciente es chads_vasc bajo (<3) quedan anticoagulados por 3 meses post cirugia y luego se suspende. Si el riesgo embolico es alto, siguen anticoagulados. Repito, sin evidencia.
REPLYGracias por tu aporte.