Este artículo revisa las principales características farmacológicas de la aspirina y la evidencia que existe en torno a su utilización en prevención primaria. El ácido acetilsalicílico, conocido universalmente como aspirina (AAS) es el agente antiplaquetario más utilizado como tratamiento para la prevención de las complicaciones aterotrombóticas asociadas a la enfermedad cardiovascular (ECV). En prevención secundaria,
Este artículo revisa las principales características farmacológicas de la aspirina y la evidencia que existe en torno a su utilización en prevención primaria.
El ácido acetilsalicílico, conocido universalmente como aspirina (AAS) es el agente antiplaquetario más utilizado como tratamiento para la prevención de las complicaciones aterotrombóticas asociadas a la enfermedad cardiovascular (ECV). En prevención secundaria, su beneficio se encuentra bien establecido, 1 sin embargo, su utilización en prevención primaria (pacientes sin enfermedad cardiovascular establecida) es motivo de controversia.
Estudios realizados hace más de 20 años, encontraron que AAS reduce el riesgo de infarto de miocardio (IAM) y accidente cerebrovascular isquémico (stroke) a expensas de incremento en el riesgo de sangrado, sin ningún efecto en la mortalidad. Estos hallazgos llevaron a la amplia utilización de este fármaco en prevención primaria. Sin embargo, estudios recientes demostraron un beneficio neto neutral o inclusive negativo en este escenario 3-5. En este artículo revisaremos las principales características farmacológicas de la aspirina y la evidencia que existe en torno a su utilización en pacientes sin ECV.
Aspirina: Farmacología
La aspirina actúa como antiagregante plaquetario inhibiendo la actividad de las enzimas ciclooxigenasa 1 y 2 (COX 1 y COX 2), generando una inhibición del tromboxano A2 (TXA2) y prostaciclina (PGI2), moléculas que poseen mecanismos biológicos opuestos (Figura 1). El TXA2 favorece la activación y agregación plaquetaria, mientras que la PGI2 reduce la activación y agregación de las mismas; por otro lado, la PGI2 cumple un papel protector en la mucosa gastrointestinal (en la producción de la mucosa epitelial, perfusión microvascular de la mucosa y su cicatrización). La AAS, por lo tanto, facilita y perpetúa la injuria ácida directa gastrointestinal (promoviendo lesiones mucosas nuevas y empeorando lesiones existentes), y sumado al impedimento de la hemostasia, favorece el riesgo de complicaciones de sangrado gastrointestinal.

Estudios históricos y metanálisis
Existen múltiples estudios que evaluaron el uso de aspirina en prevención primaria, sin embargo, sólo algunos han demostrado beneficio, y en su mayoría, encontraron incremento en el riesgo de sangrado. La heterogeneidad en las dosis utilizadas y las poblaciones estudiadas podrían haber contribuido en los resultados no concluyentes. Por otro lado, la mayoría de los estudios (hasta el año 2005) que demostraron beneficio clínico en este escenario, en su mayoría no tenían factores de riesgo controlados (colesterol, hipertensión arterial y alta tasa de tabaquismo) y no incluían estrategias farmacológicas con beneficio demostrado en prevención cardiovascular como son las estatinas y los inhibidores de la enzima convertidora de angiontensina (IECA). Ensayos posteriores con mejor control de estas variables y factores de riesgo asociados, podrían haber restado el beneficio clínico de la AAS en este contexto (Tabla 1) 6
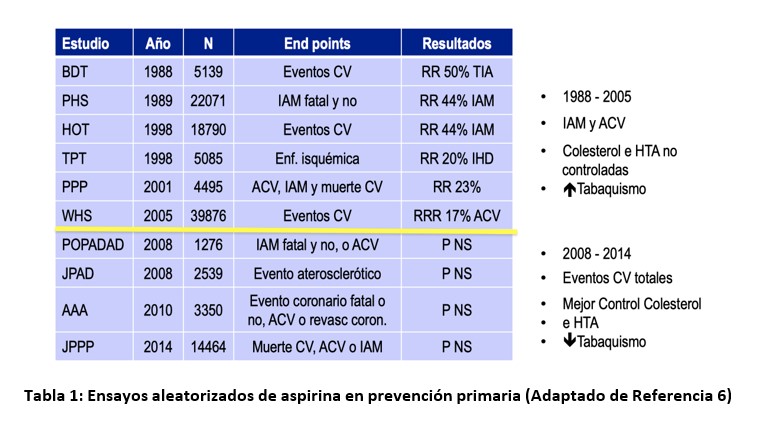
En el año 2009 se publicó el metanálisis Antithrombotic Trialists´ Collaboration que incluyó estudios de prevención primaria y secundaria, analizando 6 ensayos en prevención primaria con más de 95000 pacientes7. La aspirina se asoció con una reducción relativa (RR) del 12% en el punto final combinado de infarto de miocardio (IAM), stroke y muerte cardiovascular (0.51% vs 0.57% por año, RR 0.88 [0.82-0.94] p=0.0001, NNT 1429), principalmente por reducción relativa del 23% en la tasa de IAM. Otros metanálisis demostraron similar beneficio en los puntos finales combinados isquémicos, a expensas de la reducción de IAM (RR 13-22%) y menor en stroke (RR 5-14%) y muerte total (RR 6%); sin embargo, este beneficio fue contrabalanceado por un gran incremento en los eventos hemorrágicos mayores (incremento RR 55-69%)8.
Los resultados encontrados en estos metanálisis, principalmente el de Antithrombotic Trialists´ Collaboration7 pusieron en duda el beneficio en la utilización de aspirina en pacientes sin enfermedad cardiovascular.
Se intentó encontrar aquel grupo de pacientes en los cuales esta intervención podría reducir los eventos clínicos, sin aumentar sustancialmente el riesgo de complicaciones hemorrágicas. En este contexto, los subgrupos de mayor riesgo, como los diabéticos o aquellos con un riesgo cardiovascular elevado, y bajo riesgo de sangrado, podría ser el nicho en el cual la aspirina brindaría beneficios9 (Figura2).

Nueva evidencia
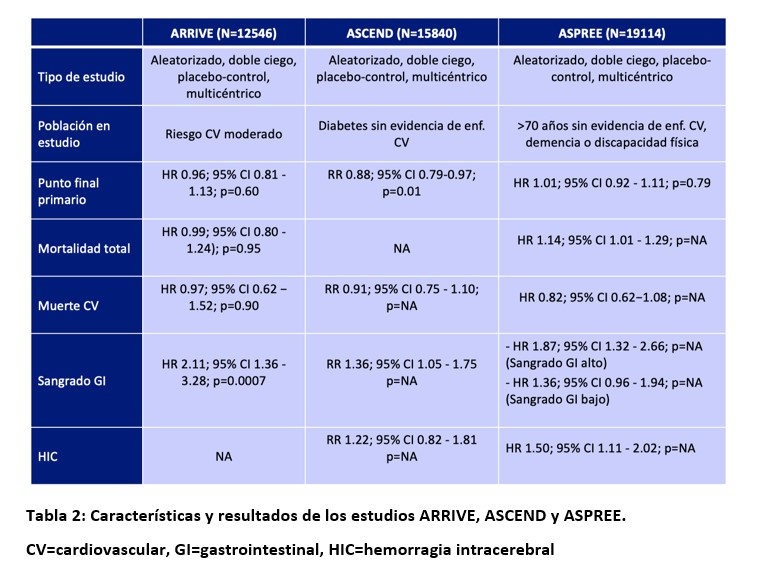
En el año 2018 se publicaron 3 ensayos clínicos aleatorizados de grandes dimensiones, que evaluaron la utilización de la aspirina en diferentes escenarios de mayor riesgo cardiovascular. Los ensayos ARRIVE 3(Aspirin to reduce risk of initial vascular events), ASCEND4 (Study of cardiovascular events in diabetes) y ASPREE5 (Aspirin in reducing events in the eldery). (Tabla 2)
El ensayo ARRIVE aleatorizó 12546 pacientes hombres (>55 años) o mujeres (>60 años) con riesgo cardiovascular moderado (riesgo de evento coronario a 10 años entre 10 y 20%), excluyendo los pacientes diabéticos. Dado el bajo número de eventos en el punto final primario (muerte CV, IAM y stroke), éste tuvo que ser ampliado a angina inestable y accidente isquémico transitorio. La duración del estudio se extendió. En un seguimiento promedio de 5 años, la AAS no demostró beneficios con respecto a placebo en el punto final primario (4.29% AAS vs 4.48% placebo, hazard ratio [HR] 0.96, 95% intervalo de confianza [CI] 0.81 to 1.13; p = 0.60); por su parte, AAS se asoció a incremento en el riesgo de sangrado gastrointestinal (GI) (0.97% AAS vs 0.46% placebo, HR 2.11, 95% CI 1.36 to 3.28; p = 0.0007) sin diferencias en lo que respecta a stroke hemorrágico. 3
El estudio ASCEND evaluó el uso de AAS en pacientes con diabetes mellitus (DBT) tipo 1 y 2 sin ECV establecida. Tuvo un diseño 2×2, evaluando también los ácidos grasos n-3 vs placebo en eventos vasculares. Este ensayo también debió modificar su diseño agregando el accidente isquémico transitorio al punto final primario y extendiendo el seguimiento. El estudio tuvo una duración promedio de 7.4 años, logrando una reduccion significativa del punto final primario (8.5% AAS vs 9.6% placebo, RR 0.88, 95%
CI 0.79 – 0.97; p = 0.01). Sin embargo, la rama AAS experimentó un incremento en los eventos de sangrado mayores (4.1% AAS vs 3.2% placebo, RR 1.29, 95% CI 1.09-1.52; p = 0.003), a expensas del sangrado gastrointestinal no fatal. Este estudio tuvo una reducción absoluta de eventos de 1.1%, contrabalanceada por un incremento absoluto en la tasa de sangrado de 0.9%.
Por último, el ensayo ASPREE evaluó el uso de aspirina en pacientes >70 años (>65 raza afroamericana o latinos) con el foco en la sobrevida libre de discapacidad y la reducción de eventos. Se incluyeron 19114 pacientes a recibir AAS o placebo. A 4.7 años de seguimiento no hubo diferencias significativas en el punto final primario (muerte, demencia o discapacidad física) (21.5 eventos por 1000 personas-año en el grupo AAS y 21.2 per 1,000 personas- año en el grupo placebo, HR 1.01, 95% CI, 0.92 to 1.11; p = 0.79), tampoco hubo reducción en la tasa de eventos vasculares que incluían muerte CV, IAM y stroke. Por su parte, el riesgo de sangrado fue mayor en el grupo AAS (3.8% AAS vs 2.8% placebo, HR 1.38; 95% CI, 1.18 – 1.62; p 0.001), a expensas principalmente del sangrado GI. La mortalidad total se incrementó en el grupo AAS, atribuído en su mayor parte al cáncer.
¿Qué recomiendan las Guías?
En el año 2016, las guías del US Preventative Services Task Force (USPSTF) recomendaron el uso de AAS en pacientes de 50-59 años con un riesgo CV a 10 años >10% (beneficio moderado) y bajo riesgo de sangrado, y aconsejaron individualizar su utilización en pacientes de 60-69 años (beneficio pequeño), mientras que no recomendaron su uso en <50 años y >70 años. 10 (Tabla 3)
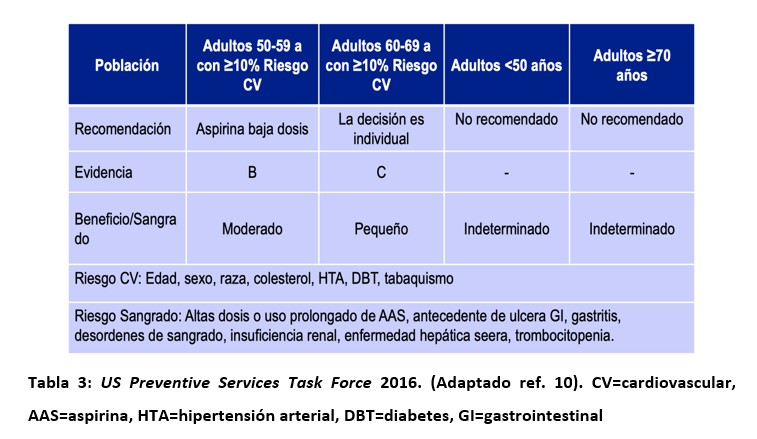
Las guías de prevención CV ACC/AHA, guías ADA y ESC, desaconsejan el uso de AAS en individuos >70 años (Clase III), mientras que recomiendan “considerar” su uso en aquellos entre 40-70 años cuando hay riesgo cardiovascular elevado y bajo riesgo de sangrado (Clase IIb – IIa).11-13 Luego de la publicación de los estudios ARRIVE, ASCEND y ASPREE, las guías de actuación clínica tomaron en cuenta dichos resultados en sus recomendaciones.
En la actualidad, el USPSTF se encuentra elaborando nuevas guías de recomendación para el uso de la aspirina en prevención primaria cardiovascular.14
Comentario personal:
La aspirina ha sido durante décadas uno de los tratamientos farmacológicos más utilizados por los cardiologos. La comunidad tiene internalizada en su imaginario social que “tomar una aspirina al día es bueno para el corazón”.
En los últimos años, los metanálisis y los últimos ensayos publicados, han demostrado que el beneficio de la aspirina en pacientes sin enfermedad cardiovascular es pequeño, y en un subgrupo de la población.
No sólo debemos pensar en el beneficio que un fármaco produce por su mecanismo de acción, sino también debemos considerar los posibles daños o efectos adversos que el mismo puede generar y contrarrestar sus posibles beneficios. Cuando evaluamos riesgo/beneficio, la AAS posee efectos adversos hemorrágicos que debemos tomar en cuenta y no sólo su efecto positivo sobre los puntos finales isquémicos. 15 (figura 3).

Por otro lado, los estudios realizados en años previos, muchas veces siguen siendo considerados como irrefutables al día de hoy, sin tener en cuenta que la medicina avanza, incorporando nuevas tecnologías, nuevos tratamientos, y nuevos fármacos que, si bien no poseen el mismo mecanismo de acción y no actúan sobre las mismas patologías, pueden afectar sus resultados de manera indirecta. Esto podría haber sucedido con la AAS y otros tratamientos como antihipertensivos (IECA) e hipolipemiantes (estatinas).
Además, una pregunta que debemos realizarnos en todo estudio de intervención farmacológica en prevención cardiovascular ¿los resultados de dichos ensayos que evaluaron AAS hubieran sido los mismos si la población hubiese tenido un estilo de vida saludable (actividad física regular y alimentación con bajo contenido de carbohidratos y ultraprocesados)?.
Cada día encontramos más evidencia para limitar y evaluar minusciosamente la indicación de aspirina en pacientes sin enfermedad cardiovascular. Incluso aquellos subgrupos de mayor riesgo cardiovascular, poseen un riesgo de sangrado significativo a largo plazo, lo cual ha llevado a muchas sociedades a recomendar compartir la decisión con el paciente sobre qué riesgos desea asumir a largo plazo, infarto de miocardio o sangrado gastrointestinal.
En lo personal no utilizo aspirina en prevención primaria, a excepción de aquellos pacientes con alto riesgo cardiovascular, bajo riesgo de sangrado y algún estudio que arroje evidencia de alta carga aterosclerótica (score de calcio coronario [CAC] alto, doppler carotídeo o miembros inferiores con placas fibrocálcicas pequeñas). Debemos considerar la administración de un inhibidor de la bomba de protones ya que esta estrategia podría disminuír el riesgo de sangrados gastrointestinales.
En conclusión, la utilización de aspirina en prevención primaria es controversial en la actualidad. Cada día es más limitada, y podría tener su lugar en un pequeño subgrupo de alto riesgo cardiovascular, bajo riesgo de sangrado y edades medias de la vida, que como cardiologos debemos saber individualizar.
Referencias










































3 Comments
Jorge Juarez
enero 19, 2022, 12:07 pmQue gran revisión Gonzalo… felicidades y gracias por este resumen👍
REPLYEthel Vidalón Soldevilla
abril 15, 2022, 9:28 amMuy buena revisión.
REPLYGracias.
Roberto Mayor
julio 4, 2022, 11:42 pmTodo gracias al Sr. Anderson Carl por ayudarme con mis ganancias y hacer posible mi quinto retiro. Estoy aquí para compartir contigo una increíble oportunidad que te cambiará la vida. se llama opciones comerciales de Bitcoin / Forex. es un negocio muy lucrativo que puede generarle hasta $2570 en una semana con una inversión inicial de solo $200. Soy la prueba viviente de esta gran oportunidad de negocio. Si alguien está interesado en operar con bitcoin o cualquier criptomoneda y quiere una operación exitosa sin perder, notifique al Sr. Anderson Carl ahora en Whatsapp: +1 (252) 285-2093 Correo electrónico: andersoncarlassettrade@gmail.com
REPLY