El objetivo principal de este trabajo se centró en medir y comparar el efecto de los cuidados paliativos sobre pacientes con enfermedades crónicas en estadio avanzado/terminal. Los cuidados paliativos son un abordaje que tiene como objetivo mejorar la calidad de vida de los pacientes con enfermedades crónicas sin tratamiento curativo, por medio de la identificación
El objetivo principal de este trabajo se centró en medir y comparar el efecto de los cuidados paliativos sobre pacientes con enfermedades crónicas en estadio avanzado/terminal.
Los cuidados paliativos son un abordaje que tiene como objetivo mejorar la calidad de vida de los pacientes con enfermedades crónicas sin tratamiento curativo, por medio de la identificación de los diversos problemas físicos, psicosociales y espirituales, para la prevención y alivio de estos (1).
La insuficiencia cardíaca (IC) presenta diferentes características que la hacen candidata a este tipo de intervenciones. Alrededor de un 40% de los pacientes fallecen al año de su primera internación, y durante el curso de la enfermedad se desarrolla: agotamiento físico, emocional, pérdida de la independencia y la disrupción de roles sociales, que en conjunto producen deterioro de la calidad de vida (2).
La finalidad de los cuidados paliativos en relación a la IC se proyecta a mejorar la calidad de vida, reducir el sufrimiento de pacientes y familiares, esto por medio de: asesoramiento experto en manejo del dolor y otros padecimientos físicos, cuidado psicosocial, identificación de objetivos del cuidado y soporte para la toma de decisiones en tratamientos complejos y estadio final de la enfermedad (3).
A pesar de los múltiples beneficios observados con relación a los cuidados paliativos en insuficiencia cardíaca y otras enfermedades crónicas, la evidencia sigue siendo limitada, debido a que la mayoría de los trabajos abarcan el ámbito de la oncología; sin embargo, diferentes metaanálisis y estudios retrospectivos, demuestran que hay una tendencia al beneficio extendido en estos grupos (3,4).
Con relación a esta problemática el Dr. Kieran L. Quinn y colaboradores desarrollaron en Ontario Canadá, un estudio observacional, de cohorte retrospectivo, multicéntrico, publicado en el British Medical Journal en abril del 2020. El objetivo principal de este trabajo se centró en medir y comparar el efecto de los cuidados paliativos sobre pacientes con enfermedades crónicas en estadio avanzado/terminal; los eventos a medir incluyeron: visitas no programadas al área de emergencias, hospitalizaciones e internación en unidad de cuidados intensivos. Como objetivos secundarios se fueron: lugar de fallecimiento (casa u hospital), y taza de intervenciones mayores (ventilación con presión positiva, reanimación cardiopulmonar, terapia de reemplazo renal).
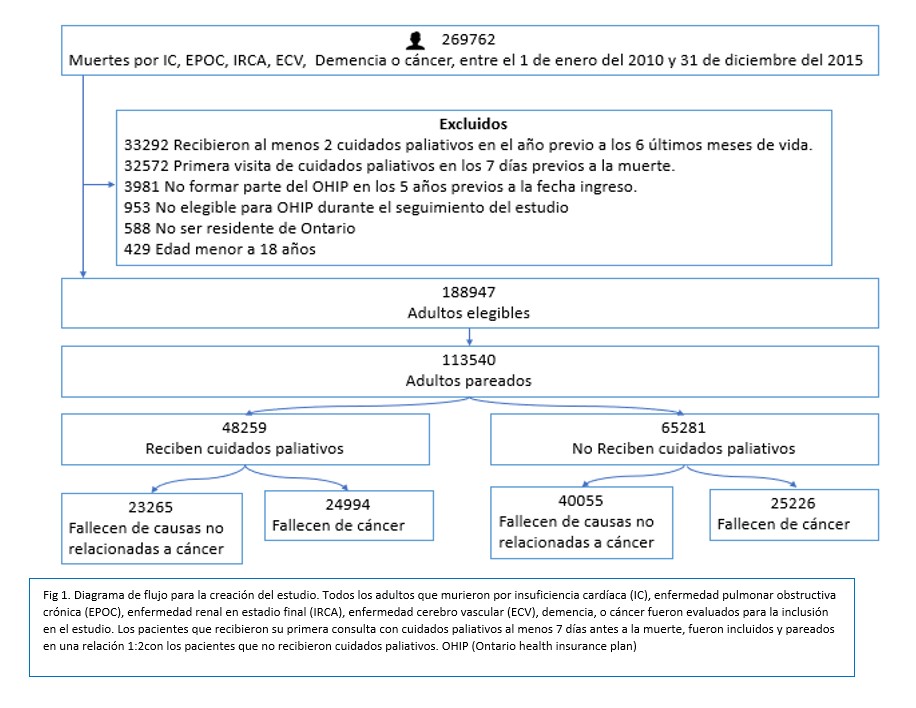
La población analizada en el trabajo proviene de las bases de datos “Ontario health insurance plan” (OHIP), con un total de 260.762 pacientes que fallecieron en el periodo entre 2010 y 2015, las causas del fallecimiento se dividieron en oncológicas y no oncológicas y dentro de las no oncológicas se encontraban: Insuficiencia cardíaca, Enfermedad Pulmonar Obstructiva Crónica (EPOC), Insuficiencia Renal Crónica (IRC) en estadio final, Evento Cerebro Vascular (ECV) , cirrosis y demencia; se excluyeron pacientes que recibieron en dos o más ocasiones cuidados paliativos en el año previo a los 6 meses de fallecimiento, primera visita de cuidado paliativo 7 días previos a la muerte, no ser residente de Ontario, menores de 18 años de edad, no ser elegibles para OHIP durante el seguimiento. Los pacientes seleccionados fueron agrupados en relación a diversos criterios con el objetivo de mantener una similitud entre ambos grupos, se dividieron en 2 grupos principales; los que recibieron cuidados paliativos (48259) y los que no (65281), y a su vez subdivididos en fallecidos relacionados a enfermedad oncológica (24994/25226) y no relacionados a enfermedad oncológica (23265/40055) Fig1.
Con respecto a las características de la población analizada, la edad media de los pacientes fue de 84 años, un 58.9% correspondían al sexo femenino, el 20% de los pacientes presentaron IC, la muerte por IC correspondía al 10%, la media del score de fragilidad fue 8.8.
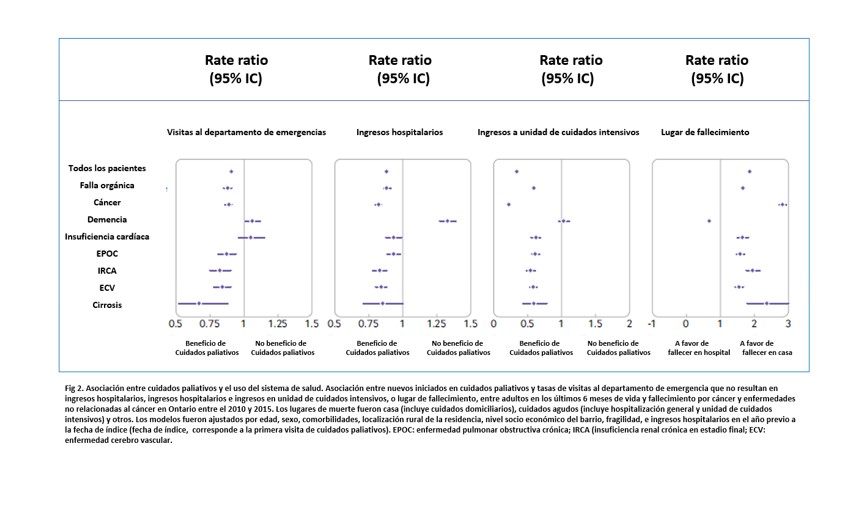
El análisis de los resultados del trabajo demostró, una significativa reducción en la tasa de consultas en el área de emergencias para el grupo bajo tratamiento paliativo, con una tasa cruda de 1.9 vs 2.9 por persona al año (IC 0.85-0.91), sin embargo, en el subgrupo de pacientes con IC no hubo beneficio, por lo observado en el Forest PLOT (Fig 2); los ingresos hospitalarios presentaron una reducción significativa con una tasa cruda de 6.1 vs 8.7 por persona (IC 0.86-0.91), en el subgrupo de IC se observa una tendencia a la disminución pero que no llega a ser significativa (Fig 2); con relación a las hospitalizaciones en área de cuidados críticos es donde se magnifica el impacto con una tasa cruda de 1.4 vs 2.9 por persona, (IC 0.56-0.62), con similares beneficios en el subgrupo de pacientes con IC (Fig.2). Un apartado especial se toma para el subgrupo de pacientes que fallecen por demencia, no se encuentra beneficio en los ingresos a unidades de cuidados intensivos, con aumento en la incidencia de ingresos hospitalarios y atención en área de emergencia, sin embargo, esta diferencia se evidenció en los pacientes que vivían en asilos.
En conclusión, los beneficios fueron similares para pacientes que fallecieron por enfermedad oncológica y no oncológica, con una tendencia a mayor beneficio con respecto a la disminución de ingresos en unidad de cuidados intensivos para el grupo oncológico. En números absolutos, el autor resume los resultados para el grupo de muerte por enfermedades crónicas en: 1 visita menos por cada 11 pacientes, 1 ingreso hospitalario menos por cada 4 pacientes, y 1 ingreso menos en terapia intensiva por cada 1 a 2 pacientes que reciben estos cuidados. En relación con el lugar de fallecimiento, presentaron una tendencia significativa a que se desarrolle en su hogar (odds ratio 1.67) para todos los grupos con excepción de los pacientes con demencia.
Los cuidados paliativos son el tratamiento de elección de enfermedades neoplásicas en fase terminal, donde han demostrado presentar beneficios en múltiples aspectos (5), en relación con estos hallazgos se ha extendido su aplicación a otras enfermedades crónicas en fase terminal con resultados similares: alivio del dolor, mejoría de la calidad de vida y mejor relación costo/efectividad para el sistema de salud (6 -8).
Cuando nos enfocamos en los pacientes con insuficiencia cardíaca avanzada y los comparamos con los que presentan enfermedades oncológicas, tienen una mayor incidencia de ingresos en área de emergencia, hospitalizaciones e ingresos en unidad de cuidados intensivos (9). Los trabajos enfocados en los cuidados paliativos durante los estadios finales de esta enfermedad demuestran una disminución notable en los ingresos hospitalarios (10), y mejoría de la calidad de vida. La evidencia relacionada con la revisión de este tema se enfoca en evaluar el alivio de síntomas y de alguna manera aportar en la toma de decisiones sobre limitación terapéutica o administración de terapias avanzadas que son frecuentes en esta población (11, 12).
En este contexto se pueden apreciar tres escenarios diferentes; el primer escenario que corresponde a las visitas al área de emergencias, existe una evidente tendencia al aumento, probablemente relacionado al control más estricto de los pacientes y la detección temprana de signos de descompensación; el segundo escenario, con una tendencia a la disminución de ingresos hospitalarios por insuficiencia cardíaca, podría relacionarse con el tratamiento y resolución precoz de los episodios de reagudización, su resultado podría llegar a ser significativo si el número de pacientes fuera mayor; el tercer escenario, con una disminución significativa de los ingresos al área de cuidados intensivos, podría ser resultado de los dos escenarios previos, además de una comprensión mayor del estadio final de la enfermedad por parte de los familiares, es probable que esto se acompañe del beneficio de menos procedimientos invasivos, menor estrés emocional y físico para pacientes y familiares, y menor impacto económico sobre el sistema de salud.
CONCLUSION
Los cuidados paliativos se asociaron con una reducción significativa de las consultas en el área de emergencia (12%), ingresos hospitalarios (12%), e ingresos en unidad de cuidados intensivos (41%), en pacientes con enfermedad crónica avanzada no oncológica. Este beneficio se extiende a los pacientes con insuficiencia cardiaca avanzada, en relación con los ingresos hospitalarios y en unidad de cuidados intensivos; por lo tanto, es necesario incorporar esta estrategia como parte de nuestro esquema de tratamiento médico óptimo, con el objetivo de ofrecer además de medicamentos y dispositivos de última generación, un complemento para aliviar otras dolencias derivadas de esta enfermedad a nivel físico y emocional, tanto del paciente como de su familia.
Ver link AQUI
BIBLIOGAFIA
1.- World Health Organization. WHO definition of palliative care. https://www.who.int/cancer/palliative/definition/en/
2.- Kavalieratos D, Gelfman L, Tycon L, Riegel B, Bekelman D, Ikejiani D, Goldstein N, Kimmel S, Bakitas A, Arnold R. Palliative Care in Heart Failure Rationale, Evidence, and Future Priorities. JACC, 2017;70(15):1919–30
3.- . Kavalieratos D, Corbelli J, Zhang D, et al. Association between palliative care and patient and caregiver outcomes: a systematic review and meta-analysis. JAMA, 2016;316:2104–14.
4.- Diop M, Rudolph J, Zimmerman K, Richter M, Skarf L. Palliative Care Interventions for Patients with Heart Failure: A Systematic Review and Meta-Analysis. J Palliat Med. 2017;20(1):84-92.
5.- Haun M, Estel S, Rücker G, etal. Early palliative care for adults with advanced cancer. Cochrane Database Syst Rev, 2017;6:
6.- Maetens A, Beernaert K, De Schreye R, etal. Impact of palliative home care support on the quality and costs of care at the end of life: a population-level matched cohort study. BMJ Open, 2019;9:
7.- Chitnis X, Georghiou T, Steventon A, Bardsley M. Effect of a home-based end-of-life nursing service on hospital use at the end of life and place of death: a study using administrative data and matched controls. BMJ Support Palliat Care, 2013;3:422-30.
8.- Seow H, Brazil K, Sussman J, etal. Impact of community based, specialist palliative care teams on hospitalisations and emergency department visits late in life and hospital deaths: a pooled analysis. BMJ, 2014;348:3496.
9.-. Setoguchi S, Glynn R, Stedman M, Flavell C, Levin R, Stevenson L. Hospice, opiates, and acute care service use among the elderly before death from heart failure or cancer. Am Heart J, 2010;160:139–44.
10.- Diop M, Rudolph J, Zimmerman K, Richter M, Skarf L, MD7,8. Palliative Care Interventions for Patients with Heart Failure: A Systematic Review and Meta-Analysis. Journal of Palliative Medicine, 2017;20(1)
11.- Okumura T, Sawamura A, Murohara T. Palliative and end-of-life care for heart failure patients in an aging society. Korean J Intern Med, 2018;33:1039-1049
12.- Lowey S. Palliative Care in the Management of Patients with Advanced Heart Failure. In: Islam M. (eds) Heart Failure: From Research to Clinical Practice. Advances in Experimental Medicine and Biology, 2017;1067.










































Deje un comentario
Registrese para comentar. Sus e-mail no será publicados