El sangrado constituye una complicación frecuente en los pacientes portadores de enfermedad coronaria (EC) y/o fibrilación auricular (FA). Estas intercurrencias empeoran el pronóstico de estas poblaciones ya sea por el riesgo inherente al evento o porque la hemorragia puede activar un estado protrombótico y además obligar a la suspensión del tratamiento antiagregante o anticoagulante, predisponiendo
El sangrado constituye una complicación frecuente en los pacientes portadores de enfermedad coronaria (EC) y/o fibrilación auricular (FA). Estas intercurrencias empeoran el pronóstico de estas poblaciones ya sea por el riesgo inherente al evento o porque la hemorragia puede activar un estado protrombótico y además obligar a la suspensión del tratamiento antiagregante o anticoagulante, predisponiendo a eventos isquémicos.
Es por este motivo que resulta fundamental conocer cuál es la conducta más adecuada con respecto al manejo de las drogas antitrombóticas ante un episodio hemorrágico, fundamentalmente si el tratamiento debe ser suspendido, y en ese caso, cuando debe ser reiniciado. Este consenso intenta aclarar este punto, y surge como una necesidad ante la escasa evidencia disponible ya que la mayoría de los estudios randomizados que evaluaron las distintas terapéuticas antitrombóticas excluyeron en su mayoría a los pacientes con sangrado reciente.
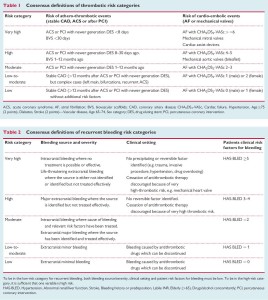
Siempre que nos enfrentemos a este tipo de situaciones debemos considerar el riesgo hemorrágico e isquémico del paciente. Para esto se proponen 5 categorías basándose en variables clínicas, generando así distintos escenarios y algunas consideraciones generales (ver figura 1):
-La situación de más difícil resolución es aquella en la cual el paciente presenta un muy alto riesgo de ambos eventos (tanto trombótico como hemorrágico). En esos casos el consenso propone reiniciar el tratamiento antitrombótico en todas las situaciones en las que hubiera indicación clara (inclusive en sangrados mayores), siempre y cuando el evento hemorrágico no amenace la vida del paciente.
-Si el riesgo trombótico supera al hemorrágico se sugiere mantener los fármacos.
-Si los riesgos se equiparan, se sugiere interrupción breve de la terapéutica.
-Si el riesgo hemorrágico es mayor se intentará reducir el número o las dosis de fármacos anti-isquémicos.
TRATAMIENTO ANTIPLAQUETARIO TRAS UN SANGRADO EXTRACRANEAL
Pacientes tras un síndrome coronario agudo (SCA) o intervención coronaria percutánea (IPC) reciente (<12 meses)
La suspensión prematura de la doble terapia antiagregante (DAPT) dentro del primer año tras un SCA o una IPC tiene implicancias pronósticas desfavorables, más todavía si esa interrupción es temprana (dentro del primer mes) y prolongada (por más de 5 días). Sin embargo, estudios randomizados recientes que utilizaron stents liberadores de drogas (DES) de nueva generación permitirían acortar la duración de la DAPT a 3 o 6 meses en pacientes con alto riesgo hemorrágico. Es más, el reciente estudio LEADERS FREE avala un mes de DAPT en pacientes con alto riesgo hemorrágico y DES.
Al no existir datos sobre el manejo de los más nuevos inhibidores P2Y12 (Prasugrel o Ticagrelor) en situaciones de sangrado, se aconseja que el Clopidogrel sea el segundo antiagregante elegido al momento de reiniciar el tratamiento, independientemente de la terapéutica previa.
Pacientes con enfermedad coronaria estable (> 12 meses tras un SCA o IPC)
Dos meta-análisis confirman que la suspensión del AAS ante un evento de sangrado genera un incremento de la chance de eventos isquémicos (sobre todo en el corto plazo tras la interrupción) por lo que la terapia simple antiagregante debe ser reiniciada lo antes posible tras una hemorragia.
Reinicio de la terapia antiagregante tras un sangrado gastrointestinal
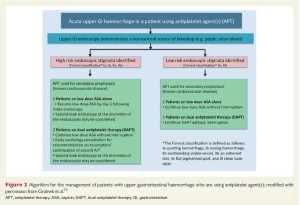
El tracto digestivo constituye un sitio frecuente de hemorragias en pacientes con EC. Es por eso que resulta importante conocer que en estas situaciones la conducta dependerá del tipo de tratamiento que reciba el paciente y del tipo de lesión digestiva que ha generado el sangrado (ver figura 2).
-Si el paciente se encuentra bajo tratamiento antiagregante simple (por ejemplo, AAS) el mismo debe ser reiniciado inmediatamente tras la endoscopia en casos de lesiones con bajo riesgo de sangrado (Forrest IIc-III) o tras 3 días desde la resolución endoscópica en lesiones de alto riesgo (Forrest Ia-Ib-IIa-IIb).
-Si el paciente recibe DAPT, la misma debe ser reiniciada inmediatamente en lesiones de bajo riesgo hemorrágico. En caso de lesiones de alto riesgo, se reiniciará únicamente el AAS, valorando en diferido la necesidad de DAPT una vez superado el evento agudo.
-El tratamiento con altas dosis de inhibidores de la bomba de protones debe ser aplicado en todas las situaciones.
Resumen del tratamiento antiplaquetario tras un sangrado extracraneal
-En pacientes con alto o muy alto riesgo trombótico (SCA o IPC <30 días) que desarrollen un evento hemorrágico (ya sea menor o mayor) se sugiere mantener el tratamiento con AAS. El segundo antiagregante debe ser reiniciado lo antes posible tras la estabilización.
-En pacientes con moderado riesgo trombótico (SCA o IPC entre 1-12 meses) que desarrollen un evento de sangrado (ya sea menor o mayor) el AAS debe ser reiniciado inmediatamente luego de la estabilización. El segundo antiagregante será reinstalado si el riesgo isquémico supera al hemorrágico, recordando que si el stent colocado es un DES de nueva generación, tras el tercer mes no hay necesidad de reiniciarlo.
-El Clopidogrel debe ser el inhibidor P2Y12 a utilizar tras un evento hemorrágico, independientemente de la droga utilizada con anterioridad.
-Si el evento hemorrágico ocurrió en un paciente que presentó un SCA y fue tratado medicamente (sin recibir IPC) el uso de AAS solamente debe ser considerado.
-Para recomendaciones en casos de sangrado gastrointestinal no variceal ver tabla 2.
ANTICOAGULACIÓN ORAL (ACO) TRAS UN SANGRADO EXTRACRANEAL
La ACO reduce de manera considerable los eventos embólicos en pacientes con FA. La interrupción de la misma, incluso por cortos períodos, se asocia a mayor riesgo de ACV.
Antagonistas de la vitamina K (VKA)
En base a la evidencia analizada se recomienda:
-En pacientes con FA suspender la ACO en caso de hemorragia extracraneal, pero reanudar la misma dentro de los 7 días.
-En pacientes con válvulas mecánicas la suspensión de la ACO está desaconsejada.
Anticoagulantes orales directos (DOACS)
Estas drogas no han sido testeadas en pacientes con sangrado reciente, por lo que resulta más difícil realizar recomendaciones. Se prefiere en el consenso extrapolar las indicaciones de los VKA, reiniciando el tratamiento dentro de los 7 días tras una hemorragia no cerebral.
Se aconseja asegurarse de adecuar la dosis de DOACS a la función renal y edad del paciente. En caso de que el sangrado fuese del tracto gastrointestinal podría considerarse rotar de DOAC a VKA, teniendo en cuenta que los primeros evidenciaron un incremento del sangrado digestivo en estudios randomizados.
Resumen de anticoagulación oral tras un sangrado extracraneal
-Tras un sangrado extracraneal, la ACO debe ser reiniciada dentro de los 7 días del evento en pacientes con FA.
-Al reiniciar un DOAC, ajustar dosis a función renal y edad del paciente.
-En pacientes con válvulas mecánicas se desalienta la suspensión de la anticoagulación, recordando que los DOACS están contraindicados en esta población.
PACIENTES CON INDICACIÓN DE TRATAMIENTO ANTICOAGULANTE Y ANTIAGREGANTE
De manera general, en pacientes con indicación de ACO que sufren un SCA o reciben una IPC se recomienda triple terapia (ACO + DAPT) por un mes, doble terapia (ACO + una droga antiagregante) por 1 año y sólo ACO luego del año. Estas combinaciones exponen a los pacientes a un mayor riesgo de eventos hemorrágicos.
-En base a estudios de reciente aparición (WOEST – ISAR TRIPLE) que avalan el uso de doble terapia sobre la triple terapia independientemente del tiempo transcurrido desde el evento, se sugiere interrumpir ya sea el AAS o el inhibidor P2Y12 si un paciente bajo triple terapia sufre un sangrado.
-Si se tratase de un paciente bajo doble terapia con un riesgo isquémico bajo-moderado, el antiagregante debe ser discontinuado, inclusive dentro del año del evento. Esta recomendación incluye tanto a los pacientes bajo VKA o DOACS (con la salvedad de que las dosis utilizadas deben ser las más bajas aprobadas para la prevención de stroke) y se sugiere evitar el ticagrelor o el prasugrel como componentes de las terapias combinadas, utilizando en esos casos el Clopidogrel.
Resumen de tratamiento concomitante antiagregante y anticoagulante
-En pacientes bajo triple terapia que sufren un evento hemorrágico, se sugiere suspender un agente antiagregante, en lo posible un mes después del implante de un stent.
-Para tratamientos combinados se sugiere un RIN entre 2.0-2.5 para los VKA y la menor dosis aprobada para la prevención de ACV en el caso de DOACS.
-En paciente con doble terapia que desarrollan sangrado mayor, el agente antiagregante debe ser discontinuado.
-La DAPT aislada debe ser considerada sólo en pacientes con CHA2DS2-VASc 1 (hombres) o 2 (mujeres) que bajo doble o triple terapia sufren un sangrado.
RECOMENDACIONES EN CASO DE HEMORRAGIA INTRACRANEAL (HIC)
Terapia antiplaquetaria
El riesgo anual de sangrado cerebral es de 0.2-0.6% tras un SCA en pacientes bajo terapia antiagregante. No existe evidencia que aclare si la interrupción del tratamiento debe ser definitiva, por lo que sólo debe considerarse el reinicio de la misma en pacientes de riesgo trombótico alto o muy alto.
Anticoagulación oral
La tasa anual de HIC en pacientes anticoagulados se encuentra entre 0.5-1%, pero tiene consecuencias fatales (mortalidad mayor al 60%). Es por eso que corresponde ser cuidadosos a la hora de decidir sobre el reinicio del tratamiento anticoagulante.
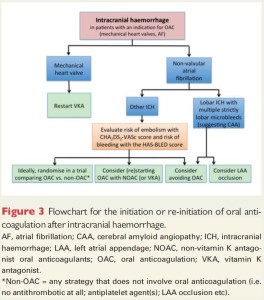
-En pacientes con válvulas mecánicas la anticoagulación con heparina debería ser reiniciada a los 3 días del evento, y a los 7 días con AVK de no aparecer complicaciones.
-En pacientes con otras indicaciones de ACO (FA mayormente) el tema resulta más controversial (ver figura 3). Múltiples factores deben ser considerados: el riesgo isquémico/hemorrágico del paciente, el sitio de localización de la HIC (el riesgo es mayor en sangrados corticales) o la presencia de otras variables que predisponen a nuevos episodios de HIC (múltiples microsangrados en RMN, antecedente familiar, microangiopatía amiloide, ausencia de factores predisponentes que sean corregibles). Si se decidiera reiniciar la ACO, el tiempo de espera no es claro, pero se proponen 4 semanas como regla general. Los DOACS puede ser una alternativa promisoria al haber mostrado menos tendencia a la aparición de HIC en los ensayos, pero no han sido testeados en pacientes con antecedentes de HIC (si bien existen estudios en curso).
Resumen
-La decisión sobre si y cuando reiniciar la ACO tras una HIC debe ser tomada en cada caso de manera individual y basándose en el riesgo trombótico y hemorrágico del paciente y del evento. Es fundamental la labor conjunta del equipo de cardiología y neurología.
-Los DOACS aparecen como una opción promisoria a futuro en pacientes sin válvulas mecánicas.
COMENTARIO
El presente consenso aborda un tema tan frecuente como controversial. La evidencia disponible sobre el manejo de los fármacos antitrombóticos ante eventos hemorrágicos es escasa, dispar y hasta a veces contradictoria. Los autores intentan plantear múltiples situaciones clínicas ya sea considerando los distintos tipos de pacientes que pueden sufrir sangrados, los diferentes tratamientos que pueden estar recibiendo y los diversos tipos y grados de severidad de hemorragias que pudieran sufrir. Esto sitúa al médico ante una amplia variedad de escenarios en los cuales la escasez de recomendaciones con alto niveles de evidencia lo obliga a nunca dejar de lado el juicio clínico.
Entonces, ante la incapacidad de contar con reglas específicas para muchas de estas situaciones clínicas, siempre conviene analizar el riesgo/beneficio de las decisiones, valorando:
-El riesgo trombótico y hemorrágico del paciente, tratando de identificar cual es el superior.
-El tipo de hemorragia que sufre el paciente y el riesgo de la misma para su salud.
-El tiempo transcurrido desde el evento de sangrado agudo y la capacidad (o incapacidad) de encontrar una causa corregible del mismo para poder aplicar el tratamiento correctivo correspondiente.
-La correcta indicación de las drogas antitrombóticas (y sus dosis) que pudieran haber generado el sangrado.
- Ver link AQUI









































1 Comment
Jred Hatty
agosto 3, 2022, 6:51 pmI TESTED POSITIVE FOR HSV-2 A FEW MONTHS AGO.
REPLYAt first, Yes, I was devastated thinking I have an incurable STD for life. After doing hours of research I quickly realized genital herpes is a filthy parasite that just likes to hide in your body. Yes, There’s no “medical cure” but that doesn’t mean your body can’t get rid of it. I literally flush it out of my system with the help of Doctor Azuka, A natural herbal medicine which I ordered after doing some research. And now I’m HSV-2 negative, I never believed it until my doctor finally gave me the test results and behold I was HSV-2 free. I’m so glad that I found you, Doctor Azuka. Thanks so much for your goodness I’m grateful. You can also get your help from him through his
Email } dr.azukasolutionhome@gmail.com
WhatsApp } +2349166175418