CONSEJO DE CARDIOLOGIA CLÍNICA Las llamadas de alerta sobre el uso de beta bloqueadores en la medicina cardiovascular no son nuevas. En 2014, Wijeysundera y cols. advirtieron sobre la correcta utilización de dichas drogas en el escenario perioperatorio (1). Tras revisar 17 estudios publicados hasta la fecha, concluyeron que su prescripción con el propósito de
CONSEJO DE CARDIOLOGIA CLÍNICA
Las llamadas de alerta sobre el uso de beta bloqueadores en la medicina cardiovascular no son nuevas. En 2014, Wijeysundera y cols. advirtieron sobre la correcta utilización de dichas drogas en el escenario perioperatorio (1). Tras revisar 17 estudios publicados hasta la fecha, concluyeron que su prescripción con el propósito de reducir riesgo en pacientes sometidos a cirugía no cardiaca proveía una protección que dependía del momento de inicio. Así, de ocurrir dentro de las primeras 24 horas de la intervención reducían la incidencia de infarto de miocardio (IAM) no fatal, pero incrementan la ocurrencia de ictus, muerte, hipotensión y bradicardia severa. Aún más, sin algunos importantes estudios como el DECREASE no contaríamos con suficiente evidencia para justificar su uso dentro de las 48 horas del procedimiento. En resumen: la magnitud y el tipo de beneficio que aportan los beta bloqueadores en el escenario perioperatorio es muy variable por lo que parecerían justificadas nuevas investigaciones multicéntricas y aleatorias que provean una respuesta contundente y definitiva.
Mas nos interesa comentar aquí un reciente editorial aparecido en JAMA de la autoría de Jennifer Abbasi que trae una vez más al ruedo del debate el rol de estas drogas, en este caso en el paciente post IAM, partiendo de los resultados de dos reveladores estudios publicados en JACC el pasado año (2). Interesantemente ambos sugieren un beneficio marginal y limitado en la prevención de mortalidad con el uso de Betabloqueantes en dicha población.
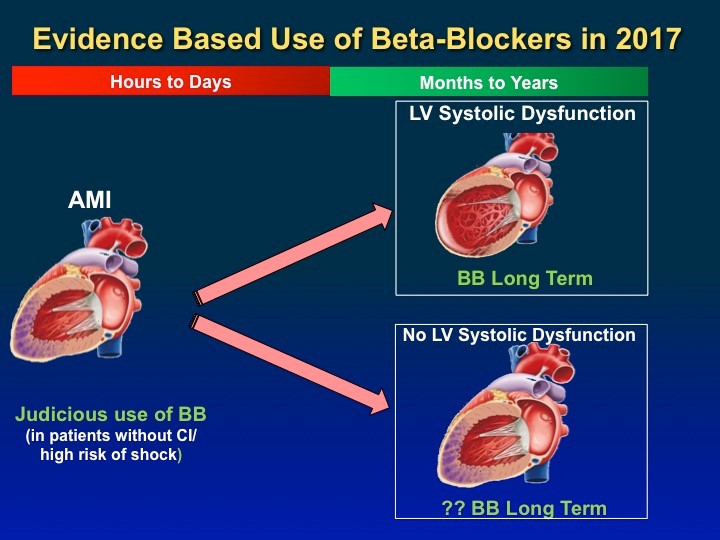
Es conocido que grandes investigaciones conducidas durante los años 70 y 80 del pasado siglo justificaron el uso de tales fármacos en sobrevivientes de IAM (los pioneros fueron el B-Blocker Heart Attack Trial (BHAT) y el Norwegian Multicenter Study Group) tras mostrar una reducción en la mortalidad de 23-30% en metaanálisis de 31 ensayos. Con sobrada razón, por lustros las guías de la AHA/ACC han recomendado que posterior a un IAM y en ausencia de contraindicaciones, toda victima deberá recibirlos como prevención secundaria al menos por los 3 años siguientes.
Sin embargo, mucho ha acontecido en lo referente al IAM durante las décadas pasadas gracias a la diseminación de terapias previamente inexistentes o a lo sumo, pobremente estudiadas: la reperfusión mecánica o farmacológica en las primeras horas críticas del evento isquémico, el uso generalizado de inhibidores de la enzima convertidora de angiotensina (IECA), bloqueantes de receptores de angiotensina (BRA) y antagonistas de la aldosterona; la terapia antiplaquetaria dual, las estatinas y la rehabilitación cardiaca; la implantación de desfibriladores automáticos implantables (DAI), la revascularización quirúrgica, etc. Evidentemente se trata de una nueva era donde el manejo del IAM difiere radicalmente del que contábamos en aquellos años y quizás los pacientes sean también radicalmente diferentes. Cabe recordar que los viejos ensayos que justificaron la diseminación del uso de Betabloqueantes posterior al IAM no sólo incluyeron sujetos más jóvenes y con mejor función ventricular residual, sino que la representación de poblaciones minoritarias y de mujeres estuvo francamente desbalanceada.
Los estudios de JACC ya mencionados son dos: el primero publicado por Jennifer Robinson de la Universidad de Iowa en el que se analizaron 90 mil víctimas de IAM hospitalizadas entre 2008 y 2010 y tratadas con Beta bloqueadores, estatinas y BRA/IECA que reveló lo siguiente: Tras seguimiento a 18 meses sólo la mitad habían mantenido estas tres terapias y entre los que habían suspendido los Betabloqueantes, su mortalidad fue similar a aquellos que continuaron todos los fármacos (3). Curiosamente, aquellos que se mantuvieron en Beta bloqueadores en adición a un fármaco adicional padecieron una mayor mortalidad que los antes mencionados; algo similar ocurrió a los diabéticos que solamente tomaron Betabloqueantes posterior a un IAM. La autora plantea con toda lógica la posibilidad de que a menos que existan arritmias o falla cardiaca y siempre que se usen estatinas e IECA/BRA, quizás no todos los sobrevivientes de un infarto deberían recibir dichos compuestos.
El segundo estudio publicado en JACC incluyó 180 mil pacientes entre los que tampoco se encontró beneficio en la prevención de mortalidad post infarto con su uso siempre que no existiese falla cardiaca o disfunción ventricular (4). Una vez más, parecería lógico cuestionar el lugar que ocupan estos agentes en el IAM en la era post estatinas, época en la que a nuestros enfermos cada vez más se les dificulta abastecerse de 3, 4 y hasta 5 costosos medicamentos alguno de los cuales podrían causarle efectos no deseados optando así, con demasiada frecuencia, por simplemente suspenderles.
No se sugiere en estas líneas adoptar una conducta temeraria y abandonar el uso de Beta bloqueadores de forma indiscriminada, indudablemente su prescripción según lo establecido por las guías deberá continuar. Lo que cabe enfatizar es que dichas drogas nunca fueron estudiadas en el escenario posterior al IAM en combinación con estatinas, IECA/BRA o inhibidores de aldosterona sobre todo en aquellos afectados por insuficiencia cardiaca o disfunción ventricular asintomática y en particular entre los envejecientes en la era contemporánea del manejo del IAM. Teniendo en consideración costos, efectos adversos potenciales, reducción a la adherencia al tratamiento a causa de la polifarmacia, los planteamientos discutidos por Abbasi son ciertamente válidos y bienvenidos al escenario de la discusión clínica.
Finalmente, sería justo cuestionar si éticamente pudiese conducirse un ensayo multicéntrico que niegue el uso de Beta bloqueadores a un sobreviviente de IAM a fin de intentar dar respuesta a las controversias mencionadas. Interesantemente, la comunidad científica europea se ha adelantado a la norteamericana y ya conduce un estudio de dicha naturaleza, el REDUCE-SWEDEHEART, que ha asignado aleatoriamente 7000 adultos con FEVI normal post IAM al uso o no de dichos agentes durante 3 años de seguimiento. Recuérdese, por último, que las guías europeas nunca los recomendaron como terapia profiláctica de primera línea en todos los sobrevivientes de IAM.
Conclusión: No se niega el robusto beneficio de los Beta Bloqueadores en muchos pacientes post IAM ni mucho menos en aquellos que muestren disfunción ventricular o falla cardiaca clínica. Lo que sí cabe es pausar, y quizás detenerse a seleccionar más cuidadosamente el enfermo donde su beneficio sea inequívoco mientras los muy necesitados ensayos se gestan y/o completan.
- Circulation 2014; 130: 2246=2264
- Journal Am Medical Association 2018; 319 (9): 853-855
- Journal Am Coll Cardiol 2017; 70 (13): 1543-1554
- Journal Am Coll Cardiol 2017; 69 (22): 2710-2720
– Ver link AQUI
Dr. Cesar J Herrera, FACP, FACC.
Profesor Clínico Asociado,
Montefiore Center for Heart and Vascular Care
Albert Einstein College of Medicine, New York
Director, Centro Cardiovascular CEDIMAT
Santo Domingo, República Dominicana
Uso de beta bloqueadores basado en evidencia. Cardiosource January 23, 2016.









































Deje un comentario
Registrese para comentar. Sus e-mail no será publicados