Este metanálisis incluye a 3 grandes ensayos clínicos aleatorizados que compararon ticagrelor monoterapia desde el mes 1-3 posterior a una angiopastia coronaria con stents liberadores de drogas de última generación vs doble terapia antiagregante estándar por 12 meses. La terapia antiplaquetaria dual (TAPD), con aspirina y un inhibidor del receptor P2Y12 está indicada para reducir
Este metanálisis incluye a 3 grandes ensayos clínicos aleatorizados que compararon ticagrelor monoterapia desde el mes 1-3 posterior a una angiopastia coronaria con stents liberadores de drogas de última generación vs doble terapia antiagregante estándar por 12 meses.
La terapia antiplaquetaria dual (TAPD), con aspirina y un inhibidor del receptor P2Y12 está indicada para reducir la trombosis de stent y el infarto de miocardio, luego de la realización de una angioplastia coronaria (ATC) con stent, en pacientes que han presentado un síndrome coronario agudo sin elevación del segmento ST (SCASEST), y está avalada por mucha información científica, y recomendada por las guías de cardiología actuales. (1)
Sin embargo, el beneficio de la misma está contrabalanceado por un aumento significativo del sangrado, que depende del riesgo de hemorragia de los pacientes tratados, la potencia del antiagregante utilizado, y la duración de la TAPD.
Con el paso del tiempo, los stents han ido evolucionando, siendo cada vez mejores, lo que llevó a una reducción significativa de la trombosis de stent y de la recurrencia isquémica. En un metanálisis de 49 estudios, con 50.844 pacientes se redujo muy significativamente (un 78%), la trombosis definitiva a 1 año, con stents de cromo cobalto con everolimus respecto a los stent metálicos convencionales. (2)
Por eso, y considerando que el lado negativo de la TAPD es el aumento significativo de la hemorragia mayor, que se incrementa con el tiempo de uso (a mayor duración de la TAPD mayor riesgo de hemorragia), se comenzaron a publicar estudios que intentan acortar la duración de la TAPD en pacientes con stents de última generación.
Desde siempre, además, y esta ha sido la sistemática de la mayoría de los grandes estudios de doble terapia antiplaquetaria, al finalizar la TAPD, se suspende el inhibidor P2Y12, continuándose con aspirina de por vida. Con la aparición de drogas más potentes como prasugrel y ticagrelor, se comenzó a pensar en la monoterapia con estas drogas, suspendiendo aspirina precozmente y acortando la duración de la TAPD.
Pero, ¿estamos los cardiólogos listos para dejar de lado aspirina en nuestros pacientes? ¿Tenemos evidencia que apoye esta conducta?
Ahora si.
Ya se han publicado varios estudios en los que se acortó la TAPD a 1-3 meses, continuando a partir de allí con el inhibidor P2Y12, suspendiendo la aspirina. Tomados por separado, cada uno de ellos, no tiene un número significativo de pacientes, para garantizar por si solo la seguridad de esta estrategia, en los puntos finales clínicos individuales, que incluyen puntos duros como mortalidad total. Pero recientemente se han publicado 2 metanálisis basados en estos estudios, para analizar la seguridad y eficacia de la suspensión precoz de aspirina, continuando monoterapia con un inhibidor P2Y12. En ellos, acortar la TAPD a 1-3 meses, continuando a partir de allí con monoterapia con un inhibidor P2Y12, se asoció con una reducción significativa de la hemorragia mayor, sin aumento de los eventos isquémicos. (3) (4)
Sin embargo, estos análisis, no están focalizados en ticagrelor, droga con inhibición plaquetaria más potente y constante que clopidogrel, como el estudio que toca comentar hoy.
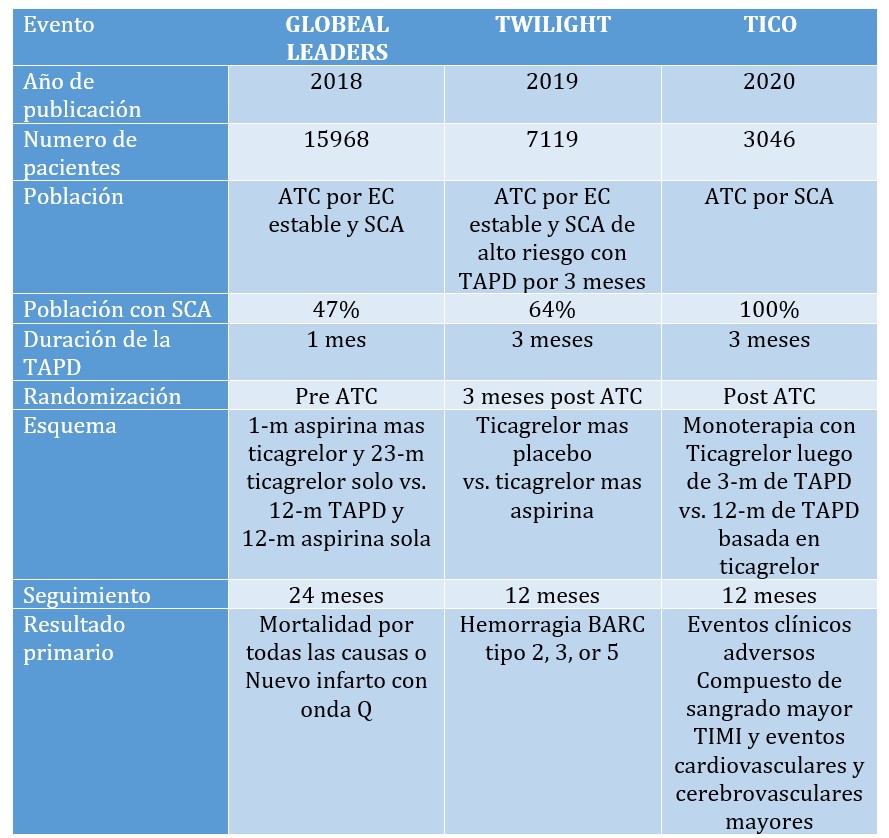
Este nuevo metanálisis, publicado por Sung-Jin Hong y colaboradores en European Heart Journal, Cardiovascular Pharmacotherapy de 2020, está basado en tres estudios randomizados: GLOBAL LEADERS (A Clinical Study Comparing Two Forms of Anti-platelet Therapy After Stent Implantation) (5), TWILIGHT (the Ticagrelor with Aspirin or Alone in High Risk Patients after Coronary Intervention) (6), y el estudio TICO (Ticagrelor Monotherapy After three Months in the Patients Treated With New Generation Sirolimus-eluting Stent for Acute Coronary Syndrome) (7), todos realizados evaluando la monoterapia con ticagrelor, suspendiendo aspirina a 1-3 meses, comparada con la TAPD por un año, en pacientes con angioplastia coronaria con stent liberadores de droga de última generación. Este metanálisis incluyo 26,143 pacientes, 13062 con monoterapia con ticagrelor y 13081 con terapia convencional. (8). En los estudios TWILIGHT y TICO, la terapia antiplaquetaria doble estaba basada en ticagrelor, mientras que en GLOBAL LEADERS, el grupo de pacientes con SCA recibió terapia dual basada en ticagrelor y los pacientes estables basada en clopidogrel. Tabla 1
Tabla 1: Estudios incluidos en el metanálisis
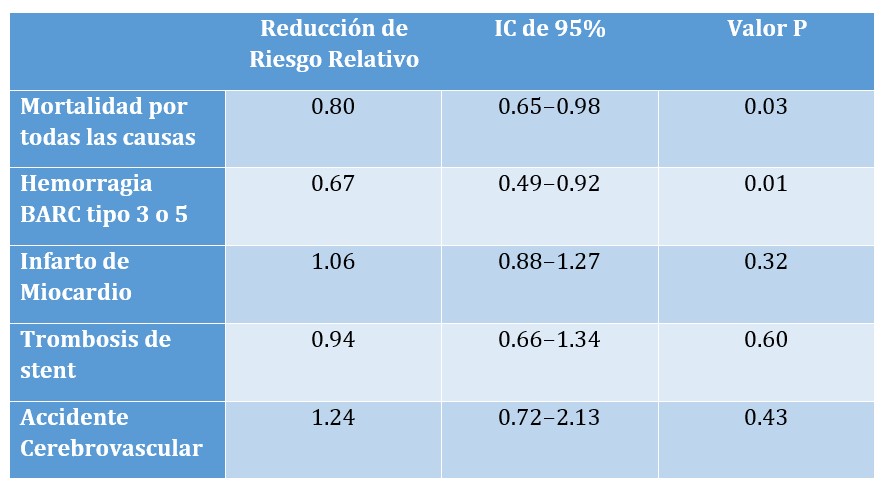
El punto final de eficacia, de mortalidad por todas las causas, fue significativamente menor en el grupo de monoterapia con ticagrelor vs. el grupo de TAPD convencional (RR=0.80, IC 95% 0.65−0.98; P=0.03; I 2=0%; NNTB=320). La muerte de causa cardiaca y no cardiaca, fue similar en ambos grupos, aunque el grupo con monoterapia con ticagrelor tiene numéricamente menos muerte de causa cardiaca (RR=0.68, IC 95% 0.44−1.05; P=0.08; I 2=0%)
El punto final de seguridad, hemorragia clínicamente significativa, BARC (The Bleeding Academic Research Consortium) tipo 3 o 5, fue significativamente menor en el grupo monoterapia con ticagrelor, comparado al convencional (RR=0.67, IC 95% 0.49−0.92; P=0.01). No se encontraron diferencias significativas en infarto de miocardio, stent trombosis ni ACV isquémico. Tabla 2
Tabla 2. Resultados
Es importante señalar que los resultados se mantienen cuando se analizan los pacientes en los que la ATC se realizó por SCASEST (n=15157), con menor mortalidad total (RR=0.74, IC 95% 0.57−0.96; P=0.02; I 2=0%; NNT=222), y menor hemorragia BARC tipo 3 o 5 (RR=0.58, IC 95% 0.44−0.76; P=0.0001; I 2=36%), en el grupo de monoterapia con ticagrelor.
El estudio tiene limitaciones: es un metanálisis de datos agregados y no de pacientes individuales. La trombosis de stents no está definida en forma uniforme en los estudios que se han analizado. La duración de la TAPD no fue uniforme en los estudios. Se incluyeron pacientes estables y con SCASEST, aunque luego se realizó un análisis por separado, confirmándose los resultados en los pacientes más agudos. Además, se necesitan nuevos estudios, incluyendo pacientes con SCA con elevación de ST para ver si esta estrategia puede extenderse a esos pacientes.
Pero respondiendo la pregunta inicial, respecto a si estamos en condiciones de abandonar precozmente la aspirina en pacientes con ATC con stent en contexto de SCASEST, cada vez hay más evidencia para hacerlo, y estos tres metanálisis, van en la misma dirección, planteando la necesidad de analizar más profundamente si todos los pacientes deben continuar con doble terapia antiplaquetaria por un año, o ya estamos en condiciones de dejar de lado la aspirina a más tardar al tercer mes en algunos, lo que reduce el sangrado clínicamente significativo, sin riesgo de aumentar los eventos isquémicos. En este metanálisis se analiza la monoterapia con un inhibidor P2Y12 potente como ticagrelor, por lo que sus resultados no son aplicables a monoterapia con aspirina sola u otros inhibidores. El mismo pensamiento es extensible a las ATC con stents metálicos desnudos (BMS), o stents liberadores de droga de generaciones anteriores, en ellos no hay evidencia para acortar la TAPD. En estos estudios se han utilizado stents de última generación, que tienen significativamente menor tasa de trombosis.
Finalmente, siempre ha habido dudas respecto a la aplicabilidad del resultado de estos análisis al paciente individual. ¿Qué pasa si mi paciente con SCASEST tiene una ATC compleja, con muchos stents o es diabético?. En el estudio TWILIGHT, uno de los integrantes de este metanálisis, se han incorporado pacientes con variables clínicas y angiografías de riesgo, muchos de ellos diabéticos tipo 2, la mayoría cursando SCA y aún en ellos, no ha habido un incremento del riesgo isquémico, retirando la aspirina y continuando monoterapia con ticagrelor luego de 3 meses, con reducción significativa de la hemorragia.
Esto ya se vio reflejado en las nuevas guías de SCASEST de la Sociedad Europea de Cardiología 2020, en las que se admite que se puede acortar la TAPD, suspendiendo aspirina y continuando con ticagrelor a partir del tercer mes en algunos pacientes con SCASEST. (9)
En mi opinión, tenemos cada vez más evidencia para suspender la TAPD, sacando la aspirina, luego de tres meses y continuando con monoterapia con un inhibidor P2Y12 potente, en un grupo cada vez más grande de pacientes, luego de una ATC por un SCASEST. Por supuesto, esta no es una conducta que podamos aplicar a todos nuestros pacientes como norma, pero habrá muchos, con características parecidas a las de estos estudios, en los cuales a partir de ahora, deberíamos plantearnos suspender la aspirina precozmente.
Todavía en los pacientes con ATC con stent por SCASEST, de riesgo isquémico muy alto y riesgo hemorrágico bajo, la TAPD por 12 meses continúa siendo la indicación en las guías actuales.
Pero este metanálisis, debería animarnos a suspender la aspirina, en pacientes similares a los de estos estudios, en nuestra práctica diaria.
– Ver link AQUI
Bibliografia
1.Valgimigli M, Bueno H, Byrne RA, Collet JP, Costa F, Jeppsson A, Jüni P, Kastrati A, Kolh P, Mauri L, Montalescot G, Neumann FJ, Petricevic M, Roffi M, Steg PG, Windecker S, Zamorano JL, Levine GN; ESC Scientific Document Group; ESC Committee for Practice Guidelines (CPG); ESC National Cardiac Societies. 2017 ESC focused update on dual antiplatelet therapy in coronary artery disease developed in collaboration with EACTS: The Task Force for dual antiplatelet therapy in coronary artery disease of the European Society of Cardiology (ESC) and of the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J 2018;39:213-60.
2.Palmerini T, Biondi-Zoccai G, Della Riva D, Stettler C, Sangiorgi D, D’Ascenzo F, Kimura T, et al. Stent thrombosis with drug-eluting and bare-metal stents: evidence from a comprehensive network meta-analysis. 2012 Apr 14;379(9824):1393-402
3.O’Donoghue ML, Murphy SA, Sabatine MS. The Safety and Efficacy of Aspirin Discontinuation on a Background of a P2Y12 Inhibitor in Patients after Percutaneous Coronary Intervention: A Systematic Review and Meta-Analysis [published online ahead of print, 2020 Jun 19]. Circulation. 2020;10.1161/CIRCULATIONAHA.120.046251. doi:10.1161/CIRCULATIONAHA.120.046251
4.Benenati S, Galli M, De Marzo V, Pescetelli F, Toma M, Andreotti F, Bona RD, Canepa M, Ameri P, Crea F, Porto I. Very Short vs. Long Dual Antiplatelet Therapy after Second Generation Drug-eluting Stents in 35,785 Patients undergoing Percutaneous Coronary Interventions: a Meta-analysis of Randomised Controlled Trials. Eur Heart J Cardiovasc Pharmacother. 2020 Jan 14:pvaa001. doi: 10.1093/ehjcvp/pvaa001. Epub ahead of print. PMID: 31942965.
5.Vranckx P, Valgimigli M, Jüni P, et al., on behalf of the GLOBAL LEADERS Investigators. Ticagrelor plus aspirin for 1 month, followed by ticagrelor monotherapy for 23 months vs aspirin plus clopidogrel or ticagrelor for 12 months, followed by aspirin monotherapy for 12 months after implantation of a drug-eluting stent: a multicentre, open-label, randomised superiority trial. Lancet 2018;392:940-9.
6.Mehran R, Baber U, Sharma SK, et al. Ticagrelor With or Without Aspirin in High-Risk Patients After PCI. N Engl J Med 2019;381:2032-42
7.Kim B, Hong S, Cho Y, et al. Effect of Ticagrelor Monotherapy vs Ticagrelor With Aspirin on Major Bleeding and Cardiovascular Events in Patients With Acute Coronary Syndrome: The TICO Randomized Clinical Trial. 2020;323(23):2407–2416. doi:10.1001/jama.2020.7580
8.Sung-Jin Hong, Chul-Min Ahn, Jung-Sun Kim, Byeong-Keuk Kim, Young-Guk Ko, Donghoon Choi, Yangsoo Jang, Myeong-Ki Hong, Effect of ticagrelor monotherapy on mortality after percutaneous coronary intervention: a systematic review and meta-analysis of randomized trials including 26 143 patients, European Heart Journal – Cardiovascular Pharmacotherapy, , pvaa119, https://doi.org/10.1093/ehjcvp/pvaa119
9.ESC Scientific Document Group, 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC), European Heart Journal, , ehaa575, https://doi.org/10.1093/eurheartj/ehaa575










































2 Comments
María pía marturano
noviembre 17, 2020, 10:10 pmTodos los p2y12 son iguales para continuar con monoterapia
REPLYSDS muy buena y clara editorial
Jred Hatty
agosto 3, 2022, 6:46 pmI TESTED POSITIVE FOR HSV-2 A FEW MONTHS AGO.
REPLYAt first, Yes, I was devastated thinking I have an incurable STD for life. After doing hours of research I quickly realized genital herpes is a filthy parasite that just likes to hide in your body. Yes, There’s no “medical cure” but that doesn’t mean your body can’t get rid of it. I literally flush it out of my system with the help of Doctor Azuka, A natural herbal medicine which I ordered after doing some research. And now I’m HSV-2 negative, I never believed it until my doctor finally gave me the test results and behold I was HSV-2 free. I’m so glad that I found you, Doctor Azuka. Thanks so much for your goodness I’m grateful. You can also get your help from him through his
Email } dr.azukasolutionhome@gmail.com
WhatsApp } +2349166175418