¿Existe un momento para descontinuar? Una de las intervenciones farmacológicas de referencia en el contexto del infarto del miocardio (IM) y con décadas de implementación ha sido el uso de beta-bloqueantes (BB). La evidencia se remonta a ensayos clínicos icónicos de la década de los 80 como el ISIS-I (First International Study of Infarct Survival)
¿Existe un momento para descontinuar?
Una de las intervenciones farmacológicas de referencia en el contexto del infarto del miocardio (IM) y con décadas de implementación ha sido el uso de beta-bloqueantes (BB). La evidencia se remonta a ensayos clínicos icónicos de la década de los 80 como el ISIS-I (First International Study of Infarct Survival) y el BHAT (Beta-Blocker Heart Attack Trial) utilizando BB de primeras generaciones (atenolol y propranolol respectivamente)1,2. Los fundamentos teóricos para su uso se han basado en el efecto inhibitorio sobre la hiperactividad simpática que en teoría produce una reducción del consumo miocárdico de oxígeno y expansión de la zona de infarto, disminución del umbral de taquiarritmias potencialmente fatales y beneficios en el remodelado del ventrículo izquierdo. Si bien todos los efectos anteriores son deseables, en el tratamiento contemporáneo del IM, otras intervenciones no disponibles con anterioridad como la reperfusión temprana y el uso de antiplaquetarios, estatinas e inhibidores de la enzima convertidora de angiotensina promueven efectos similares. Así, en los últimos años se han reportado diversas publicaciones con resultados contradictorios sobre el beneficio de la continuidad a largo plazo de BB luego de IM principalmente en el escenario de fracción de eyección preservada. El trabajo del grupo Kim et al disponible “ahead of print” en el European Heart Journal aporta información adicional sobre el controversial tema3.
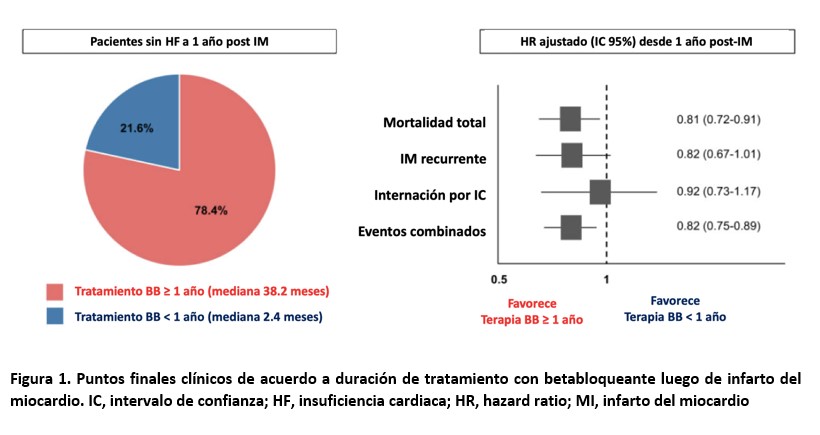
Utilizando la base de datos del sistema de salud único de Corea, los investigadores diseñaron un estudio poblacional de cohorte retrospectivo identificando a 25.255 pacientes sometidos a revascularización miocárdica por IM mediante intervención coronaria percutánea o cirugía de injerto de derivación de las arterias coronarias con una mediana de seguimiento de 3.5 años de data. Con la ayuda del sistema de prescripción médica y excluyendo el diagnóstico de insuficiencia cardiaca en el egreso lograron dividir la población en grupos de: ≥ 1 año de tratamiento con BB (22.707) y <1 año de tratamiento (6.263). El punto final primario de la investigación lo constituyó la mortalidad por todas las causas y los puntos finales secundarios fueron recurrencia de IM, hospitalización por insuficiencia cardiaca nueva y el combinado de los anteriores con mortalidad por todas las causas. Ocurrieron 1.684 muertes, 4,8% en el grupo que recibió por más de un año tratamiento con BB vs 9.4% en los de menos de un año. Llevada la tasa de eventos a 1000 personas-años representó 13.1 vs. 25.7 por 1000 personas-años con un hazard ratio (HR) luego de ajuste por comorbilidades y medicación asociada de 0.81 (IC 95% 0.72–0.91; p<0.001) lo que se traduce en un 19% de reducción de riesgo de mortalidad por todas las causas a favor del tratamiento continuado a más de un año con BB. Los puntos finales secundarios de recurrencia de IM y hospitalización por insuficiencia cardiaca nueva no mostraron diferencia estadísticamente significativa en tasa de eventos para reducción de riesgo luego de ajuste a pesar de una tendencia favorable para el uso prolongado en recurrencia de IM. El combinado de los anteriores más mortalidad por todas las causas resultó en una reducción de riesgo de 18% para el uso ≥ 1 año de BB (20.9 vs. 37.0 por 1000 personas-años; HR ajustado 0.82; IC 95% 0.75–0.89; p< 0.001). La asociación entre el uso prolongado de BB y mortalidad por todas las causas se mantuvo consistente en varios subgrupos y entre los diversos BB utilizados, principalmente carvedilol, bisoprolol y nevibolol.
En esta cohorte coreana de pacientes con IM sin insuficiencia cardiaca para el momento de su egreso, el tratamiento con BB más allá de un año resultó en disminución de riesgo para mortalidad de todas las causas y el combinado de puntos finales cardiovasculares. Otro registro coreano de 12.200 pacientes con IM (KAMIR-NIH), logró demostrar reducción de MACE (mortalidad cardiovascular, IM, revascularización y readmisión por insuficiencia cardiaca) con uso de BB al año del evento pero con una fuerte asociación con la fracción de eyección del ventrículo izquierdo (FEVI) resultando en una ausencia de beneficio cuando la FEVI fue ≥50% (HR 1.16; IC 95% 0.91-1.48; p=0.234)4. Por otra parte, el registro REACH (Reduction of Atherothrombosis for Continued Health), como reflejo de una población bajo tratamiento moderno de IM, no encontró asociación entre el tratamiento con BB y un menor riesgo de eventos compuestos cardiovasculares en 21.860 pacientes con IM documentado o enfermedad arterial coronaria establecida sin IM seguidos por 44 meses5. En el estudio COMMIT (Clopidogrel and Metoprolol in Myocardial Infarction), en donde más de la mitad de la población recibió terapia fibrinolítica, el uso de metropolol endovenoso seguido de tratamiento oral no resultó en beneficio para reducción de mortalidad ni de eventos compuestos cardiovasculares a los 30 días inclusive apuntó a señales de riesgo para insuficiencia cardiaca obligando a cambios en las pautas para el uso de BB temprano en el contexto agudo del IM6. La evaluación mediante meta-análisis dividendo los estudios de intervención con BB para el tratamiento de IM en grupos de era-pre-reperfusión versus era-reperfusión (>50% recibiendo reperfusión o aspirina / estatina) mostró reducción significativa de mortalidad a los 30 días en los estudios de la era-pre-reperfusión. Sin embargo, en la era-reperfusión no se observó beneficio con el tratamiento BB en mortalidad a 30 días y si beneficio en reducción de IM y angina a expensas de un incremento de riesgo para insuficiencia cardiaca7. Entre otras controversias, la suspensión del tratamiento con BB en una cohorte francesa de 73.450 pacientes con IM previo sin insuficiencia cardiaca se asoció con incremento de riesgo de muerte o evento coronario agudo del 17% (HR 1.17; IC 95%: 1.01–1.35) y una tendencia a incremento de mortalidad por todas las causas (HR ajustado 1.13; IC 95%: 0.94–1.36)8. Todo lo anterior como alguna de las evidencias con resultados discordantes sobre el tema.
Las guías de recomendaciones en la práctica clínica vigentes para el tratamiento de IM son igualmente algo divergentes y poco precisas en el momento de orientar la indicación y duración de BB luego de un IM. Para el caso de IM con elevación del segmento ST, la Sociedad Europea de Cardiología recomienda su uso como única indicación I-A si la FEVI<40% y recomiendan que “debe ser considerado” en todos los pacientes con IM en ausencia de contraindicación (IIa-A) sin mención específica en cuanto a duración9. Las guías conjuntas del ACC/AHA por su parte recomiendan el uso de BB continuo en todo paciente sin contraindicación independientemente de la FEVI y complementan en sus recomendaciones de prevención secundaria el mantenerlo hasta por 3 años (IB)10,11.
La evidencia definitiva sobre la indicación precisa y duración del tratamiento con BB en pacientes con IM tratados con estándares modernos no está disponible hasta la fecha. Se espera resultados de estudios como el REDUCE-SWEDEHEART, aleatorizando a pacientes con IM reperfundidos y FEVI preservada a retiro temprano de BB (1-7 días) versus el tratamiento continuo evaluando mortalidad por todas las causas e IM y el REBOOT con población similar, seguimiento de 3 años, diseño PROBE y punto final primario compuesto de mortalidad por todas las causas, re IM e insuficiencia cardiaca, ambos aún en fase de reclutamiento 12,13. Por los momentos parece lo más sensato mantener BB luego de IM a pacientes con FEVI<40%, no reperfundidos o con revascularización incompleta y/o como medicación asociada si existe hipertensión arterial. Para el resto, la controversia, lejos de resolverse, aún sigue en curso.
Referencias:
1.Randomised trial of intravenous atenolol among 16 027 cases of suspected acute myocardial infarction: ISIS-1. First International Study of Infarct Survival Collaborative Group. Lancet 1986;2:57-66
2.The β-Blocker Heart Attack Trial. JAMA. 1981;246(18):2073-2074. doi:10.1001/jama.1981.03320180063037
3.Kim J, Kang D, Park H, Kang M, Park TK, Lee JM, et al. β-blocker therapy and clinical outcomes after acute myocardial infarction inpatients without heart failure: nationwide cohort study. Eur Heart J. 2020; doi:10.1093/eurheartj/ehaa376
4.Joo SJ, Kim SJ, Choi JH, Park HK, Beom JW, Lee JG, Chae SC, Kim HS, Kim YJ, Cho MC, Kim CJ, Rha SW, Yoon J, Jeong MJ; on behalf of the KAMIRNIH registry investigators. Effect of beta-blocker therapy in patients with or without left ventricular systolic dysfunction after acute myocardial infarction. Eur Heart J Cardiovasc Pharmacother. 2020; doi:10.1093/ehjcvp/pvaa029.
5.Bangalore S, Steg G, Deedwania P, Crowley K, Eagle KA, Goto S, Ohman EM, Cannon CP, Smith SC, Zeymer U, Hoffman EB, Messerli FH, Bhatt DL; REACH Registry Investigators. β-Blocker use and clinical outcomes in stable outpatients with and without coronary artery disease. JAMA. 2012; 308:1340–1349. doi: 10.1001/jama.2012.12559.
6.Chen ZM, Pan HC, Chen YP, et al. Early intravenous then oral metoprolol in 45,852 patients with acute myocardial infarction: randomised placebo-controlled trial. Lancet 2005;366:1622-32.
7.Bangalore S, Makani H, Radford M, et al. Clinical outcomes with β-blockers for myocardial infarction: a meta-analysis of randomized trials. Am J Med 2014;127:939-53
8.Neumann A, Maura G, Weill A, Alla F, Danchin N. Clinical events after discontinuation of β -blockers in patients without heart failure optimally treated after acute myocardial infarction. A cohort study on the French Healthcare databases.Circ Cardiovasc Qual Outcomes. 2018; 11:e004356. doi: 10.1161/CIRCOUTCOMES.117.004356.
9.Ibanez B, James S, Agewall S, Antunes MJ, Bucciarelli-Ducci C, Bueno H, Caforio ALP, Crea F, Goudevenos JA, Halvorsen S, Hindricks G, Kastrati A, Lenzen MJ, Prescott E, Roffi M, Valgimigli M, Varenhorst C, Vranckx P, Widimsky P; ESC Scientific Document Group. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: the task force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC).Eur Heart J. 2018; 39:119–177. doi: 10.1093/eurheartj/ehx393.
10.O’Gara PT, Kushner FG, Ascheim DD, Casey DE Jr, Chung MK, de Lemos JA,Ettinger SM, Fang JC, Fesmire FM, Franklin BA, Granger CB, Krumholz HM,Linderbaum JA, Morrow DA, Newby LK, Ornato JP, Ou N, Radford MJ, Tamis-Holland JE, Tommaso CL, Tracy CM, Woo YJ, Zhao DX, Anderson JL, JacobsAK, Halperin JL, Albert NM, Brindis RG, Creager MA, DeMets D, Guyton RA,Hochman JS, Kovacs RJ, Kushner FG, Ohman EM, Stevenson WG, Yancy CW; American College of Cardiology Foundation/American Heart Association TaskForce on Practice Guidelines. 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction: a report of the American College of Cardiology Foundation/American Heart Association Task Force on PracticeGuidelines.Circulation2013;127:e362–e425.
11.Smith SC Jr, Benjamin EJ, Bonow RO, et al. AHA/ACCF Secondary Prevention and Risk Reduction Therapy for Patients with Coronary and other Atherosclerotic Vascular Disease: 2011 update: a guideline from the American Heart Association and American College of Cardiology Foundation. Circulation 2011;124:2458-73
12. Evaluation of Decreased Usage of Betablockers After Myocardial Infarction in the SWEDEHEART Registry (REDUCE-SWEDEHEART). https://clinicaltrials.gov/ct2/show/NCT03278509
13.TREatment With Beta-blockers After myOcardial Infarction withOut Reduced Ejection fracTion». https://clinicaltrials.gov/ct2/show/NCT03596385










































Deje un comentario
Registrese para comentar. Sus e-mail no será publicados