Se calcula que entre el 6 % y el 12 % de la población adulta en Latinoamérica padece Diabetes Mellitus tipo 2 (DM2), por lo que se estima que aproximadamente entre 30 millones de personas sufren esta enfermedad en nuestro continente; por otra parte, otro 6 % a 10 % de los latinoamericanos presentan algún
Se calcula que entre el 6 % y el 12 % de la población adulta en Latinoamérica padece Diabetes Mellitus tipo 2 (DM2), por lo que se estima que aproximadamente entre 30 millones de personas sufren esta enfermedad en nuestro continente; por otra parte, otro 6 % a 10 % de los latinoamericanos presentan algún grado de intolerancia a los glúcidos, esto implica que otros 20 a 25 millones de individuos se encuentran en riesgo de desarrollar Diabetes Mellitus tipo 2 en los próximos años.
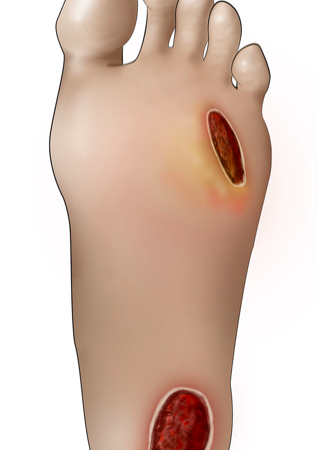
Se estima que el 5 % de los pacientes DM2 desarrollará una lesión en sus pies, vale decir que al menos un millón y medio de personas podrán ver comprometida su capacidad funcional por este problema de salud pública en el continente, y se considera que el 20 % de los pacientes con pie diabético requerirá una amputación, para traducirlo en números reales y se pueda comprender la magnitud del problema, unas 300 mil personas. En el 40 % de estos casos se demandará una segunda amputación debido a progresión de la enfermedad en los siguientes 5 años, y de los individuos que son amputados el 40 % habrán fallecido en el término de 2 años.
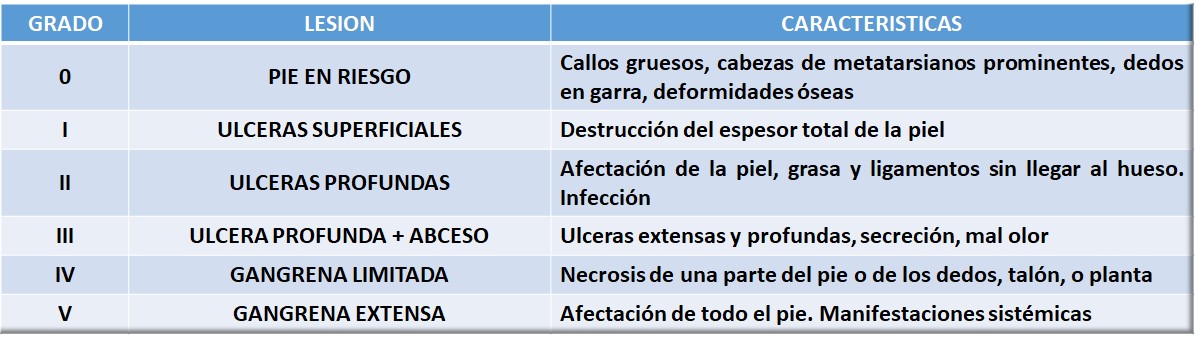
Se ha establecido claramente la necesidad de implementar un grupo de trabajo multidisciplinario destinado a prevenir y resolver la problemática de los pacientes con Pie Diabético, y a tal fin, se debería generar un programa, cuyo primer paso es determinar una estrategia para categorizar los pacientes en niveles de complejidad. La clasificación de Wagner ha demostrado su practicidad en la tarea asistencial cotidiana, dividiendo los individuos en seis niveles de complejidad, desde aquellos que presentan un miembro inferior en riesgo de desarrollar un Pie Diabético, pasando por aquellos que lamentablemente ya presentan ulceraciones de los miembros inferiores, hasta llegar al estadio más avanzado de la gangrena extensa (Tabla 1)
TABLA 1: Pie Diabético, clasificación de Wagner
Adaptado de The dysvascular foot: a system for diagnosis and treatment. Wagner FW Jr. Foot Ankle 1981; 2: 64 – 122.
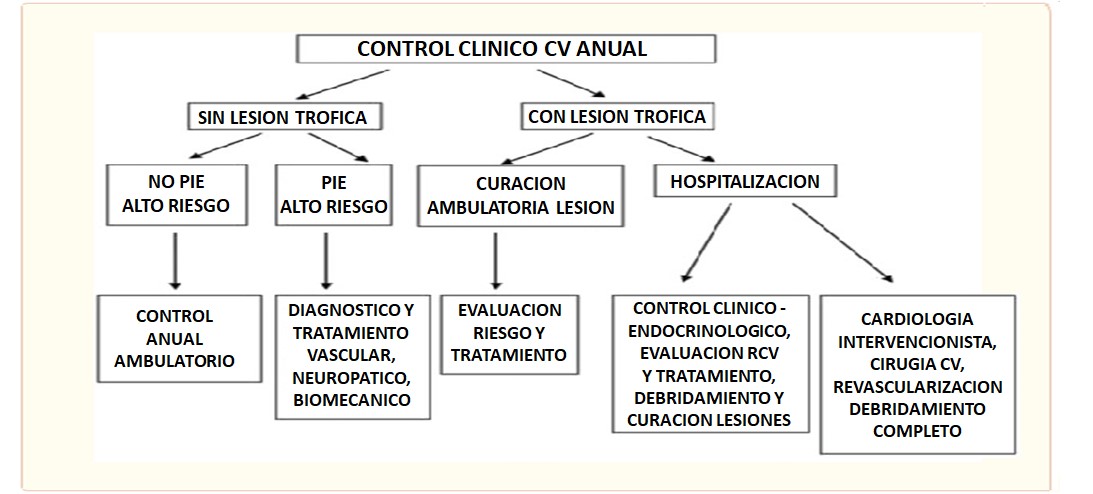
Una vez estratificado el paciente se procede a definir la estrategia diagnóstico- terapéutica adecuada a las condiciones clínicas del paciente según el esquema propuesto en la figura 1.
FIGURA 1:
Algoritmo diagnóstico y terapéutico del paciente con Pie Diabético
Adaptado de Alcalá Martínez Gómez D et al. Reduction in diabetic amputations over 15 years in a defined Spain population. Benefits of a critical pathway approach and multidisciplinary team work. Rev Esp Quimioter 2014; 27: 170 – 179.
El equipo multidisciplinario está sustentado en la necesidad generada a partir de la recomendación de conformar un enfoque terapéutico que facilite poder controlar en forma integral los factores de riesgo de enfermedad cardiovascular y recuperar la funcionalidad del paciente, en el contexto de los determinantes sociales de la salud global e individual, para una óptima implementación del tratamiento para prevenir las enfermedades cardiovasculares (Arnett DK et al. 2019 ACC/AHA Guideline on the Primary Prevention of Cardiovascular Disease. A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. JACC 2019; doi: https://doi.org/10.1016/j.jacc.2019.03.010).
El programa debe incluir ejercicios de acondicionamiento físico, soporte alimentario, manejo farmacológico, consejería tabáquica, y evaluación psicosocial, y sobre todo ello se apoya el eje central del grupo multidisciplinario, lograr la restauración del flujo al miembro dañado, ya sea mediante la ejecución de angioplastia con implante de stents o cirugía de by pass, y la subsiguiente resolución de las lesiones óseas y cutáneas, basado en el análisis del caso, individualizadamente, por la totalidad del equipo, cuyo eje central es la máxima preservación de los tejidos, el logro de una mejor calidad de vida y el sostenimiento de la vida del paciente (Thomas RJ et al. Home-Based Cardiac Rehabilitation. A Scientific Statement from the American Association of Cardiovascular and Pulmonary Rehabilitation, the American Heart Association, and the American College of Cardiology. JACC 2019; 74: 133 – 153).
1 comment









































1 Comment
mario
noviembre 18, 2021, 9:58 pmExcelente articulo.
dejo esta conferencia de farmacología de la insulina que me sirvió mucho
https://www.youtube.com/watch?v=294e8UkAtek
REPLY