Aproximadamente 20 al 30% de los pacientes que son hospitalizados por insuficiencia cardíaca descompensada (ICC) presentan un deterioro agudo de la función renal.1,2 Se han propuesto diversos mecanismos, incluyendo congestión renal por sobrecarga de volumen. Por tanto, es esperable la mejoría de la función renal luego de realizar balance negativo con diuréticos. 3,4 Sin embargo,
Aproximadamente 20 al 30% de los pacientes que son hospitalizados por insuficiencia cardíaca descompensada (ICC) presentan un deterioro agudo de la función renal.1,2
Se han propuesto diversos mecanismos, incluyendo congestión renal por sobrecarga de volumen. Por tanto, es esperable la mejoría de la función renal luego de realizar balance negativo con diuréticos. 3,4
Sin embargo, el exceso en la remoción de fluidos puede provocar un deterioro en la tasa de filtrado glomerular (TFG), y una interrupción prematura en el tratamiento de la ICC.5
En el proceso de descongestión, la función renal debe ser monitorizada mediante diversos biomarcadores, como por ejemplo el descenso de N-Terminal prohormona péptido natriurético tipo B (NT-proBNP), BNP o marcadores de hemoconcentración, como hematocrito, albúmina y proteínas totales.6
Basado en los datos del ensayo EVEREST (Efficacy of Vasopressin Antagonism in Heart Failure Outcome Study With Tolvaptan) este estudio tuvo como objetivo investigar la relación entre el deterioro de la función renal, mortalidad, punto combinado por muerte de causa cardiovascular o primera hospitalización por ICC y el cambio de los biomarcadores.7
Métodos
EVEREST fue un ensayo multicéntrico, randomizado y controlado que evaluó el uso de tolvaptan, un antagonista del receptor V2 de vasopresina en pacientes con ICC.7
Incluyó 4133 pacientes con fracción de eyección ventricular izquierda menor o igual al 40% con evidencia de congestión clínica, menos de 48 horas de hospitalización y al menos dos mediciones de función renal (durante la admisión y al séptimo día intrahospitalario o al alta).
Éstos fueron randomizados a recibir 30 mg de tolvaptan versus placebo adicionales al tratamiento médico estándar, y se examinaron cambios en:
1-Tasa de filtrado glomerular (TFG), determinada mediante la fórmula “Chronic Kidney Disease Epidemiology Collaboration” (CKD-EPI).
2-Marcadores de congestión basal: BNP, NT-proBNP y peso del paciente.
3-Marcadores de hemoconcentración: Hematocrito, albúmina y proteínas totales
Los pacientes fueron organizados en cuatro cuartiles; de menor cambio (cuartil 1) a mayor cambio (cuartil 4).
Se excluyeron aquellos pacientes con creatinina sérica mayor a 3.5 mg/dl y expectativa de vida menor a 6 meses (n = 418). Con un total de 3.715 pacientes, este ensayo realizó un seguimiento desde el alta hospitalaria o a partir del séptimo día de internación.
Características basales de los pacientes
De un total de 3.715 pacientes, 2638 (71%) presentaban hipertensión arterial, 1426 (39%) diabetes mellitus, y la mediana de TFG fue de 57 (42-74) ml/min/1.732.
No se detectaron diferencias significativas entre los cuartiles en cuanto a sexo, etnia, fracción de eyección (FEy) y etiología de la disfunción cardiovascular. Aquellos pacientes con mayor deterioro de la TFG tendían a ser de mayor edad y con mayor IMC.
Hubo una notable diferencia en cuanto al tratamiento médico; el 56% de los pacientes con mayor deterioro de la función renal fueron randomizados a recibir tolvaptan (n = 524). Mientras que aquellos con una función estable, sólo el 42% (n = 391) recibieron esta medicación.
Resultados
Con una mediana de seguimiento de 9.9 (5.3-16.1) meses, se registró un 25% (n = 931) de mortalidad, y 41% (n = 1.517) de eventos del punto combinado.
Resultados intrahospitalarios según la tasa de filtrado glomerular
Durante la hospitalización y en el análisis ajustado a variables, por cada deterioro del 30% de la TFG, se observó un incremento significativo del riesgo de mortalidad (HR:1.19; 95% IC: 1.07-1.31) y del punto combinado (HR: 1.09; 95% IC: 1.01-1.18). (Ver Figura N°1)
Cabe mencionar que no hubo diferencias significativas entre el deterioro de la función renal y la randomizacion a placebo versus tolvaptan (mortalidad por todas las causas: valor de p = 0.58; punto combinado; valor de p = 0.16).
Resultados intrahospitalarios según biomarcadores de congestión
El descenso del 50% de BNP y NT-proBNP se asoció con un menor riesgo de mortalidad y del punto combinado en el análisis con y sin variables. (Ver Figura N°2)
-Descenso del 50% de BNP: HR 0.78; (95% IC 0.72-0.84).
-Descenso del 50% de NT-proBNP: HR 0.64; (95% IC 0.57-0.71).
-El descenso de 3 kilogramos de peso evidenció un ligero aumento del riesgo de mortalidad y punto combinado: HR 1.06; (95% IC 1.00-1.13).
Resultados intrahospitalarios según marcadores de hemoconcentración
El aumento del hematocrito, albúmina y proteínas totales se correlacionó con un descenso significativo del riesgo de mortalidad por todas las causas y el punto combinado tanto en el análisis con y sin variables. (Ver Figura N°2)
-Incremento del 3% de hematocrito: HR 0.89; (95% IC 0.84-0.95).
-Incremento de 1 g/dl de albúmina: HR 0.63; (95% IC 0.52-0.77).
-Incremento de 1 g/dl de proteínas: HR 0.86; (95% IC 0.76-0.96).
Interacción entre el deterioro de la función renal y los cambios en biomarcadores
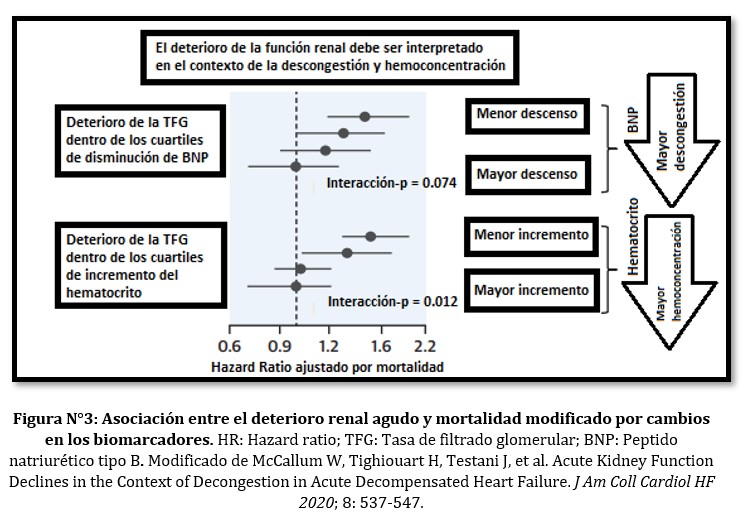
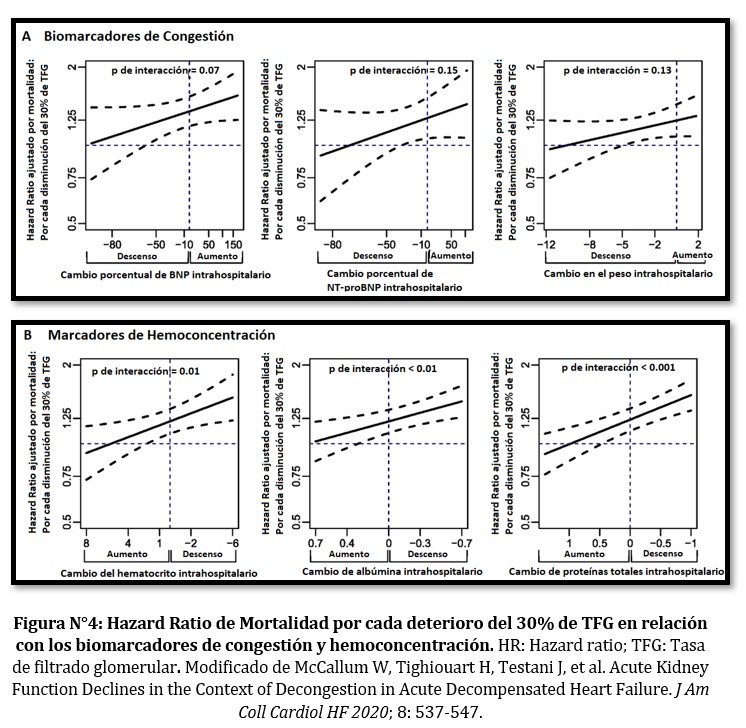
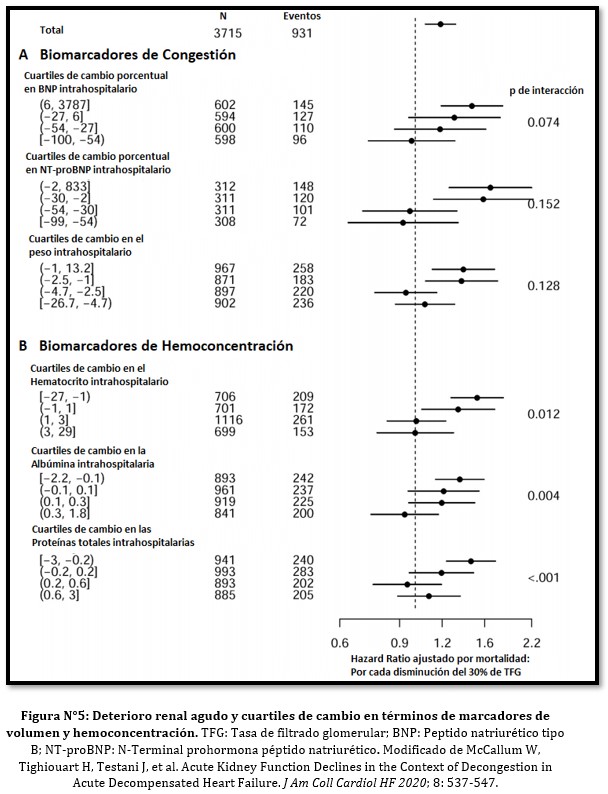
En el análisis por cuartiles, el deterioro renal agudo no presentó riesgo de eventos cuando hubo mayor evidencia de descongestión (cuartil 4), determinada por el descenso de marcadores de volumen y aumento de marcadores de hemoconcentración. (Ver Figura N°3)
La interacción entre el deterioro renal y cambios en hematocrito, albúmina y proteínas totales fue estadísticamente significativa en cuanto a mortalidad (valor de p <0.01) y punto combinado (valor de p <0.01).
En el caso de los marcadores de congestión la tendencia fue consistente en el ajuste por variables, aunque la interacción perdió significancia estadística. (Ver Figura N°4 y 5).
Cabe mencionar que se observaron resultados similares cuando se reemplazó a la TFG por valores de creatinina sérica, y no hubo interacción significativa cuando se analizó en función del sodio y cloro.
Comentarios
Este estudio aporta gran evidencia acerca de que el deterioro renal agudo durante la hospitalización por falla cardíaca y sus resultados adversos pueden ser modificados por la descongestión y hemoconcentración.
Estudios previos analizaron el deterioro de la función renal en el contexto de falla cardíaca:
Por ejemplo, el análisis del ensayo PROTECT (Placebo-Controlled Randomized Study of the Selective A1 Adenosine Receptor Antagonist Rolofylline for Patients Hospitalized With Acute Decompensated Heart Failure and Volume Overload to Assess Treatment Effect on Congestion and Renal Function) demostró que el incremento de creatinina sérica mayor a 0.3 mg/dl, asociado a signos y síntomas de sobrecarga hídrica, presentó mayor riesgo de mortalidad u hospitalización por falla cardíaca a 30 días.8
De manera similar, en los ensayos Ultrafiltration in CARRESS (Decompensated Heart Failure with Cardiorenal Syndrome Study) y DOSE (Diuretic Optimization Strategies Evaluation), el deterioro renal agudo combinado con un NT-proBNP en descenso, presentó menor riesgo de eventos finales.9
En el presente estudio, el deterioro de la función renal se correlaciona con un peor pronóstico si no logramos una descongestión adecuada, mediante el descenso de biomarcadores de volumen y el aumento de marcadores de hemoconcentración.
Por otro lado, el incremento del hematocrito, albúmina y proteínas totales representan un descenso del líquido intravascular, y parecen ser mejores predictores que los biomarcadores de congestión.
Otra particularidad para destacar fue la falta de asociación entre el deterioro renal y los niveles de sodio/cloro. Si bien éstos son afectados por los cambios de volumen intravascular, pueden verse influenciados por otros factores como la ingesta de sodio, agua, niveles de hormona antidiurética, estado ácido base y uso de diuréticos.
El estudio tiene limitaciones: se excluyeron pacientes con una creatinina sérica mayor a 3.5 mg/dl, pudiendo no generalizar estos resultados en la población con ICC y enfermedad renal crónica. El análisis de los cambios en los biomarcadores pudo estar afectado al estar limitado por sólo dos mediciones.
En conclusión, el deterioro renal agudo y los resultados clínicos en pacientes hospitalizados por falla cardíaca pueden verse modificados por la descongestión y hemoconcentración. La inclusión de los biomarcadores será fundamental para interpretar el cuadro clínico.
El manejo de los pacientes con insuficiencia cardíaca y renal combinada no podrá basarse en tratar ambas enfermedades como entidades separadas, y conseguir un equilibrio adecuado modificará favorablemente el pronóstico del paciente.
Ver link AQUI
Bibliografía
1.Damman K, Navis G, Voors AA, et al. Worsening renal function and prognosis in heart failure: systematic review and meta-analysis. J Card Fail 2007;13:599–608.
2.Forman DE, Butler J, Wang Y, et al. Incidence, predictors at admission, and impact of worsening renal function among patients hospitalized with heart failure. J Am Coll Cardiol 2004;43:61–7.
3.Mullens W, Abrahams Z, Francis GS, et al. Importance of venous congestion for worsening of renal function in advanced decompensated heart failure. J Am Coll Cardiol 2009;53:589–96.
4.Damman K, van Deursen VM, Navis G, Voors AA, van Veldhuisen DJ, Hillege HL. Increased central venous pressure is associated with impaired renal function and mortality in a broad spectrum of patients with cardiovascular disease. J Am Coll Cardiol 2009;53:582–8.
5.Testani JM, Khera AV, St John Sutton MG, et al. Effect of right ventricular function and venous congestion on cardiorenal interactions during the treatment of decompensated heart failure. Am J Cardiol 2010;105:511.
6.Aronson D, Abassi Z, Allon E, Burger AJ. Fluid loss, venous congestion, and worsening renal function in acute decompensated heart failure. Eur J Heart Fail 2013;15:637–43.
7.Konstam MA, Gheorghiade M, Burnett JC, et al. Effects of oral tolvaptan in patients hospitalized for worsening heart failure: the EVEREST Outcome Trial. JAMA 2007;297:1319–31.
8.Metra M, Cotter G, Senger S, et al. Prognostic significance of creatinine increases during an acute heart failure admission in patients with and without residual congestion: a post hoc analysis of the PROTECT data. Circ Heart Fail 2018;11:e004644.
9.McCallum W, Tighiouart H, Kiernan MS, Huggins GS, Sarnak MJ. Relation of kidney function decline and NT-proBNP with risk of mortality and readmission in acute decompensated heart failure. Am J Med 2019;133:115–22.e2











































Deje un comentario
Registrese para comentar. Sus e-mail no será publicados