Siendo la cardioversión (ya sea eléctrica o farmacológica) un pilar fundamental en el tratamiento de la fibrilación auricular (FA) cuando se persigue una estrategia de control de ritmo, el presente documento de Axel Brandes y cols. en la revista Europace plantea resumir la evidencia disponible respecto a algunos aspectos fundamentales de dicho procedimiento. CARDIOVERSIÓN ELÉCTRICA
Siendo la cardioversión (ya sea eléctrica o farmacológica) un pilar fundamental en el tratamiento de la fibrilación auricular (FA) cuando se persigue una estrategia de control de ritmo, el presente documento de Axel Brandes y cols. en la revista Europace plantea resumir la evidencia disponible respecto a algunos aspectos fundamentales de dicho procedimiento.
CARDIOVERSIÓN ELÉCTRICA Y FARMACOLÓGICA
Ambos procedimientos son seguros, y las complicaciones más frecuentes (eventos neurológicos, hemorrágicos o insuficiencia cardiaca) están en el orden del 1% de los casos.
Con relación a la cardioversión eléctrica:
-Logra terminar con la FA en más del 90% de los casos.
-Es el tratamiento de elección en pacientes con compromiso hemodinámico secundario a la arritmia.
-Es más efectiva cuando se utiliza un desfibrilador bifásico, se colocan las paletas/electrodos en posición antero-posterior (en vez de antero-apical) y se utiliza inicialmente la máxima energía disponible. También es más efectiva en el flutter auricular que en la FA.
-En pacientes con marcapasos/CDI el daño a los dispositivos parecería evitarse con el uso de desfibriladores bifásicos y colocación antero-posterior de las paletas.
La cardioversión farmacológica logra mayormente convertir la FA de reciente aparición (<48 horas) en un 50-70% de los casos.
1)ESTRATEGIA CONSERVADORA INICIAL
En los pacientes con FA de reciente aparición sin descompensación hemodinámica la cardioversión inmediata puede ser reemplazada por una estrategia de “wait-and-see”,es decir, control inicial de frecuencia cardiaca y diferir la cardioversión mientras no sea necesaria. Esta estrategia ha demostrado una tasa de éxito similar a la cardioversión inmediata.
2)RECURRENCIAS TRAS UNA CARDIOVERSIÓN ELÉCTRICA EN FA PERSISTENTE
La respuesta de la FA persistente a la cardioversión eléctrica puede resumirse con la regla del 1-1-1-1.
El intento de cardioversión puede ser exitoso, pero recurrir en el primer minuto (por hipervulnerabilidad post-choque), al primer día (fenómeno llamado “relapse gap”), entre la primera-segunda semana (por inestabilidad eléctrica auricular). Posteriormente las recurrencias son menos frecuentes. Los mejores predictores del éxito de la cardioversión eléctrica en la FA persistente son la duración de la arritmia, la edad del paciente, su clase funcional y el pretratamiento con drogas antiarrítmicas.
3)CARDIOVERSIÓN ELÉCTRICA DIAGNÓSTICA
Este nuevo concepto propone en pacientes con FA persistente y sintomáticos (por ejemplo, con insuficiencia cardiaca) intentar una cardioversión eléctrica y mantener al paciente en ritmo sinusal para valorar la mejoría o no de los síntomas (son necesarios estudios en ese sentido para valorar de una mejor manera la utilidad de esta estrategia).
4)TERMINACIÓN FARMACOLÓGICA DE LA FA PAROXÍSTICA O DE RECIENTE COMIENZO
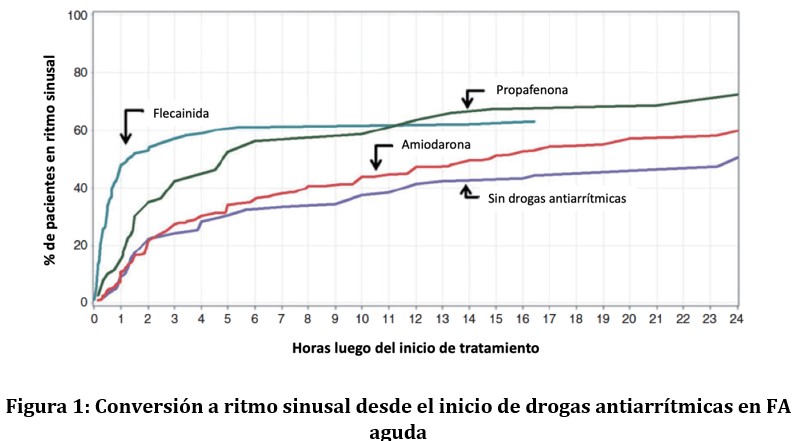
Para la terminación de la FA paroxística o de reciente comienzo, las drogas antiarrítmicas de clase Ic (flecainida, propafenona) y el Vernakalant por vía endovenosa son las más efectivas y son seguras de utilizar en pacientes sin daño estructural significativo. Los agentes de clase Ic también pueden ser utilizados por vía oral como estrategia pill-in-the-pocket, pero la primera vez que sean utilizados, la administración debe realizarse en un medio hospitalario para monitoreo de efectos adversos. Agentes comúnmente utilizados para la conversión como el sotalol y la amiodarona son considerados inefectivos (Figura 1)
En el caso del flutter auricular se recomienda la utilización de drogas antiarrítmicas de clase III y se desaconseja el uso de drogas clase Ic.
EVENTOS TROMBOEMBÓLICOS EN LA CARDIOVERSIÓN
Los eventos embólicos pueden suceder por causa de embolización de trombos previamente formados en la aurícula o por la formación de nuevos trombos en las semanas subsiguiente a la cardioversión (durante las cuales no se ha recuperado completamente el funcionamiento auricular). No existen diferencias en el riesgo de eventos tromboembólicos entre la cardioversión eléctrica y farmacológica. Tampoco existen diferencias significativas entre la cardioversión de una FA y un flutter auricular.
Peri-cardioversión de FA paroxística la incidencia de eventos tromboembólicos se encuentra entre el 1.1-2% en pacientes no (o insuficientemente) anticoagulados y entre el 0.28-0.8% en pacientes anticoagulados. En pacientes no anticoagulados con FA de reciente aparición la incidencia es de 0.7%, se incrementa a mayor score CHA2DS2-VASc y se reduce significativamente con el uso de anticoagulación.
La inmensa mayoría de los eventos tromboembólicos suceden dentro de los 10 días del procedimiento, por lo que se recomienda anticoagulación por 4 semanas post-procedimiento.
CARDIOVERSIÓN GUIADA POR MÉTODOS DE IMÁGENES
La presencia de un trombo en la aurícula izquierda se observa en aproximadamente el 10% de los pacientes con FA no valvular y la localización más frecuente es la orejuela izquierda. Los pacientes con trombo en la aurícula izquierda tienen CHA2DS2-VASc más elevados y un riesgo 3.5 veces más alto de presentar eventos embólicos. El Ecocardiograma Transesofágico (ETE) es el gold-estándar para descartar la presencia de trombos (sensibilidad del 92%, que puede ser incrementada con el uso de agentes de contraste) y para valorar las velocidades del flujo en la orejuela izquierda (velocidades menores a 40 cm/seg se asocian con la presencia de contraste espontáneo y eventos embólicos).
Nuevas modalidades como la tomografía computada multidetector (sensibilidad cercana al 100% y especialmente útil para distinguir bajas velocidades de autocontraste o trombos) y la resonancia magnética cardiaca (útil para definir diámetros y función de la aurícula izquierda) están ganando espacio en la valoración de la orejuela izquierda.
La utilización del ETE para excluir trombos intracardiacos tiene indicación para una estrategia de cardioversión temprana en pacientes que han estado en FA por más de 48 horas y no han estado anticoagulados adecuadamente en las 3 semanas previas. Si el ETE no identifica trombos, la cardioversión puede llevarse adelante en forma segura, recordando que el paciente debe alcanzar una anticoagulación suficiente antes del ETE (es fundamental evaluar la farmacocinética de la droga que va a utilizarse para el inicio de la anticoagulación). Si en el ETE no se hallan trombos pero sí hallazgos sospechosos o bajas velocidades en orejuela, se recomienda utilizar agente de contraste para sensibilizar el estudio.
USO DE ANTICOAGULANTES ORALES DIRECTOS (DOACs) PERICARDIOVERSIÓN
Existe evidencia que afirma que el uso de DOACs en el escenario pericardioversión de FA es seguro, ya que las tasas de stroke, embolias sistémicas y el riesgo de sangrado son muy bajos. Incluso existe evidencia a favor del uso de DOACs en comparación con los antagonistas de la vitamina K en este escenario, pero es necesaria más evidencia en ese sentido. En la inmensa mayoría de la evidencia con DOACs, la estrategia anticoagulante consiste en un pretratamiento anticoagulante por ≥3 semanas.
COMENTARIOS FINALES
-La cardioversión (tanto eléctrica como farmacológica) continúa siendo parte fundamental de la estrategia de control de ritmo en la FA. Existen consideraciones técnicas que deben ser consideradas en cada procedimiento (colocación de las paletas, energía administrada, uso de determinada clase de antiarrítmicos). Igualmente, es necesario resaltar que existe evidencia que sustenta el uso de estrategias conservadoras en la FA de reciente aparición ya que la mayoría de los pacientes recuperarán espontáneamente el ritmo sinusal dentro de las 48 horas.
-Las recurrencias de FA post-cardioversión muestran un patrón temporal específico que se relaciona con los potenciales mecanismos causales en cada instancia. Es fundamental considerar ese patrón a la hora del seguimiento post-cardioversión.
-A pesar de que las complicaciones de la cardioversión son muy bajas, calcular el riesgo embólico de los pacientes y una correcta estrategia anticoagulante periprocedimiento (o de por vida en pacientes con alto riesgo embólico) son fundamentales.
-Los DOACs pueden ser utilizados en forma segura en el escenario peri-cardioversión y evitar demoras indeseadas en las cardioversiones planificadas.
Ver link AQUI









































Deje un comentario
Registrese para comentar. Sus e-mail no será publicados