Este artículo revisa los puntos más relevantes sobre la anticoagulación en pacientes con fibrilación auricular La fibrilación auricular (FA) es la arritmia sostenida más prevalente en la población mundial. Según la cohorte de Framingham, los pacientes hombres mayores de 40 años tienen un riesgo de presentar esta arritmia a lo largo de su vida en
Este artículo revisa los puntos más relevantes sobre la anticoagulación en pacientes con fibrilación auricular
La fibrilación auricular (FA) es la arritmia sostenida más prevalente en la población mundial. Según la cohorte de Framingham, los pacientes hombres mayores de 40 años tienen un riesgo de presentar esta arritmia a lo largo de su vida en un 26%, con una presentación en el sexo femenino levemente inferior.1 La prevalencia aumenta no sólo en los pacientes añosos, sino también en los pacientes hipertensos, obesos, diabéticos y en los que poseen como antecedentes: enfermedad valvular, enfermedad coronaria, insuficiencia cardiaca (IC) y enfermedad renal crónica.2-3 Según diversos estudios de cohorte, los pacientes con FA tienen mayor incidencia de muerte, IC y fenómenos embólicos, estos últimos asociados a una disminución en la calidad de vida, aumento en las internaciones y días de hospitalización. Los hombres que presentan FA tienen el doble de probabilidad de presentar infarto de miocardio, accidente cerebro vascular (ACV) e IC, mientras que en las mujeres este riesgo se quintuplica.4-5 El riesgo de ACV en los pacientes con FA se puede mitigar con el uso de la anticoagulación, disminuyendo un 66% con el uso de los antivitaminicos K (AVK), y una similar reducción con los anticoagulantes directos (DOAC).6 Los pacientes anticoagulados correctamente presentan una tasa de ACV similar a los pacientes sin FA,7 siendo que sólo el 10% de estos pacientes muere de ACV o complicaciones hemorrágicas.8
SCREENING
A pesar de la amplia evidencia acerca del beneficio de la anticoagulación en pacientes con FA como prevención de ACV, hay pacientes que no se encuentran bajo esta terapia. Los dos principales motivos son, por un lado, que los pacientes con FA suelen ser asintomáticos, y por el otro, que el screening de FA en pacientes de alto riesgo suele ser insuficiente.9 El diagnóstico de la FA subclínica se puede realizar de diferentes maneras: palpación del pulso, ECG, holter, monitoreos de ritmo implantables y de uso accesorio como los nuevos smartwatches.10 El monitoreo implantable es de gran utilidad en los pacientes de alto riesgo en los que en monitoreos ambulatorios no se evidencia FA.10 Los equipos como el marcapasos y el cardio desfibrilador (CDI) son útiles para el diagnóstico y para establecer una relación causal entre ambos, a pesar de que pueden presentar una elevada tasa de falsos positivos por taquiarritmias supraventriculares. El monitoreo no debería limitarse solo a pacientes con antecedentes de ACV isquémico, sino que debería de buscarse en pacientes añosos de alto riesgo, hipertensos, diabéticos, en IC, con dilatación auricular, ectopia y fibrosis atrial. (fig. 1)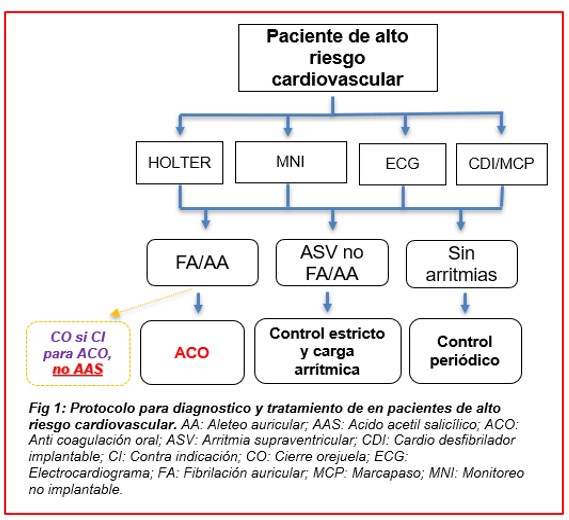
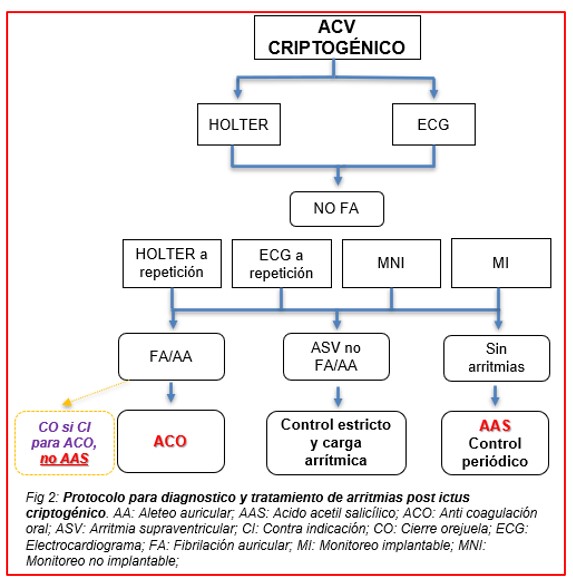
En los pacientes que presentan un ACV considerado criptogénico es controvertido el tiempo el cual es necesario realizar un seguimiento estrecho en búsqueda de FA, mientras que las guías americanas sugieren un monitoreo prolongado del ritmo por 30 días,11 la sociedad europea indica monitoreo de al menos 72hs, y la implantación de monitoreo continuo invasivo o no invasivo.12 En caso de limitación en los recursos, los ECG o los métodos electrocardiográficos de una sola derivación son una buena alternativa. La FA ha sido reconocida en 20-30% de pacientes con ACV criptogénico.13 (Fig. 2)
BARRERAS EN LA ANTICOAGULACIÓN
Si bien se cuenta con anticoagulantes anti vitamínicos k y un abanico de anticoagulantes directos, cerca de un 50% de los pacientes con FA no se encuentran anticoagulados, incluso aquellos de alto riesgo cardioembólico.14 Aproximadamente un tercio de los pacientes con FA que presentan un evento cerebrovascular se encuentran sin una correcta terapia antitrombótica.15 Esto es debido, inicialmente, a una inadecuada estratificación de riesgo cardioembólico con una elevada percepción de elevado riesgo hemorrágico, sobre todo en pacientes añosos.
La aspirina ya no se encuentra indicada como terapia anti trombótica para la FA, la warfarina ha demostrado superioridad a la misma en la reducción del riesgo combinado de ACV fatal o discapacitante, hemorragia intra craneal o embolia arterial en pacientes añosos.16 Incluso en este grupo de pacientes, el Apixaban comparado con los AVK ha demostrado una reducción mayor al 50% en el riesgo de ACV, con similar tasa de sangrado.17
La percepción del riesgo de hemorragia en los pacientes añosos, frágiles, con riesgo de caidas, en tratamiento con drogas sedativas, se han vuelto barreras para realizar una correcta anticoagulación. Sin embargo, la evidencia continúa demostrando bajos riesgos de sangrado por la misma, con un riesgo aproximado de un 2%, por lo que los beneficios de la anticoagulación supera en los riesgos de una eventual complicación hemorrágica.18 Debido a esto es que éste grupo de pacientes no deberían de ser aislados de la terapia anticoagulante, manteniendo una correcta vigilancia para disminuir los riesgos hemorrágicos.
En síntesis, los pacientes añosos, incluso frágiles, no deberían de ser privados de una correcta anticoagulación, ni indicarse terapia antiplaquetaria, asumiendo que el riesgo hemorrágico es mayor que el cardioembólico. Exceptuando pacientes con sangrado activo, alteración cognitiva grave o falta de cumplimiento a la medicación, los anticoagulantes directos deberían de ser considerados en primera opción.
¿A QUÉ PACIENTES CON FA ANTICOAGULAMOS?
A pesar de que los pacientes con FA no valvular con elevado CHA2DS2 VASc score presenten un elevado riesgo cardioembólico, cerca del 80% no tendrá un ACV al año sin anticoagulación.19 Por otro lado, cuatro grandes estudios han demostrado que el riesgo anual de mortalidad por sangrado fue de 2-3%.20 Esto sugiere que hay pacientes que por su bajo riesgo cardioembólico no sería necesario la anticoagulación, siendo sometidos a un riesgo de sangrado mayor. Es por esto la necesidad de utilizar scores validados como el CHA2DS2 VASc, que presenta un alto valor predictivo negativo para determinar cuáles son los pacientes que podrían no requerir terapia anticoagulante y aquellos con mayor riesgo cardioembólico que se beneficiarán con la misma.10 Por lo tanto, es necesario que todos los pacientes con FA sean evaluados tanto en sus riesgos cardioembólicos como por sus riesgos hemorrágicos. En cuanto a la indicación de anticoagulación, puede considerarse en los pacientes masculinos con un score de 1, debiendo ser indicada con un score mayor a 2, siendo en las mujeres valores de 2 y 3 respectivamente. Los pacientes con enfermedad mitral severa, miocardiopatía hipertrófica o portadores de válvula mecánica deben ser anticoagulados independientemente de los scores.
La estimación de los riesgos de sangrado debe realizarse de manera rutinaria en los pacientes con FA, siendo el HAS-BLED score el método de elección.21 Sin embargo, como los beneficios de la anticoagulación superan a los riesgos por sangrado, la utilización de este score debe ser únicamente enfocado hacia la disminución de los factores modificables que aumentan el riesgo de sangrado (hipertensión no controlado, utilización de AINE u otros antiagregantes plaquetarios) y no a la interrupción o contraindicación de la terapia anti coagulante.
ELECCIÓN DEL ANTICOAGULANTE
Los AVK han demostrado prevenir dos de cada tres eventos cardioembólicos, con reducción concomitante de la mortalidad. Sin embargo, deben ser controlados de manera regular, tienen un mecanismo lento de acción y presentan interacción con otras drogas y alimentos. Por otro lado, los DOAC tienen un mecanismo más rápido de acción, no requieren terapia puente con anticoagulantes parenterales, ni requerimiento de monitoreo continuo y presentan menor interacción medicamentosa. Dentro de este grupo de fármacos, no indicados para las FA valvulares o con válvulas mecánicas, se encuentras los inhibidores directos del factor Xa (rivaroxabán, apixaban y edoxaban) y los inhibidores directos de la trombina (dabigatran). Comparados con la Warfarina, han demostrado disminución en el riesgo de ACV, sangrado intracraneal y mortalidad por cualquier causa.6 Si bien, no hay evidencia de que un anticoagulante directo sea mejor a otro, hay ciertas diferencias en las cuales pueden ser seleccionados específicamente para un grupo de pacientes.
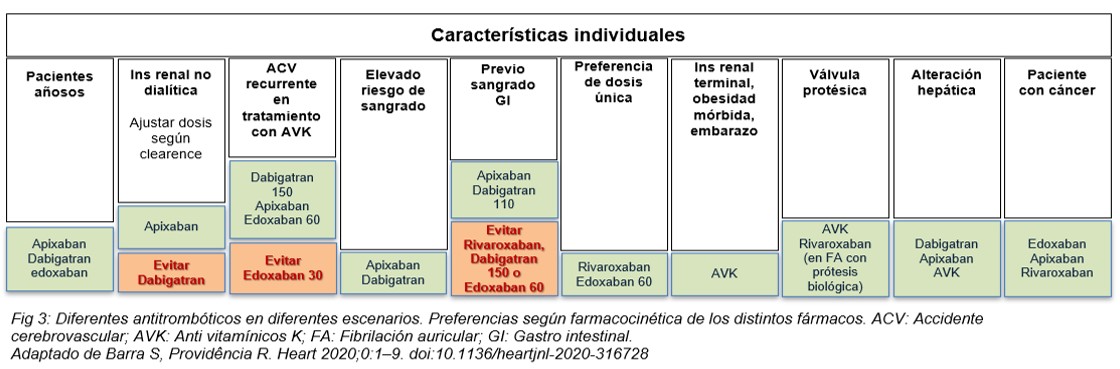
En pacientes en los que se debe iniciar la terapia anticoagulante, es necesario considerar sus preferencias, explicar los beneficios y los riesgos y tener en cuenta distintos aspectos del paciente como el caso del peso (hay menor evidencia de DOAC en los pacientes de bajo y sobre peso), la adherencia (para determinar el ACO con mayor vida media), función renal y hepática, alteración en la absorción, eventos hemorrágicos previos, embarazo o lactancia (sin evidencia para DOAC) y el costo de la medicación (fig. 3).
INTERVENCIONES CARDIOVASCULARES
La mayoría de las intervenciones cardiovascular pueden realizarse normalmente continuando la anticoagulación, no siendo recomendado la terapia puente con heparina, por el aumento en el riesgo de sangrado. En caso de realización de una ablación por catéter, la terapia anticoagulante puede continuarse, a no ser que el paciente presente un bajo riesgo cardioembólico, siendo la suspensión del tratamiento una medida razonable.22 Para la colocación de un dispositivo, continuar el tratamiento con warfarina disminuiría la incidencia de hematoma de bolsillo que la terapia puente con heparina,23 mientras que continuar la terapia con DOAC es igual de seguro que interrumpir la terapia anticoagulante.24 Para los cateterismos coronarios deben de continuarse con la anticoagulación durante y posterior a la colocación del stent, con una triple terapia posterior (combinado con aspirina y clopidogrel) recomendada, y posteriormente con doble terapia con clopidogrel, estando el prasugrel y ticagrelor contraindicados.
PROCEDIMIENTOS QUIRÚRGICOS
En estos casos se deben evaluar los riesgos hemorrágicos potenciales por el procedimiento quirúrgico a realizarse, junto al riesgo cardioembólico del paciente. Si la decisión es discontinuar el tratamiento anticoagulante por el riesgo elevado de hemorragia, podría considerarse la terapia puente con heparina. En caso de que presente una válvula mecánica mitral, la anticoagulación no debería de ser suspendida si es que el procedimiento no presenta un elevado riesgo de sangrado, o realizar una terapia puente con heparina.
FA ASINTOMÁTICA DETECTADA POR DISPOSITIVIOS
Aproximadamente un tercio de los pacientes con dispositivos y un score de CHA2DS2 VASc mayor a 2 sin historia de FA presentan episodios de FA subclínica mayor a 6hs, aumentando a un 50% cuando se consideran episodios mayores a 6 minutos.25 Estos pacientes presentan un riesgo aumentado de ACV, pero menor al de los pacientes con diagnóstico clínico de FA paroxística,26 y sólo una minoría de casos presentan una relación temporal con los accidentes cerebrovasculares.
Dado que no se encuentra evidencia solida de anticoagular episodios de taquicardias auriculares o episodios de FA subclínica de corta duración, es relevante mantener un control estricto de estos pacientes con un seguimiento continuo de su carga arrítmica, detectando aumento en la misma, en cuyo caso la terapéutica anticoagulante es menos controvertida.
ANTICOAGULACIÓN EN PACIENTES CON INSUFICIENCIA RENAL
Los pacientes con insuficiencia renal aumentan los riesgos de ACV y hemorragias. A pesar de que hay evidencia y recomendación en anticoagular a pacientes con insuficiencia renal leve o moderada,27 no se encuentra para pacientes con insuficiencia renal grave o con terapia de sustitución renal. A pesar de que ambos fármacos son efectivos y seguros en pacientes con insuficiencia renal leve y moderada, el dabigatran y rivaroxabán están asociados con mayor riesgo de sangrado que el apixaban, aunque solo el primero es excretado predominantemente por vía renal.28 El apixaban con eliminación biliar tendría un efecto más favorable para los pacientes con insuficiencia renal,28 con evidencia de disminución de eventos tromboembólicos y mortalidad comparado con la Warfarina.29
ANTICOAGULACIÓN EN EMBARAZO
La anticoagulación puede ocasionar abortos espontáneos y complicaciones hemorrágicas en el post parto. Sin embargo, se encuentra recomendado para mujeres con CHA2DS2 VASc mayor o igual a 2 para prevenir eventos cardioembólicos.12 Los DOAC no han sido testeados durante el embarazo por lo que no se encuentran recomendados. Dado que los AVK pueden cruzar placenta y ocasionar teratogenicidad sobre todo en primer trimestre, es que deberían de ser reemplazados por heparina durante este lapso y 2 – 4 semanas previo al parto para evitar sangrado fetal y complicaciones hemorrágicas durante el mismo.
MANEJO DEL SANGRADO EN PACIENTES ANTICOAGULADOS
La mayoría de los eventos hemorrágicos en pacientes anticoagulados no son severos ni comprometen la vida, por lo que no estaría indicado la suspensión de la terapia anticoagulante en estos casos. Es de importancia evaluar el compromiso hemodinámico en estos pacientes y medir la actividad anticoagulante. El tratamiento consiste en la compresión manual cuando sea posible, fluidos endovenosos, transfusión en caso de ser necesario y tratamiento directo de la lesión (endoscopia en sangrado digestivo). Según la severidad y compromiso se debe evaluar la suspensión de la anticoagulación y la reversión del mismo.
CONCLUSIONES
La FA es la arritmia sostenida más frecuente en la población que lleva a un aumento en la morbimortalidad de los pacientes. Es necesario realizar un adecuado screening de diagnóstico en la población de alto riesgo de desarrollar la misma y en pacientes que presentaron un ACV. La anticoagulación es un tratamiento efectivo que ha demostrado una reducción en la morbimortalidad y debe ser indicado según el score de CHA2DS2VASc. A pesar de la amplia evidencia acerca de su seguridad, los mismos se encuentran sub utilizados por la sobrevaloración de los riesgos de sangrado, siendo la edad y fragilidad de los pacientes alguno de los motivos por el cual no se aplica este tipo de tratamiento. Como los beneficios de la anticoagulación son mayores a las complicaciones hemorrágicas, los scores de sangrado como el HAS BLED deberían de utilizarse sólo para disminuir los factores modificables y no para impedir la anticoagulación como terapéutica. Los DOAC son los anticoagulantes de elección, y los mismos deberían de seleccionarse según las características clínicas y preferencias de cada paciente.
BIBLIOGRAFIA
1.Lloyd-Jones DM, Wang TJ, Leip EP, Larson MG, Levy D, Vasan RS, et al. Lifetime risk for development of atrial fibrillation: the Framingham Heart Study. Circulation. 2004 Aug 31 y 110(9):1042-6.
2.Psaty BM, Manolio TA, Kuller LH, Kronmal RA, Cushman M, Fried LP, et al. Incidence of and risk factors for atrial fibrillation in older adults. Circulation. 1997 Oct 7 y 96(7):2455-61.
3.Hart RG, Eikelboom JW, Brimble KS, McMurtry MS, Ingram AJ. Stroke prevention in atrial fibrillation patients with chronic kidney disease. Can J Cardiol. 2013 Jul y Suppl):S71-8.
4.Benjamin EJ, Wolf PA, D’Agostino RB, Silbershatz H, Kannel WB, Levy D. Impact of atrial fibrillation on the risk of death: the Framingham Heart Study. Circulation. 1998 Sep 8 y 98(10):946-52.
5.Wolf PA, Abbott RD, Kannel WB. Atrial fibrillation as an independent risk factor for stroke: the Framingham Study. Stroke. 1991 Aug y 22(8):983-8.
6.Ruff CT, Giugliano RP, Braunwald E, et al. Comparison of the efficacy and safety of new oral anticoagulants with warfarin in patients with atrial fibrillation: a meta-analysis of randomised trials. Lancet 2014;383:955–62.
7.Freedman B, Martinez C, Katholing A, et al. Residual risk of stroke and death in anticoagulant-treated patients with atrial fibrillation. JAMA Cardiol 2016;1:366–8.
8.Marijon E, Le Heuzey J-Y, Connolly S, et al. Causes of death and influencing factors in patients with atrial fibrillation: a competingrisk analysis from the randomized evaluation of long-term anticoagulant therapy study. Circulation 2013;128:2192–201.
9.Israel CW, Grönefeld G, Ehrlich JR, et al. Long-Term risk of recurrent atrial fibrillation as documented by an implantable monitoring device: implications for optimal patient care. J Am Coll Cardiol 2004;43:47–52.
10.NICE National Institute of Clinical Excellence. Atrial fibrillation: management (NICE clinical guideline 180), 2014.
11.Kernan WN, Ovbiagele B, Black HR, et al. Guidelines for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline for healthcare professionals from the American heart Association/American stroke association. Stroke 2014;45:2160–236.
12.Kirchhof P, Benussi S, Kotecha D, et al. 2016 ESC guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Eur Heart J 2016;37:2893–962.
13.Brachmann J, Morillo CA, Sanna T, et al. Uncovering atrial fibrillation beyond short-term monitoring in cryptogenic stroke patients: three-year results from the cryptogenic stroke and underlying atrial fibrillation trial. Circ Arrhythm Electrophysiol 2016;9:e003333.
14.Rose AJ, Goldberg R, McManus DD, et al. Anticoagulant prescribing for Non-Valvular atrial fibrillation in the Veterans health administration. J Am Heart Assoc 2019;8:e012646.
15.Xian Y, O’Brien EC, Liang L, et al. Association of preceding antithrombotic treatment with acute ischemic stroke severity and in-hospital outcomes among patients with atrial fibrillation. JAMA 2017;317:1057–67.
16.Mant J, Hobbs FDR, Fletcher K, et al. Warfarin versus aspirin for stroke prevention in an elderly community population with atrial fibrillation (the Birmingham atrial fibrillation treatment of the aged study, BAFTA): a randomised controlled trial. Lancet 2007;370:493–503.
17.Ng KH, Shestakovska O, Connolly SJ, et al. Efficacy and safety of apixaban compared with aspirin in the elderly: a subgroup analysis from the AVERROES trial. Age Ageing 2016;45:77-83.
18.van Walraven C, Hart RG, Connolly S, et al. Effect of age on stroke prevention therapy in patients with atrial fibrillation: the atrial fibrillation Investigators. Stroke 2009;40:1410–6.
19.Olesen JB, Lip GYH, Hansen ML, et al. Validation of risk stratification schemes for predicting stroke and thromboembolism in patients with atrial fibrillation: nationwide cohort study. BMJ 2011;342:d124.
20.Gómez-Outes A, Lagunar-Ruíz J, Terleira-Fernández A-I, et al. Causes of death in anticoagulated patients with atrial fibrillation. J Am Coll Cardiol 2016;68:2508–21.
21.Pisters R, Lane DA, Nieuwlaat R, et al. A novel user-friendly score (HAS-BLED) to assess 1-year risk of major bleeding in patients with atrial fibrillation: the Euro heart survey. Chest 2010;138:1093–100.
22.Shahi V, Brinjikji W, Murad MH, et al. Safety of uninterrupted warfarin therapy in patients undergoing cardiovascular endovascular procedures: a systematic review and meta-analysis. Radiology 2016;278:383–94.
23.Birnie DH, Healey JS, Wells GA, et al. Pacemaker or defibrillator surgery without interruption of anticoagulation. N Engl J Med 2013;368:2084–93.
24.Birnie DH, Healey JS, Wells GA, et al. Continued vs. interrupted direct oral anticoagulants at the time of device surgery, in patients with moderate to high risk of arterial thrombo-embolic events (bruise CONTROL-2). Eur Heart J 2018;39:3973–9.
25.Perino AC, Fan J, Askari M, et al. Practice variation in anticoagulation prescription and outcomes after Device-Detected atrial fibrillation. Circulation 2019;139:2502–12.
26.Healey JS, Connolly SJ, Gold MR, et al. Subclinical atrial fibrillation and the risk of stroke. N Engl J Med 2012;366:120–9.
27.Ha JT, Neuen BL, Cheng LP, et al. Benefits and harms of oral anticoagulant therapy in chronic kidney disease: a systematic review and meta-analysis. Ann Intern Med 2019;171:181–9.
28.Kuno T, Takagi H, Ando T, et al. Oral Anticoagulation for Patients With Atrial Fibrillation on Long-Term Hemodialysis. J Am Coll Cardiol 2020;75:273–85.
29Hohnloser SH, Hijazi Z, Thomas L, et al. Efficacy of apixaban when compared with warfarin in relation to renal function in patients with atrial fibrillation: insights from the ARISTOTLE trial. Eur Heart J 2012;33:2821–30.
1 comment








































1 Comment
Luís Alberto Gómez Morales
julio 27, 2021, 4:02 amMensaje *
REPLY