Las nuevas guías de las Sociedades Europeas de Cardiología y de Aterosclerosis (ESC/EAS) sorprendieron a propios y extraños al plantear objetivos terapéuticos de LDL colesterol en pacientes de muy alto riesgo cardiovascular (CV), aún más allá de las metas clásicas de < 70 mg/dL, siempre difíciles de alcanzar en la práctica clínica. Sucede que desde
Las nuevas guías de las Sociedades Europeas de Cardiología y de Aterosclerosis (ESC/EAS) sorprendieron a propios y extraños al plantear objetivos terapéuticos de LDL colesterol en pacientes de muy alto riesgo cardiovascular (CV), aún más allá de las metas clásicas de < 70 mg/dL, siempre difíciles de alcanzar en la práctica clínica.
Sucede que desde que fuera establecido dicho objetivo, hace 15 años a partir la enmienda del ATP III, la inmensa mayoría de las recomendaciones internacionales lo fueron adoptando produciéndose así una generalización global y sin precedentes de dichas metas (1).
Fue precisamente por ello, que causó sorpresa e intensos debates, cuando a fines de 2013 las sociedades americanas (ACC/AHA) lanzaron sus guías dejando completamente de lado los objetivos numéricos para colesterol (2). Así, esas guías se focalizaban casi exclusivamente en la utilización de estatinas en alta o moderada intensidad, de acuerdo al riesgo del paciente, en vez de establecer un nivel de plasmático determinado de colesterol. Nacía entonces la estrategia conocida como “fire and forget”, que fue tan controvertida como en la práctica útil para aprender a tratar mejor a nuestros pacientes con dosis más adecuadas de estatinas.
Las guías ACC/AHA 2013 fueron entonces disruptivas, aunque basadas en la mejor evidencia clínica que se disponía. Como contrapartida y fieles a un estilo más conservador, las guías europeas de 2016, con algunas modificaciones que no cambiaban su esencia, mantuvieron los objetivos numéricos clásicos.(3)
Qué ha pasado en estos cinco años para que ahora el foco del debate se traslade al viejo continente, y sean las guías europeas las que propongan una innovación categórica, planteando metas LDL colesterol de <55 mg/dL para sujetos de muy alto riesgo y aún inferiores a 40 para los casos más graves con recurrencia de eventos CVs? (4).
En primer lugar, los resultados del estudio IMPROVE-IT, conjuntamente con datos más recientes del mismo, mostrando mayores beneficios en los grupos de muy alto riesgo CV (5-8). En segundo término, los dos grandes estudios con inhibidores de la proproteína subtilisina kexina convertasa de tipo 9 (PCSK9) evidenciando una clara disminución de eventos CV mayores por sobre el tratamiento intensivo con estatinas, en pacientes con enfermedad cardiovascular aterosclerótica (ECVA) establecida y en síndromes coronarios agudos (9-10).
Más aún, éstos y otros estudios han evidenciado que no existe un umbral de descenso del LDL colesterol a partir del cual pueda ser considerado como un límite no seguro.
Finalmente, nuevos conocimientos y estudios de randomización Mendeliana han mostrado que ciertas variantes genéticas ligadas a un nivel más bajo de colesterol, se asocian a categóricos beneficios cuando dichos niveles se mantienen a lo largo de la vida de un individuo (11).
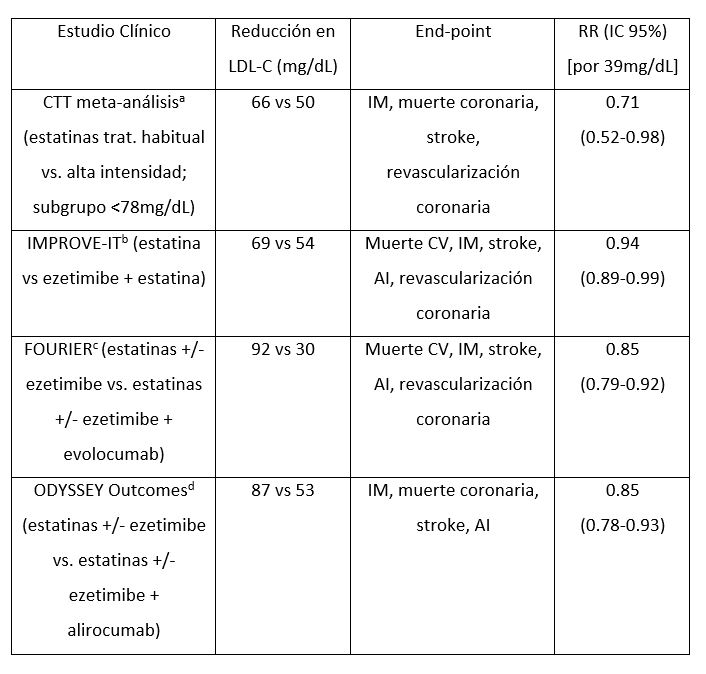
La siguiente tabla describe los estudios recientes, que evidencian la eficacia de alcanzar niveles de LDL-C inferiores a 55 mg/dL tanto con estatinas como con ezetimibe y/o inhibidores de PCSK9.
a)Baigent C, et al. Lancet 2010; 376: 1670 – 1681; b) Cannon CP, et al. N Engl J Med 2015; 372: 2387 – 2397; c) Sabatine MS, et al. N Engl J Med 2017; 376: 1713 – 1722; d) Schwartz GG, et al. N Engl J Med 2018; 379: 2097 – 2107. CTT: cholesterol tratment trialists collaboration, IM: infarto de miocardio, AI: angina inestable.
LDL colesterol, cuanto más bajo… mejor, como premisa fundamental.
El eje de las nuevas guías, se centra en que el colesterol LDL debería ser bajado tanto como sea posible, si lo que se busca es prevenir eventos CVs. Así en pacientes de muy alto riesgo, la nueva metas es < 55 mg/dL, a la vez que para individuos de alto riesgo, ahora el objetivo es < 70 mg/dL. En ambos casos la recomendación incluye también una reducción del 50% o más respecto del nivel basal, tanto en prevención CV primaria de alto riesgo, como secundaria.
De no alzanzarse dichos objetivos con estatinas en la máxima dosis tolerada posible, la adición de ezetimibe y posteriormente de un inhibidor de PCSK9 es lo indicado. Asimismo, para sujetos con eventos CV recurrentes (y no necesariamente del mismo lecho vascular) la recomendación sugiere una meta de colesterol LDL inferior a los 40 mg/dL.
Respecto de los individuos con triglicéridos > 200 mg/dL, las estatinas también constituyen la primera elección, aunque si dichos niveles se hallan persistentemente elevados (TG= 135-499 mg/dL) a pesar del tratamiento con estatinas, y como reflejo de los resultados del estudio REDUCE-IT, las nuevas guías recomiendan utilizar ácidos grasos Omega 3, especialmente ácido eicosapentaenoico (EPA) (12).
Otro punto interesante es que a partir de la evidencia de causalidad respecto de Lipoproteína (a) [Lp(a)] y aterotrombosis, las recomendaciones europeas indican determinar sus niveles al menos una vez en la vida. En el caso de Lp(a) elevada, la terapéutica disponible hoy, se limita al uso de inhibidores de PCSK9, que han mostrado disminuir dichos niveles en 25-35% (13-14).
Muy importante a su vez, resulta la nueva redefinición de niveles de riesgo. Así, pacientes con ECVA, diabetes con daño de órgano blanco, hipercolesterolemia familiar y enfermedad renal crónica severa son considerados de muy alto riesgo cardiovascular al igual que los síndromes coronarios agudos como de muy alto riesgo de recurrencia de eventos CVs.
Estas recomendaciones, constituyen sólo los aspectos más salientes de las nuevas guías ESC/EAS 2019, claramente basadas en las nuevas evidencias.
Cuando hacemos referencia al término innovación, hablamos de aquel cambio que introduce nuevas ideas. En este caso las nuevas ideas encuentran el sólido respaldo de la evidencia.
La innovación exige equilibrio a la hora de trasladar los conceptos al campo de la implementación. ¿Tendrán estas guías su correlato en la práctica clínica? No lo sabemos, pero así como las guías americanas 2013 llevaron a una utilización más adecuada de las estatinas, estas recomendaciones europeas parecen llamadas a consolidar el principio de que, el LDL-C cuanto más bajo, mejor y si es más bajo, aún mejor.
Ver Link AQUI
Bibliografía
1-Grundy SM, Cleeman JI, Merz CN, et al. Implications of recent clinical trials for the National Cholesterol Education Program Adult Treatment Panel III guidelines. Circulation 2004; 110 (2): 227 – 239.
2-Stone NJ, Robinson JG, Lichtenstein AH, et al. 2013 ACC/AHA guideline on the treatment of blood cholesterol to reduce atherosclerotic cardiovascular risk in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. Circulation 2014; 129 (25 Suppl 2): S1 – 45.
3-Catapano AL, Graham I, De Backer G, et al. 2016 ESC/EAS Guidelines for the Management of Dyslipidaemias. Eur Heart J 2016; 37 (39): 2999 – 3058.
4-Mach F, Baigent C, Catapano AL, et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J 2019.
5-Cannon CP, Blazing MA, Giugliano RP, et al. Ezetimibe Added to Statin Therapy after Acute Coronary Syndromes. N Engl J Med 2015; 372 (25): 2387 – 2397.
6-Bohula EA, Morrow DA, Giugliano RP, et al. Atherothrombotic Risk Stratification and Ezetimibe for Secondary Prevention. J Am Coll Cardiol 2017; 69 (8): 911 – 921.
7-Qamar A, Giugliano RP, Bohula EA, et al. Biomarkers and Clinical Cardiovascular Outcomes With Ezetimibe in the IMPROVE-IT Trial. J Am Coll Cardiol 2019; 74 (8): 1057 – 1068.
8-Bonaca MP, Gutierrez JA, Cannon C, et al. Polyvascular disease, type 2 diabetes, and long-term vascular risk: a secondary analysis of the IMPROVE-IT trial. The lancet Diabetes & endocrinology 2018; 6 (12): 934 – 943.
9-Sabatine MS, Giugliano RP, Keech AC, et al. Evolocumab and Clinical Outcomes in Patients with Cardiovascular Disease. N Engl J Med 2017; 376 (18): 1713 – 1722.
10-Schwartz GG, Steg PG, Szarek M, et al. Alirocumab and Cardiovascular Outcomes after Acute Coronary Syndrome. N Engl J Med 2018; 379 (22): 2097 – 2107.
11-Ference BA, Bhatt DL, Catapano AL, et al. Association of Genetic Variants Related to Combined Exposure to Lower Low-Density Lipoproteins and Lower Systolic Blood Pressure With Lifetime Risk of Cardiovascular Disease. Jama 2019.
12-Bhatt DL, Steg PG, Miller M, et al. Cardiovascular Risk Reduction with Icosapent Ethyl for Hypertriglyceridemia. N Engl J Med 2019; 380 (1): 11 – 22.
13-Lorenzatti AJ, Eliaschewitz FG, Chen Y, et al. Randomised study of evolocumab in patients with type 2 diabetes and dyslipidaemia on background statin: Primary results of the BERSON clinical trial. Diabetes Obes Metab 2019; 21 (6): 1455 – 1463.
14-Wilson DP, Jacobson TA, Jones PH, et al. Use of Lipoprotein(a) in clinical practice: A biomarker whose time has come. A scientific statement from the National Lipid Association. Journal of clinical lipidology 2019; 13 (3): 374 – 392.
1 comment








































1 Comment
Juan Ricardo Cortés
enero 28, 2020, 3:10 pmMagnifico resumen,cabe agregar que hay metaanalisis sobre estatinas que destacan la ausencia de deterioro neurocognitivos y de neoplasias,o sea las estatinas son drogas seguras.
REPLY