¿Es hora de dictarle una moratoria? “In dubis, abstine” (Ante la duda, abstente) Frase atribuida a Galeno. La eficacia y seguridad de la aspirina en bajas dosis para la prevención primaria de enfermedad aterosclerótica cardiovascular (EASCV) está nuevamente bajo la lupa de los investigadores. Los primeros grandes estudios de finales del siglo XX, aunque
¿Es hora de dictarle una moratoria?
“In dubis, abstine” (Ante la duda, abstente)
Frase atribuida a Galeno.
La eficacia y seguridad de la aspirina en bajas dosis para la prevención primaria de enfermedad aterosclerótica cardiovascular (EASCV) está nuevamente bajo la lupa de los investigadores. Los primeros grandes estudios de finales del siglo XX, aunque fueron controvertidos, dieron origen a su empleo. El Estudio de los Médicos Británicos (BMD) resultó prácticamente nulo (1), pero el Estudio de Salud de los Médicos en EEUU (PHS) reportó una reducción significativa de infarto de miocardio, pero advertía que había un aumento de riesgo de sangrado. (2) Siguieron otros estudios (3-5) que sugirieron reducciones en infarto de miocardio y stroke, pero no de mortalidad. De estos resultados iniciales se desprenden las recomendaciones del empleo de aspirina en bajas dosis en prevención primaria en las Guías de ese tiempo. Durante 2018 se han publicado los muy esperados resultados de tres importantes nuevos estudios de prevención primaria con aspirina en bajas dosis: ARRIVE (6) en hombres y mujeres con riesgo de enfermedad coronaria estimado entre 10 a 20%, ASCEND (7) en diabéticos y ASPREE (8) en mayores de 70 años (≥65 años para razas negras e hispanas). Sin ahondar en las pequeñas diferencias, todos han mostrado un resultado clínico prácticamente nulo, con solo algún beneficio para eventos no fatales, resaltan los riesgos significativos de sangrado y abren la posibilidad de que al analizar la utilidad neta probablemente los daños sean mayores que los beneficios. Como limitaciones dignas de remarcar en todos los estudios, el índice de eventos fue mucho menor que lo anticipado y la duración mediana de seguimiento osciló entre 4,7 y 7,4 años; por lo que cabe preguntarse si se hubieran encontrado diferencias incorporando solo pacientes con un riesgo mucho mayor y realizando seguimientos más prolongados. Al analizar los resultados debe señalarse que alrededor de una tercera parte de los participantes de estos tres estudios no cumplieron con la asignación de tomar aspirina; lo cual, dicho en otros términos, significa que por cada paciente que recibió aspirina hubo dos que no la tomaron; un hecho que introduce un sesgo involuntario en los resultados finales. También llama la atención que aun sigue faltando información sobre el efecto de la aspirina en personas con escore de calcio coronario elevado, un grupo de individuos considerados en alto riesgo.
La presunción siempre ha sido que la aspirina en prevención primaria al inhibir la agregación plaquetaria podría evitar un infarto de miocardio, aun subclínico, e impedir su manifestación clínica. Hay alguna evidencia que habría muchos infartos de miocardio pequeños y subclínicos que mediante la lisis espontánea del trombo en formación son abortados antes que las manifestaciones clínicas ocurran. (9-10) Durante los últimos años otras medidas de prevención se han ido generalizando: una mayor toma de estatinas, una mejoría en el control de la hipertensión y el dejar de fumar. Estos hechos pueden haber influido en reducir el riesgo de eventos de ruptura de placa y de esta manera limitar la oportunidad de acción de la aspirina. Sea como fuera, en la actualidad las evidencias de beneficios con aspirina son solo marginales para eventos no fatales y se cuestiona si realmente puede conferir una protección adicional a las otras medidas de prevención primaria. (11)
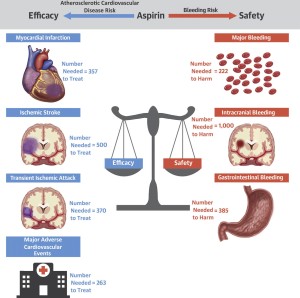
Para permitir poner en contexto cómo se inserta esta nueva información que proviene de estos tres mega-estudios mencionados que aportan una información de más de 45.000 personas, Abdelaziz y col. (12) han realizado un nuevo meta análisis incorporando además 12 estudios prospectivos de selección aleatoria anteriores, incluyendo así para el análisis final un total de 165.502 participantes. Específicamente no observaron diferencias significativas comparando aspirina contra placebo en muerte de cualquier causa, muerte cardiovascular o muerte no cardiovascular. Se observó una reducción relativa del riesgo de 18% de infarto no fatal, de 21% de accidente isquémico transitorio y de 13% de stroke isquémico, pero con una tendencia a una mayor incidencia de stroke hemorrágico. La aspirina se asoció a un aumento relativo del riesgo de 50% de sangrado mayor, de 32% de sangrado intracraneal y de 52% de sangrado gastrointestinal mayor, pero no hubo diferencias significativas en cuanto eventos de sangrado fatal. Los autores concluyen que la aspirina en prevención primaria reduce eventos isquémicos no fatales, pero aumenta significativamente los eventos hemorrágicos no fatales. El beneficio se notó cuando el riesgo estimado de EASCV a 10 años era >7,5%. Los hallazgos sugieren que la decisión de indicar aspirina en prevención primaria podría individualizarse estimando el riesgo de EASCV y el potencial cálculo de riesgo de sangrado, tomando en cuenta además las eventuales preferencias del paciente con respecto a estos eventos. (ver lámina)
Abdelaziz HK, et al. J Am Coll Cardiol. 2019;73(23):2915–29.
Casi simultáneamente Raber y col. (13) presentan una minuciosa revisión sobre el papel de la aspirina en prevención primaria. Coinciden en que la aspirina no reduce eventos cardiovasculares fatales en quienes no han tenido un primer evento clínico, y aumenta el riesgo de sangrado. Sin embargo, hacen la salvedad que la mortalidad por enfermedad cardiovascular ha disminuido significativamente en las últimas décadas, por lo que no puede dejarse de lado el hecho de que la aspirina reduce la incidencia de eventos no fatales, aunque esto sea menos convincente en los últimos mega estudios. Consideran que sería conveniente un seguimiento más prolongado de estos últimos estudios para ver si la aspirina al prevenir eventos no fatales, podría llegar a reducir en el largo plazo la tasa de insuficiencia cardíaca y de otras complicaciones mórbidas alejadas del infarto de miocardio. De igual manera también postulan realizar estudios en personas jóvenes con un riesgo mucho más alto para tratar de identificar algún grupo especial que pudiera beneficiarse.
Por el momento esta información de los nuevos estudios y meta análisis nos llaman a ser mucho más prudentes a la hora de considerar aspirina en prevención primaria. Tal vez, para hacer la selección de los individuos a tratar, habría que contar por una parte, con tablas/ecuaciones de riesgo más detalladas que contemplen a qué nivel de riesgo podría resultar beneficiosa una intervención profiláctica, y por otra parte, disponer de scores de riesgo de sangrado específicos de aspirina. (14) Hasta tanto no contemos con estas mayores precisiones en caso de duda probablemente es mejor abstenerse. En este sentido la nueva guía de Prevención Primaria de la Enfermedad Cardiovascular 2019 del Colegio Americano de Cardiología/Asociación Americana de Cardiología (ACC/AHA) (15) adopta una posición muy restringida estableciendo que la aspirina en bajas dosis puede ser considerada en prevención primaria de EASCV en grupos seleccionados de adultos entre 40 y 70 años de edad que estén en riesgo mayor de EASCV y que no tengan riesgo incrementado de sangrado. En aquellas personas mayores de 70 años no está indicada su utilización. En aquellas personas de cualquier edad que tengan un mayor riesgo de sangrado no debe emplearse.
BIBLIOGRAFÍA
1.Peto R, Gray R, Collins R, et al. Randomised trial of prophylactic daily aspirin in British male doctors. Br Med J (Clin Res Ed). 1988; 296: 313-16.
2.Steering Committee of the Physicians’ Health Study Research Group. Final report on the aspirin component of the ongoing Physicians’ Health Study. N Engl J Med. 1989; 321: 129-35.
3.Hansson L, Zanchetti A, Carruthers SG, et al. Effects of intensive blood-pressure lowering and low-dose aspirin in patients with hypertension: principal results of the Hypertension Optimal Treatment (HOT) randomised trial. Lancet. 1998; 351: 1755-62.
4. Collaborative Group of the Primary Prevention Project. Low-dose aspirin and vitamin E in people at cardiovascular risk: a randomised trial in general practice. Lancet. 2001; 357: 89-95.
5.Ridker PM, Cook NR, Lee I-M, et al. A randomized trial of low-dose aspirin in the primary prevention of cardiovascular disease in women. N Engl J Med. 2005; 352: 1293-304.
6.Gaziano JM, Brotons C, Coppolecchia R, et al. Use of aspirin to reduce risk of initial vascular events in patients at moderate risk of cardiovascular disease (ARRIVE): a randomised, double-blind, placebo-controlled trial. Lancet. 2018; 392: 1036-46.
7.Bowman L, Mafham M, Wallendszus K, et al. Effects of aspirin for primary prevention in persons with diabetes mellitus. N Engl J Med. 2018; 379: 1529-39.
8.McNeil JJ, Wolfe R, Woods RL, et al. Effect of aspirin on cardiovascular events and bleeding in the healthy elderly. N Engl J Med. 2018; 379: 1509-18.
9.Arbab-Zadeh A, Nakano M, Virmani R, Fuster V. Acute coronary events. Circulation 2012; 125: 1147-56.
10.Arbab-Zadeh A, Fuster V. The myth of the ‘vulnerable plaque’: transitioning from a focus on individual lesions to atherosclerotic disease burden for coronary artery disease risk assessment. J Am Coll Cardiol 2015; 65: 846-55.
11.Ridker PM. Should aspirin be used for primary prevention in the post-statin era? N Engl J Med. 2018; 379: 1572-74.
12.Abdelaziz HK, Saad M, Pothineni NVK, et al. Aspirin for Primary Prevention of Cardiovascular Events. J Am Coll Cardiol. 2019; 73: 2915-29.
13.Raber I, McCarthy CP, Vaduganathan M, et al., The rise and fall of aspirin in the primary prevention of cardiovascular disease. Lancet. 2019; 393: 2155-67.
14.Rodríguez LAG, Martín-Pérez M, Hennekens CH, et al. Bleeding risk with long-term low-dose aspirin: a systematic review of observational studies. PLoS One 2016; 11: e0160046.
15.2019 ACC/AHA Guideline on the Primary Prevention of Cardiovascular Disease. WRITING COMMITTEE MEMBERS, Arnett DK, Blumenthal RS, Albert MA, Michos ED, Buroker AB, Miedema MD, Goldberger ZD, Muñoz D, Hahn EJ, Smith Jr SC, Himmelfarb CD, Virani SS, Khera A, Williams Sr KA, Lloyd-Jones D, Yeboah J, McEvoy JW, Ziaeian B, ACC/ AHA TASK FORCE MEMBERS, O’Gara PT, Beckman JA, Levine GN, Chair IP, Al-Khatib SM, Hlatky MA, Birtcher KK, Ikonomidis J, Cigarroa JE, Joglar JA, Deswal A, Mauri L, Fleisher LA, Piano MR, Gentile F, Riegel B, Goldberger ZD, Wijeysundera DN. J Am Coll Cardiol. (2019), doi: https://doi.org/10.1016/j.jacc.2019.03.010.










































Deje un comentario
Registrese para comentar. Sus e-mail no será publicados