El ISCHEMIA Trial intentó responder si en pacientes con enfermedad coronaria estable sintomáticos con isquemia moderada a severa en un test evocador de isquemia, existe beneficio en la realización de cateterismo cardíaco y una eventual revascularización sobre el tratamiento médico óptimo actual. La cardiopatía isquémica es la principal causa de muerte de adultos en todo
El ISCHEMIA Trial intentó responder si en pacientes con enfermedad coronaria estable sintomáticos con isquemia moderada a severa en un test evocador de isquemia, existe beneficio en la realización de cateterismo cardíaco y una eventual revascularización sobre el tratamiento médico óptimo actual.
La cardiopatía isquémica es la principal causa de muerte de adultos en todo el mundo, siendo un tercio de todas las muertes en mayores de 35 años en Estados Unidos (1), aunque la misma ha descendido en las últimas cuatro décadas en los países desarrollados. Recientemente, la oficina de estadística de la American Heart Association ha estimado que aproximadamente 15,4 millones de personas padecen cardiopatía isquémica crónica, lo que representa un verdadero desafío para el sistema de salud por los costos que esta enfermedad representa (2).
Además del tratamiento médico antiagregante e hipolipemiante, así como el control de los factores de riesgo modificables, la revascularización mediante angioplastia coronaria (ATC) o cirugía de revascularización miocárdica (CRM) (estrategias invasivas) es una opción terapéutica a considerar en pacientes sintomáticos con enfermedad epicárdica severa e isquemia significativa demostrada pese al tratamiento médico óptimo.
En los reportes iniciales de Hachamovitch et al, los pacientes con angina e isquemia severa en pruebas evocadoras presentaban una peor evolución en cuanto a morbimortalidad, y la reducción de la isquemia determinaba una clara mejoría en los outcomes. Posteriormente los estudios COURAGE y BARI 2D determinaron la falta de superioridad de una estrategia invasiva frente al tratamiento médico óptimo a la hora de planear la estrategia de reducción de la isquemia demostrada, aunque en ambos estudios los pacientes fueron aleatorizados luego del cateterismo cardíaco (y ello podría haber sesgado la decisión terapéutica).
Así, el beneficio de la revascularización en términos de mortalidad, y especialmente desde la incorporación de la medición de la Reserva de Flujo Coronario Fraccional (FFR), quedó bien establecido en los casos de mayor gravedad, como pacientes con infarto previo, enfermedad de tronco coronario o múltiples vasos y deterioro de la función ventricular. Por otra parte, estudios de revascularización en cardiopatía isquémica estable han mostrado un beneficio transitorio en la calidad de vida y los síntomas en comparación con una estrategia conservadora.
En este sentido, el International Study of Comparative Health Effectiveness With Medical and Invasive Approaches – ISCHEMIA Trial intentó responder si en pacientes con enfermedad coronaria estable sintomáticos con isquemia moderada a severa en un test evocador de isquemia, existe beneficio en la realización de cateterismo cardíaco y una eventual revascularización sobre el tratamiento médico óptimo actual. Recientemente se han publicado sus resultados (3,4), cuyos hallazgos principales intentaremos analizar.
Metodología.
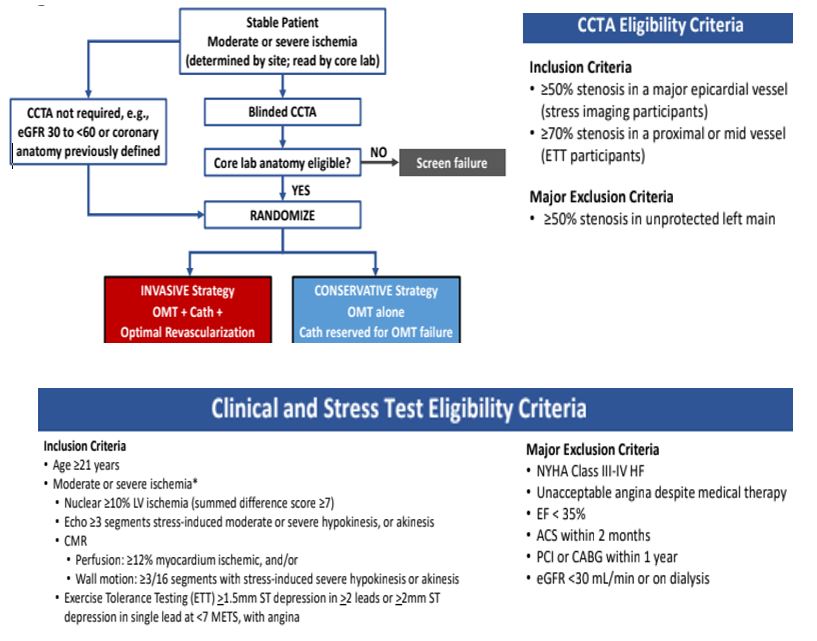
Se incluyeron inicialmente pacientes con isquemia moderada a severa en test evocadores, siendo el 35% de ellos asintomáticos. Se excluyeron pacientes con fracción de eyección <35%, insuficiencia cardiaca aguda, evento coronario agudo en los últimos 2 meses, revascularización el último año o disfunción renal severa (filtrado glomerular <30 ml/min o diálisis). Se les realizo posteriormente una AngioTC coronaria (excepto filtrado glomerular entre 30 a 60 ml/min) para incluir finalmente a quienes tengan anatomía coronaria epicárdica severa revascularizable, y descartar a pacientes con lesión severa simultánea de tronco de arteria coronaria izquierda y coronaria derecha que tienen indicación de revascularización por su mala evolución (“Tronco coronario izquierdo no protegido”) (Figura 1).
El endpoint primario fue un compuesto de muerte por causas cardiovasculares, infarto de miocardio u hospitalización por angina, insuficiencia cardíaca o paro cardíaco resucitado. Los endpoints secundarios fueron muerte por causa cardiovascular, infarto de miocardio, calidad de vida, mortalidad total y el beneficio clínico neto (stroke adicionado al punto final primario).
Es importante destacar que las definiciones de infarto de miocardio post procedimiento y angina inestable en el seguimiento, fueron más “estrictos” que los definidos en las guías internacionales, con puntos de corte de troponina ultrasensible (TUS) más elevados (TUS más de 35 por el límite máximo normal post ATC y más de 70 por el límite máximo normal post CRM) de los habitualmente descriptos, lo que pudiera disminuir la tasa de eventos post procedimiento reportados en la rama invasiva (análisis por intención de tratar)
Resultados
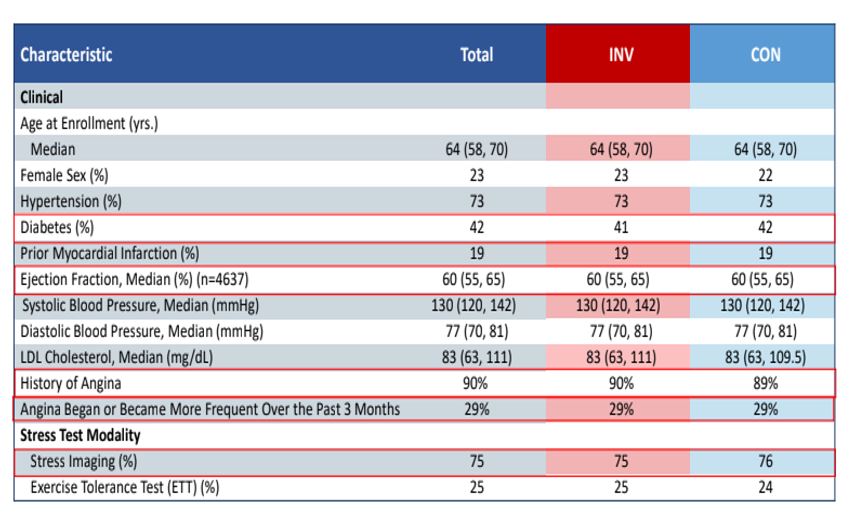
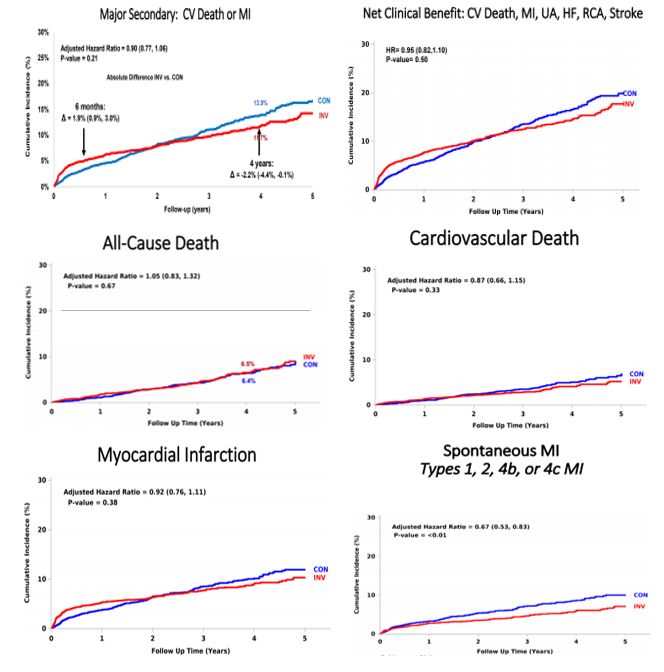
Se randomizaron 5179 pacientes, 2588 aleatorizados a tratamiento invasivo y 2591 conservador con una mediana de seguimiento de 3.3 años y un seguimiento mayor al 99% en ambas ramas. Las principales características basales de la población (Tabla 1) y resultados (Figura 2) se encuentran en el Anexo Tablas y figuras
Con respecto a las características basales, cabe destacar que se trata de una población de alto riesgo clínico, con 40% de diabéticos, 20% de pacientes con infarto previo e historial de angina a repetición en más del 90% de los casos. Como en la mayor parte de los estudios, y en especial de enfermedad coronaria, hay una muy baja inclusión de pacientes de sexo femenino. En comparación a experiencias previas, desde la inclusión inicial hasta la randomización se procuró la optimización al máximo posible del tratamiento médico según las actuales recomendaciones de las sociedades internacionales: más del 95% de pacientes con estatinas en alguna dosis y aspirina, 70% con IECA o ARA y más del 80% con betabloqueantes, además de la existencia de un 90% de no fumadores.
La determinación de isquemia moderada a severa ha sido determinada en un 75% de los casos con pruebas modernas de imágenes, que han demostrado mejor sensibilidad y especificidad en la detección de enfermedad coronaria
Una de las críticas principales al estudio, es la utilización de AngioTC coronaria previo a la randomización para seleccionar los pacientes óptimos para ambas estrategias. Si bien descarta los casos que debieran por su severidad anatómica ser candidatos a revascularización obligada, y selecciona a quienes tengan enfermedad epicárdica severa que justifique la randomización, esto es poco extrapolable a la realidad, y en especial para los países de las Américas, lo que claramente disminuye la validez externa de este estudio. Bajo esta estrategia se determinó, previo a la randomización, que los pacientes incluidos presentaban un elevado porcentaje de lesión severa en la arteria descendente anterior y lesión de tres vasos epicárdicos (aproximadamente el 50% en ambas ramas para ambos tipo de lesiones), configurando pacientes con elevado riesgo anatómico, aunque pasible de aleatorizar para ambas ramas.
A cuatro años, existió un crossover de 28% del grupo conservador al realizar cateterismo coronario, principalmente por presentar síndrome coronario agudo en un 14% aproximadamente, falla del tratamiento médico óptimo en casi un 4% y no adherencia al mismo en un 8%. Asimismo, del total de la rama conservadora, un 23% recibió revascularización luego de efectuar el crossover. Dado que el análisis de los resultados fue por intención de tratar, estos datos podrían interferir en la evaluación final de los endpoints.
El 80% de los pacientes en la rama invasiva recibieron un tratamiento de revascularización, siendo más del 70% por ATC y casi la totalidad de estos con stents liberadores de drogas (DES). Asimismo, de los que fueron sometidos a CRM, más del 90% se les realizó un puente arterial. De esta manera, tanto el tratamiento médico como la revascularización cumplieron los estándares y recomendaciones de las guías internacionales en la materia. De los que no recibieron tratamiento de revascularización (20%), un tercio se debió a la presencia de una anatomía irrevascularizable por ambos métodos, por lo que también constituye a fin de cuentas un crossover hacia el tratamiento médico solamente.
El punto final primario a 4 años de seguimiento ocurrió en 15.5% y 13.6% en las ramas invasiva y conservadora respectivamente, sin diferencias significativas (HR ajustado 0.93 [0.8-1.08] P=0.34), así como también en los endpoints secundarios, incluido infarto, muerte por causas cardiovascular, accidente cerebrovascular y beneficio clínico neto.
Se destaca un beneficio significativo de la revascularización en la tasa de infarto de miocardio espontáneo en el seguimiento (HR ajustado 0.67 [0.53-0.83] P <0.01) así como en un menor desarrollo de angina (sobre todo en quienes tenían angina de base), lo cual se refleja además en una mejora de la calidad de vida en la totalidad del seguimiento posterior (medida mediante SAQ summary score y SAQ Angina Frequency score), aunque sin impacto real en parámetros duros como mortalidad total y cardiovascular (4).
Aunque no fue diseñado para evaluar subgrupos de pacientes según la gravedad de su enfermedad coronaria, en el análisis de subgrupos paradójicamente no se encontraron diferencias entre ambas ramas de acuerdo a la gravedad anatómica que presentaban los pacientes o a la presencia de diabetes como antecedente.
Conclusiones
El estudio ISCHEMIA es el más grande en evaluar una estrategia invasiva vs. conservadora en pacientes con enfermedad coronaria estable. La estrategia invasiva no demostró reducir el riesgo de eventos cardiovasculares combinados a 3.3 años de seguimiento en comparación con el tratamiento médico óptimo, aunque sí demostró reducir la angina y mejorar la calidad de vida pero sin impacto en la mortalidad
Comentario Final
Pese a los múltiples avances de las técnicas de revascularización en los últimos años (tanto ATC como CRM), utilizadas en este estudio y realizadas en centros de experiencia, aun el tratamiento médico óptimo parece ser la estrategia más costo-efectiva para la enfermedad coronaria estable aún con isquemia severa por sobre la estrategia invasiva. Ello incluso si tenemos en cuenta que menos de la mitad de los pacientes en ambas ramas presentaron tratamiento médico óptimo.
Sin embargo, ello debe tomarse nuevamente con precaución, ya que se trata de pacientes seleccionados (angioTC coronaria previa para descartar casos anatómicamente prohibitivos), un gran porcentaje de mujeres fueron excluidas por no presentar enfermedad epicárdica de relevancia (probable enfermedad microvascular con isquemia severa), y no se evaluó si la revascularización fue completa en todos los casos por ambos métodos.
Un capítulo aparte merece la discusión si la aplicación de FFR o IVUS en los pacientes que se someterían a ATC hubiese cambiado los resultados, al guiar la revascularización de las placas con bajo flujo o mayor vulnerabilidad anatómica, beneficio demostrado en FAME-2 trial. Sin embargo, la baja disponibilidad de la tecnología y la complejidad del estudio en este caso, sumado a que el estudio se efectuó en centros de alta complejidad y experiencia, hubieran hecho que sus resultados sean imposibles de extrapolar a la realidad de los países de las Américas.
Más allá de estas consideraciones, el ISCHEMIA trial nuevamente parece alinearse a los estudios previos como el COURAGE y el BARI-2D, demostrando que los pacientes con enfermedad coronaria estable, aún con isquemia severa, presentan placas de ateroma calcificadas y con baja tasa de complicaciones y mortalidad, en las cuales las técnicas de revascularización epicárdica actuales no resultan superiores al tratamiento médico óptimo. La necesidad de efectuar AngioTC coronaria en todos estos pacientes para detectar la enfermedad de mayor severidad anatómica, como lo aplicó este estudio, y el beneficio hipotetizado de una posible aplicación de FFR en la determinación de las placas más vulnerables, serán incógnitas no resultas por ahora.
Sin duda, cada caso deberá someterse al juicio clínico del médico tratante y a las posibilidades de seguimiento cercano de los pacientes, además de la adherencia estricta al tratamiento farmacológico y los cambios del estilo de vida: la decisión personalizada de la mejor estrategia en cada paciente será un desafío que los cardiólogos de América Latina deberemos enfrentar.
Tablas y Figuras
Figura 1: Diagrama de flujo de selección inicial y randomización
Tabla 1: Características de la población
Referencias
1)Lloyd-Jones, R.J. Adams, T.M. Brown, M. Carnethon, S. Dai, G. De Simone, et al. Executive summary: heart disease and stroke statistics–2010 update: a report from the American Heart Association. Circulation, 121 (2010), pp. 948-954
2)S. Go, D. Mozaffarian, V.L. Roger, E.J. Benjamin, J.D. Berry, W.B. Borden, et al. Executive summary: heart disease and stroke statistics—2013 update: a report from the American Heart Association. Circulation, 127 (2013), pp. 143-152
3)Maron DJ, Hochman JS, Reynolds HR, et al., on behalf of the ISCHEMIA Research Group. Initial Invasive or Conservative Strategy for Stable Coronary Disease. N Engl J Med2020;Mar 30:[Epub ahead of print].
4)Spertus JA, Jones PG, Maron DJ, et al., on behalf of the ISCHEMIA Research Group. Health-Status Outcomes With Invasive or Conservative Care in Coronary Disease. N Engl J Med2020;Mar 30:[Epub ahead of print].
2 comments









































2 Comments
Luciano Battioni
julio 17, 2020, 2:54 pmMuy buena editorial. El cross over es significativo. Y la generalización de los resultados debería tener en cuenta esto. Estudios como el orbita no demostraron mejoría en los síntomas a diferencia de este. Todavía falta mucho aprendizaje en la microvasculatura. La inclusión de inmuno moduladores a partir de primeros estudios exitosos seguro is brindará más información para justificar lo que ya se sospecha. La enfermedad coronaria estable no es solo un problema de cañerías sino un complejo fenómeno inflamatorio con dis regulación de múltiples mecanismos que llevan a la obstrucción coronaria
REPLYLuciano Battioni
julio 17, 2020, 2:54 pmMuy buena editorial. El cross over es significativo. Y la generalización de los resultados debería tener en cuenta esto. Estudios como el orbita no demostraron mejoría en los síntomas a diferencia de este. Todavía falta mucho aprendizaje en la microvasculatura. La inclusión de inmuno moduladores a partir de primeros estudios exitosos seguro is brindará más información para justificar lo que ya se sospecha. La enfermedad coronaria estable no es solo un problema de cañerías sino un complejo fenómeno inflamatorio con dis regulación de múltiples mecanismos que llevan a la obstrucción coronaria
REPLY