No hay dudas, el momento es ahora, durante la transición Barcelona 2014 nos dio la oportunidad de conocer los resultados del estudio PARADIGM-HF (1) y con ello el cambió del paradigma en insuficiencia cardiaca (IC) crónica, inició para extenderse en la actualidad al ámbito de la IC aguda, en el paciente hospitalizado. La poca familiaridad
No hay dudas, el momento es ahora, durante la transición
Barcelona 2014 nos dio la oportunidad de conocer los resultados del estudio PARADIGM-HF (1) y con ello el cambió del paradigma en insuficiencia cardiaca (IC) crónica, inició para extenderse en la actualidad al ámbito de la IC aguda, en el paciente hospitalizado.
La poca familiaridad con el fármaco y las dudas generadas por los reportes de hipotensión, grupos no contemplados en su estudio pivotal, el cuestionado período de run in, como las principales, generaron la necesidad de nueva evidencia. Este año, las dudas se despejaron, PIONEER-HF (2), nos demostró la seguridad y beneficio del inicio de sacubitrilo/valsartán durante la hospitalización, con lo cual se logra una reducción del 45% de reinternaciones por IC dentro de las 8 semanas al alta, y ahora también, con la publicación del TRANSITION (3) cuyos resultados preliminares se presentaron en el Congreso Europeo de Cardiología 2018 realizado en Munich, Alemania.
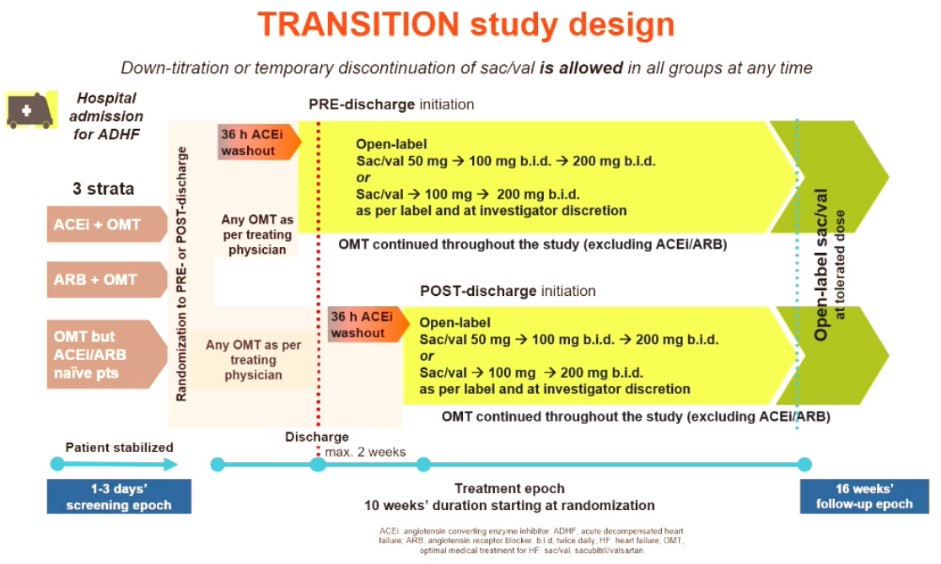
Hemos identificado que un momento clave para todo paciente con IC es la transición, del alta al domicilio, etapa que ha sido evaluada en pocos estudios; más allá de la recomendación de las guías de optimizar el tratamiento durante la hospitalización, no hay estudios específicos que evalúen el impacto de los tratamientos con evidencia en este momento. La transición comienza antes del alta y continua en ese período temprano post-alta, por lo que el riesgo en este período en gran medida es prevenible y TRANSITION lo analiza, con un diseño que se acerca a la práctica clínica diaria.
Este último se trata de un estudio randomizado, multicéntrico, abierto, de predominio europeo, donde participaron 156 centros de 19 países, el único país latinoamericano participante fue Argentina. Incluyó a pacientes mayores de 18 años hospitalizados por IC aguda (de novo o una descompensación de IC crónica), clase funcional NYHA II-IV, tensión arterial (TA) > 100 mmHg, fracción de eyección (fey) ≤ 40%. Los pacientes fueron randomizados 1:1, los grupos fueron 1) Intrahospitalario (Pre alta), recibían la primera dosis de sacubitrilo/valsartán no menos de 12 horas al alta y ≤ 7 días después de la randomización o 2) grupo post alta, recibían la primera dosis del fármaco entre el día 1 y 14 post-alta. Se estratificó según el antecedente de tratamiento o no con IECAS/ARAII. Se definió como pacientes naive, a quienes no habían recibido uno de estos fármacos al menos en las últimas 4 semanas.
El punto primario fue lograr la dosis objetivo de 200 mg cada 12 horas a las 10 semanas después de la randomización. Los puntos secundarios incluyen, discontinuación por efectos adversos relacionados al fármaco y la tolerabilidad a las diferentes dosis.
Los criterios de estabilidad clínica para el inicio de la medicación fueron: no requerimiento de diuréticos endovenosos 24 horas antes de la firma del consentimiento informado, TA sistólica ≥ 110 mmHg 6 horas previo a la randomización.
El inicio y la titulación del fármaco, duplicando la dosis cada 2-4 semanas o la reducción/suspensión del mismo se realizó según criterio del médico y tolerancia. Las dosis de inicio fueron de 24/26 o 49/51 mg cada 12 horas. Se respetó el período recomendado de “washout”.
Dos poblaciones importantes a conisderar en este estudio, los pacientes naive (30%) y los pacientes con
Se randomizaron 1002, entre febrero del 2016 y diciembre del 2017. La media de edad fue de 67 años, 25% eran mujeres (una vez más un grupo con poca representación) la media de fey fue de 29%. La media de tiempo para recibir la primera dosis fue de 7 días en el grupo intrahopitalario y 10 días en el grupo post-alta.
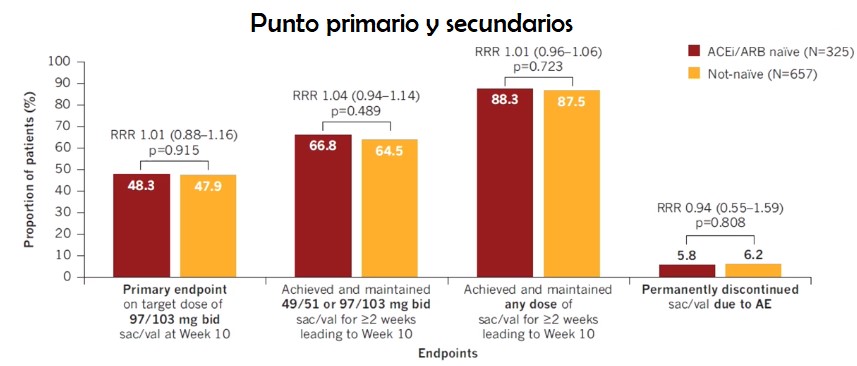
En el 45.4% de la población se logró el punto primario del grupo pre-alta y en el 50.7% del grupo post-alta (RRR: 0.90; IC 05%: 0.79-1.02).
De los puntos secundarios, el 62.5% del grupo prealta y el 68% post alta mantuvo una dosis de 100-200 mg al menos 2 semanas antes de la semana 10 de la randomización (RRR = 0.91; IC 95%, 0.83-0.99), mientras que el 86% del grupo del grupo pre alta y el 89.4% del grupo post-alta se mantuvo en cualquier dosis por al menos dos semanas antes de la semana 10 post-randomización (RRR = 0.96; 95% CI, 0.92-1.01). La discontinuación del fármaco ocurrió en el 7.3% del grupo prealta y el 4.9% grupo post-alta (RRR = 1.49; IC95%, 0.9-2.46).
No hubo diferencias significativas entre los estratos naive y no naive en el punto primario (RRR: 1.01; IC95%: 0.88-1.16).
Los predictores independientes para lograr la dosis objetivo durante las 10 semanas fueron: edad < 65 años, TA sistólica ≥ 120 mmHg, antecedente de hipertensión arterial, IC de novo, sin antecedentes de fibrilación auricular, tasa de filtrado glomerular ≥ 60 mL/min/1.73m2 en la randomización y dosis inicial de 49/51 mg cada 12 horas.
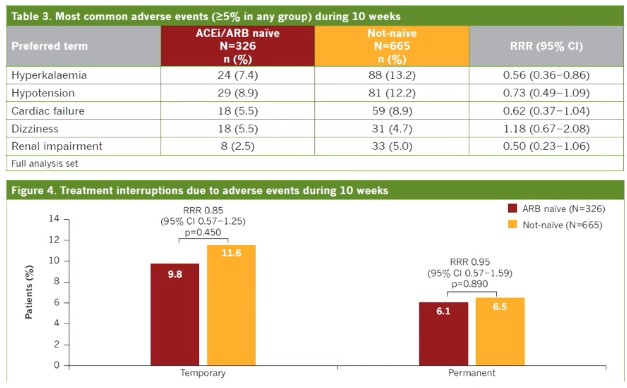
La tasa de eventos adversos, eventos adversos serios y muerte no difieren significativamente entre los grupos; además fueron muy bajos. La suspensión permanente del fármaco por eventos adversos fue baja en los dos grupos, 7.1% en el grupo pre-alta vs el 5.6% del grupo post-alta (RRR: 1.25; IC95%: 0.77-2.03). La hiperkalemia fue el único evento adverso con diferencias significativas. El 18.4% de la población reportó al menos un evento adverso serio, siendo el más común, la presentación de insuficiencia cardiaca. La tasa de mortalidad fue baja en ambos grupos de tratamiento sin que se atribuyan eventos al fármaco. Se evidencia mejor tolerancia en el grupo naive.
Una consideración importante, el inicio de sacubitrilo/valsartán no impidió la titulación de otros fármacos como betabloqueantes y antialdosterónicos. Además, desde el punto de vista fisiopatológico, en los pacientes naive la respuesta del miocardio reflejada en la concentración de péptidos natriuréticos y troponinas, es mejor.
El otro grupo importante de pacientes corresponde los pacientes de novo, pacientes que tienen perfil de menor riesgo, cuya enfermedad es menos avanzada, no necesariamente es el mismo paciente que el grupo naive, de hecho, la concordancia fue de apenas del 50%. En este grupo también se evidenció mejor tolerancia y resultados similares en cuanto a la respuesta del miocardio y titulación del tratamiento complementario. La precocidad en el tratamiento en fundamental, por lo que actuar en una fase temprana de la enfermedad, con la finalidad de frenar su progreso es clave.
Aunque el hallazgo más relevante se centra en que la seguridad y eficacia del inicio de sacubitrilo/valsartán durante la internación se igualan al ámbito ambulatorio independiente de la dosis, cabe destacar que la población de este estudio era de mayor riesgo, y a diferencia del PARADIGM-HF y del TITRATION, está libre del cuestionado periodo de run-in, por lo que los resultados en un grupo antes no analizado, como son los pacientes naive y pacientes con IC de novo, cobran particular importancia.
La rigidez metodológica de todo ensayo clínico, por lo general difiere de la práctica diaria, sin embargo, al ser abierto y permitir la titulación al equipo médico, nos acerca a un escenario más real. Esta característica permitió identificar una considerable diferencia, ya que el inicio de la primera dosis en TRASITION fue a los 7 y 10 días en cada uno de los grupos, pero en PIONEER-HF, el inicio fue de las 68 hs del ingreso o de la randomización con resultados ya conocidos. En TRANSITION, la tasa baja de eventos no permite identificar el momento (pre o post-alta) ideal de inicio, ni la terapia (sacubitrilo/valsartán vs enalapril) a elegir, si sabemos que es seguro.
Es indispensable recordar que un paciente recientemente hospitalizado y que es dado de alta, entra en una fase de riesgo o de vulnerabilidad de reinternación y/o muerte, de aquí la relevancia de familiarizarse con este fármaco, seleccionar al paciente adecuado, con buena tensión arterial, adecuado filtrado glomerular. Independiente de los resultados en los ensayos clínicos, de presentarse un efecto adverso por no tomar en cuenta determinadas características, sin duda en nuestro paciente tomará relevancia.
Remarcar la precocidad del tratamiento para replicar resultados es fundamental, aunque nuevas dudas pueden surgir del manejo diario, es difícil cuestionar los beneficios demostrados constantemente. La experiencia individual nos permitirá hacerlo mejor.
Estos resultados, junto con los de PIONEER-HF proveen información relevante de una población vulnerable y suman evidencia a favor del tratamiento precoz con sacubitrilo/valsartán; son complementarios entre sí, lo cual generó la publicación de un documento de consenso de expertos de la sociedad europea (4), con recomendaciones en esta población específica y que probablemente lo veamos reflejado en las próximas guías.
En conclusión, la selección del paciente y del momento, son la clave.
- – Ver link AQUI
Referencias:
McMurray JJV, Packer M, Desai AS, Gong J, Lefkowitz MP, Rizkala AR, et al. Angiotensin–Neprilysin Inhibition versus Enalapril in Heart Failure. N Engl J Med. 2014;371(11):993–1004.
Velazquez E, Morrow D, DeVore A, Duffy C, Ambrosy A, McCague K, et al. Angiotensin-Neprilysin Inhibition in Acute Decompensated Heart Failure. N Engl J Med. 2019;380(6):539–48.
Wachter R, M S, Belohlavek J, Straburzynska-Migaj E, Witte K, Kobalava Z, et al. Initiation of sacubitril/valsartan in haemodynamically stabilised heart failure patients in hospital or early after discharge: primary results of the randomised TRANSITION study. Eur J Heart Fail. 2019;DOI: 10.1002/ejhf.1498.
Seferovic P, Ponikowski P, Anker S, Bauersachs J, Chioncel O, Cleland J, et al. Clinical practice update on heart failure 2019: pharmacotherapy, procedures, devices and patient management. An expert consensus meeting report of The Heart Failure Association of the European Society of Cardiology. Eur J Heart Fail. 2019;DOI: 10.1002/ejhf.1531.









































Deje un comentario
Registrese para comentar. Sus e-mail no será publicados