El estudio intentó responder si en pacientes estables con isquemia al menos moderada en un test evocador de isquemia, ¿hay algún beneficio con adicionar un cateterismo cardíaco, y si hay algún beneficio de la revascularización sobre el tratamiento médico óptimo? Se aleatorizaron pacientes con isquemia moderada o severa (Nuclear ≥10%; ecoestres ≥3 segmentos con hipoquinesia
El estudio intentó responder si en pacientes estables con isquemia al menos moderada en un test evocador de isquemia, ¿hay algún beneficio con adicionar un cateterismo cardíaco, y si hay algún beneficio de la revascularización sobre el tratamiento médico óptimo?
Se aleatorizaron pacientes con isquemia moderada o severa (Nuclear ≥10%; ecoestres ≥3 segmentos con hipoquinesia o aquinesia; RMC, perfusión: ≥12% miocardio isquémico, o motilidad: ≥3/16 segmentos con aquinesia o hipoquinesia con estrés; Prueba ejercicio >1.5 mm depresión del ST en ≥2 derivaciones o ≥2 mm depresión del ST en una sola derivación a <7 METS, con angina) a recibir tratamiento invasivo (angioplastia o cirugía de revascularización) o tratamiento médico óptimo.
Se excluyeron pacientes con fracción de eyección <35%, evento coronario agudo en los últimos 2 meses, revascularización el último año o disfunción renal severa (filtrado glomerular <30 ml/m o dialisis).
Se realizó Coronariografía por TC a aquellos con estenosis ≥50% en vaso epicárdico mayor (pruebas de imágenes) o ≥70% en vaso proximal o medial (prueba ejercicio), y se excluyeron pacientes con lesión de tronco de arteria coronaria izquierda.
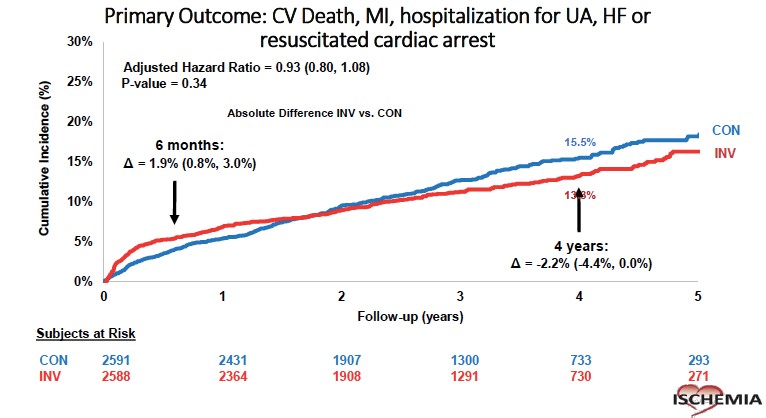
El punto final primario fue tiempo a mortalidad cardiovascular, infarto de miocardio, internación por angina inestable, insuficiencia cardíaca o paro cardíaco resucitado. El punto final secundario: tiempo a muerte cardiovascular o infarto de miocardio y calidad de vida. También se evaluó la mortalidad total y el beneficio clínico neto (stroke adicionado al punto final primario).
Se incluyeron 5179 pacientes, 2588 aleatorizados a tratamiento invasivo (INV) y 2591 conservador (CONS) con una mediana de seguimiento de 3.3 años.
Una edad promedio de 64 años, 23% mujeres, Fracción de eyección promedio 60%, mediana de C-LDL 83 mg/dl. El 75% de los pacientes se realizaron un test de isquemia por imágenes, y 25% por ergometria; el 55% tenían isquemia severa, y un 33% moderada.
El tratamiento médico al final de la última visita: 60% de los pacientes tenían C-LDL <70 mg/dl, 77% PAsistólica <140 mmhg, 99% bajo tratamiento con aspirina o alternativa, 95% tomaba alguna estatina, 66% estatina de alta intensidad, 90% no fumaba, y sólo el 40% de los pacientes tenían alto nivel de tratamiento médico óptimo (LDL <70 mg/dl, PA sistólica <140 mmhg, tomando aspirina y sin fumar).
Los pacientes de la rama INV recibieron angioplastia coronaria en el 74% y cirugía de revascularización 26%.
El punto final primario a 4 años de seguimiento ocurrió en 15.5% y 13.6% en las ramas INV y CONS respectivamente, sin diferencias significativas (HR ajustado 0.93 [0.8-1.08] P=0.34). Hubo una tendencia a mayor tasa de eventos en los primeros 6 meses para la rama INV y luego de los 2 años de seguimiento, hay una diferencia no significativa a favor de ésta. No hubo diferencias adicionando Stroke al punto final primario, en la mortalidad total o cardiovascular separadas y de manera individual. El infarto de miocardio espontáneo se redujo en la rama INV (HR ajustado 0.67 [0.53-0.83] P <0.01), mientras que el infarto periprocedimiento fue mayor esta rama (HR ajustado 2.98 [1.87-4.74] P <0.01).
Puntos limitantes del estudio: No fue un estudio ciego, no hubo “procedimientos placebo”. No se evaluó si la revascularización fue completa o no. Gran porcentaje de mujeres fueron excluidas debido a isquemia leve o ausencia de obstrucción coronaria (CIAO ISCHEMIA)
Conclusiones:
El estudio ISCHEMIA es el más grande en evaluar una estrategia invasiva vs conservadora en pacientes con enfermedad coronaria estable. La estrategia INV no demostró reducir el riesgo de eventos cardiovasculares combinados a 3.3 años de segumiento en comparación con el tratamiento CONS (TMO)
Comentario: Este ensayo fue uno de los más esperados por la comunidad médica de cardiología durante este 2019. Desde hace años, el estudio COURAGE demostró que en pacientes coronarios estables, el tratamiento médico óptimo tiene similares resultados en términos de eventos combinados en comparación con la angioplastia coronaria.
El estudio ISCHEMIA comparó estrategia invasiva (angioplastia y cirugía de revascularización), en pacientes coronarios estables, excluyendo enfermedad de tronco de arteria coronaria izquierda no protegido. Por el avance de los procedimientos de revascularización, tipos de stents, uso de acceso radial y la inclusión de isquemia de moderado/alto riesgo (en su mayoría alto monto isquémico), uno esperaba que la estrategia invasiva fuera superior a largo plazo. Sin embargo, el tratamiento médico óptimo demostró nuevamente su efectividad, inclusive en un regular alcance del mismo (sólo el 41% alcanzó el TMO al final del estudio).
Puntos a tener en cuenta:
-No fue un estudio doble ciego
-Se evaluó calidad de vida, aunque sus resultados no fueron publicados duante esta presentación.
-Hubo reducción de los infartos de miocardio espontáneos en el grupo INV, aunque esta misma rama también tuvo mayor tasa de infartos periprocedimientos.
-No sabemos cuantos pacientes recibieron revascularización completa o no.
Este estudio probablemente nos demuestre que las placas crónicas, altamente calcificadas, son lesiones cicatrizales que no necesitan ser tratadas mecánicamente sino más bien farmacológicamente con reducción del doble producto, antiplaquterios y estatinas. Sabemos que el paciente no corre más riesgo de sufrir un evento cardiovascular que en aquellos a quienes decidimos realizar la revascularización de las obstrucciones. El problema contra el que tendremos que luchar a diario es que nuestro paciente comprenda estos resultados, que nuestros colegas actúen de la misma manera, ya que el razonamiento simplista de “obstrucción arterial severa, obstrucción que debe angioplastiarse” se encuentra muy arraigado a nuestra sociedad.
Interrogantes que me quedan a la luz de estos resultados:
-¿Los estudios funcionales seguirán siendo necesarios, aun en pacientes sintomáticos?
-¿Los pacientes con placas vulnerables (detectada por OCT) tendrían otra evolución al ser revascularizadas?
-¿Los pacientes con caída de fracción de eyección, insuficiencia mitral isquémica detectada en pruebas funcionales también tienen la misma evolución con el tratamiento CONS vs INV?
1 comment










































1 Comment
igor morr
noviembre 27, 2019, 12:48 pmSaludos Gonzalo, excelente puesta al dia, excelentes comentarios. Todos ellos nos obligan a reflexionar sobre la matriz de opinion tanto lega como academica en relacion a esta situacion clinica. Nuevamente te felicito. Entre mis interrogantes inmediatas estan: ¿Debemos replantearnos las indicaciones en relacion al Eco Stress en este grupo de pacientes? ¿Quedará el "Ischemia" en el olvido, tal como le sucedió al "Courage"?
REPLY