Autores: Francisca Arancibia-Galilea (Chile), Fernando Baraona (Chile), Polentzi Uriarte (Chile), John Jairo Araujo (Colombia), Ricardo Pignatelli (USA) Revisión: Manuel Huertas (Colombia), Amalia Elizari (Argentina) El Coronavirus 19, ha llegado para quedarse: “Entender este punto es crucial para adaptarnos a la nueva situación en atención en salud, es el punto de partida para diseñar protocolos y
Autores: Francisca Arancibia-Galilea (Chile), Fernando Baraona (Chile), Polentzi Uriarte (Chile), John Jairo Araujo (Colombia), Ricardo Pignatelli (USA)
Revisión: Manuel Huertas (Colombia), Amalia Elizari (Argentina)
El Coronavirus 19, ha llegado para quedarse:
“Entender este punto es crucial para adaptarnos a la nueva situación en atención en salud, es el punto de partida para diseñar protocolos y estrategias”.
La enfermedad por coronavirus SARS-CoV-2 (Severe Acute Respiratory Syndrome CoronaVirus-2) denominada COVID19, fue descrita en diciembre de 2019 en China. La virulencia y fácil transmisión ocasionó su propagación a nivel mundial, siendo declarada pandemia por la Organización Mundial de la Salud (OMS) en marzo de 2020 (1). En Latinoamérica (LATAM) inició en Brasil (febrero 2020), y actualmente está presente en casi todos los países. Brasil, Perú, México y Chile, son los más afectados hasta le fecha (2).
Las cardiopatías congénitas (CC) del adulto no se detienen:
“Independiente a la pandemia COVID 19 siguen naciendo niños con CC, y cada año serán más adultos con CC”
Se estima alrededor de 1.8 millones de adultos con cardiopatías congénitas (ACC) en LATAM, muchos con lesiones residuales que requieren seguimiento y manejo especializado de por vida. El ritmo de crecimiento de esta población no se detendrá, siendo anual del 5-6%, y proyectado hasta 11% en el 2030 (3). Previamente se han emitido las recomendaciones SIAC y SISIAC en atención del ACC durante la pandemia (4). Es por ello que proponemos las estrategias y recomendaciones para continuar la atención del ACC en la etapa post pandemia –COVID 19.
Consecuencias de la pandemia en la atención del ACC:
“ACC en un débil equilibrio hemodinámico, el retraso en la atención aumenta el riesgo de resultados adversos”
El acceso a la atención de salud se ha visto dramáticamente limitado durante la pandemia, y en muchos casos se ha postergado hasta su resolución, la cual comprendemos que está lejos aún. Los principales motivos de no atención de ACC son:
1.Desvío de recursos sanitarios a la atención de casos sospechosos o confirmados COVID19
2.Medidas de distanciamiento físico impuestas por la autoridad para la contención de la propagación
3.Cierre o disminución significativa de actividades asistenciales ambulatorias
4.Temor a consultar de forma presencial en centros sanitarios por miedo al contagio
5.Infección de profesionales de la salud encargados de la atención ACC
6.Transformación de hospitales especializados en Hospitales COVID
7.Disminución de los recursos económicos en los pacientes y familia por las medidas de confinamiento
8.Falta de acceso al transporte público para acceder a los centros especializados ACC
9.Concentración y atención sólo a casos de “Emergencia” en los centros sanitarios.
10.Aumento de la pérdida de seguimiento por falta de transición desde cardiología pediátrica al cuidado del ACC.
11.Las recomendaciones SIAC y SISIAC (4) han descrito claramente los factores de riesgo y la alta vulnerabilidad de ACC, en especial las formas complejas. El reinicio en la atención debe ser en el contexto de una “nueva normalidad”, término acuñado por la OMS para referirse a las condiciones en las que una sociedad debe desarrollar las actividades, hasta que existan medidas de prevención y/o tratamiento más efectivas contra COVID19. Sus pilares son distanciamiento físico y estrategias de detección precoz, seguimiento y aislamiento de casos.
Consideraciones previas al reinicio de actividades clínicas:
“El uso de recursos debe ser eficiente, proporcional y flexible, dado la realidad epidemiológica cambiante a la que nos enfrentamos”
El reinicio de actividades clínicas debe considerar los siguientes aspectos:
Realidad epidemiológica local:
Será la autoridad sanitaria local quien defina los criterios para el reinicio de actividades clínicas no urgentes en los servicios de salud. Es importante considerar el momento epidemiológico nacional y local, la realidad propia del hospital o policlínico donde se presta el servicio (casos evaluados, hospitalizados, disponibilidad de camas de hospitalización), disponibilidad de elementos de protección personal (EPP) y de prueba diagnóstica para COVID19.
Recursos disponibles:
a-Humanos: personal capacitado en ACC debe estar disponible para el reinicio de actividades. En primer lugar considerando el número limitado de especialistas en ACC en el mundo y LATAM (5), sumado a la incidencia de infección por COVID19 reportada en personal de salud (6,7) y el eventual despliegue de trabajadores hacia distintas áreas de atención durante la pandemia.
b- Hospitalarios: disponibilidad en cantidad y calidad. Especialmente número de camas críticas, para reiniciar actividades que dependen de ellos como cirugía, cateterismos diagnósticos y/o intervencionistas, estudios electrofisiológicos. Recursos tecnológicos para estudios de ecocardiograma transesofágico, pruebas de esfuerzo, considerando el riesgo/beneficio en cada caso particular.
1.Elementos de protección personal: considerar la cantidad necesaria a utilizar en atenciones clínicas, de acuerdo al riesgo del procedimiento y el estatus epidemiológico del paciente, siguiendo las respectivas recomendaciones (7,8).
d- Pruebas diagnósticas para COVID19: considerado ya un paraclínico obligatorio en todos los pacientes en caso de requerir internación por descompensación y en aquellos casos electivos y/o urgentes que serán sometidos a procedimientos diagnósticos o terapéuticos invasivos.
Consideraciones éticas:
En el contexto de recursos limitados, la atención médica se debe basar en principios éticos explícitos y consistentes en todos los escenarios clínicos (9). Se debe maximizar beneficios, privilegiando actividades que beneficien a la mayor cantidad de personas posible o en la mayor medida posible, brindando un trato igualitario, entregando atención similar a casos similares. Priorización y proporcionalidad, dando atención a los pacientes en la medida de que lo requieran, equilibrando el beneficio de realizar una intervención en el escenario actual, con el riesgo de complicación en caso de posponerla.
Recomendaciones:
Para ACC se propone realizar un triage o clasificación de riesgo, determinado si se trata de una emergencia, urgencia o contingencia. Teniendo en cuenta el tipo de CC y la clasificación anátomo-funcional (10), con mayor atención en las CC complejas.
a-Emergencia: toda condición o situación crítica de peligro evidente para la vida del paciente y que requiere actuación inmediata. Debe tomarse acciones y decisiones médicas sin ninguna demora (ejemplo: arritmia sostenida en TGA reparada con switch auricular, hemoptisis en Eisenmenger).
a-Urgencia: Situación o condición que se sucede por empeoramiento de una condición crónica “estable”. Requiere asistencia médica en el corto plazo, pero no está en riesgo inminente la vida, a menos que la situación empeore. Una urgencia puede convertirse en emergencia si no es tratada a tiempo (ejemplo: disfunción valvular progresiva)
C-Contingencia: situación o condición que no es emergencia ni urgencia médica, pero en que la situación social genera dificultades para atención y/o traslado a un centro médico. Es la situación de pacientes estables en la era de COVID19.
Los principios transversales a estas recomendaciones son:
1)Protección del personal de salud: es prioritario contar y utilizar los EPP. Como se explicó antes, debido al reducido personal especializado en ACC, los servicios de salud deben mantener este recurso humano, en lo posible, fuera de la 1ra línea de atención en la pandemia.
2)Distanciamiento físico para atención asistencial: recomendado por la OMS y organismos locales. Para esto, se debe considerar el espacio físico donde se realizará la atención de salud (admisión, sala de espera, box de atención médica), demarcando espacios de distanciamiento en áreas comunes. Según la capacidad física del recinto y en coordinación con el centro de salud, se establecerá un número máximo de atenciones al día, junto con la frecuencia de atención, para evitar aglomeraciones. Se sugiere limitar la asistencia de acompañantes a la cita.
3)Continuar la contingencia con el uso de herramientas de atención remotas: según los recursos disponibles (seguimiento por teléfono, plataformas de videoconferencia, correo electrónico, aplicaciones de reporte de síntomas). Cobra importancia para los ACC que viven en zonas remotas a los centros de atención ACC, lo que es muy frecuente dado la geografía de LATAM.
4)Optimizar el tiempo de atención: busca disminuir el número de visitas a centros de salud, coordinando la realización de exámenes, procedimientos y atenciones esenciales en una misma visita. En caso de pruebas de eficacia comparable, privilegiar la alternativa menos invasiva para la evaluación del paciente.
5)Asegurar la provisión de medicamentos de uso crónico, idealmente por varios meses, con entrega a domicilio o a través de servicios locales de salud, evitando la descontinuación de terapias y la exposición innecesaria.
6)Realizar educación a distancia por medios electrónicos, entregando información sobre síntomas de alarma y dónde acudir en caso necesario.
7)Validar la atención clínica remota (seguimiento telefónico, videoconferencia o telemedicina) en cada sistema de seguro salud, de modo que la atención otorgada sea valorizada y reembolsada a los prestadores, y así también, sea susceptible de ser evaluada por un ente superior en términos de oportunidad y calidad.
8)Tamizaje universal de COVID19 con prueba de reacción en cadena de polimerasa (PCR) previo a procedimientos hemodinámicos y quirúrgicos, para salvaguardar al paciente y personal de salud.
9)Flexibilidad, dado que la situación epidemiológica puede cambiar en corto tiempo, haciendo necesario cancelar evaluaciones y procedimientos. Para esto es fundamental la comunicación franca y transparente con el paciente y familiares y la coordinación con las autoridades locales.
10)Considerar detrás de cada descompensación de la CC una infección por COVID19, mientras no se demuestre lo contrario. Nos enfrentamos a una nueva enfermedad de la que cada día se conocen nuevas manifestaciones clínicas y síndromes inflamatorios complejos.
11)Posponer los programas training de residentes y fellows, hasta tener control de la pandemia.
12)Fomentar los programas de transición y transferencia de paciente pediátrico con CC al cuidado ACC mediante canales virtuales entre especialistas.
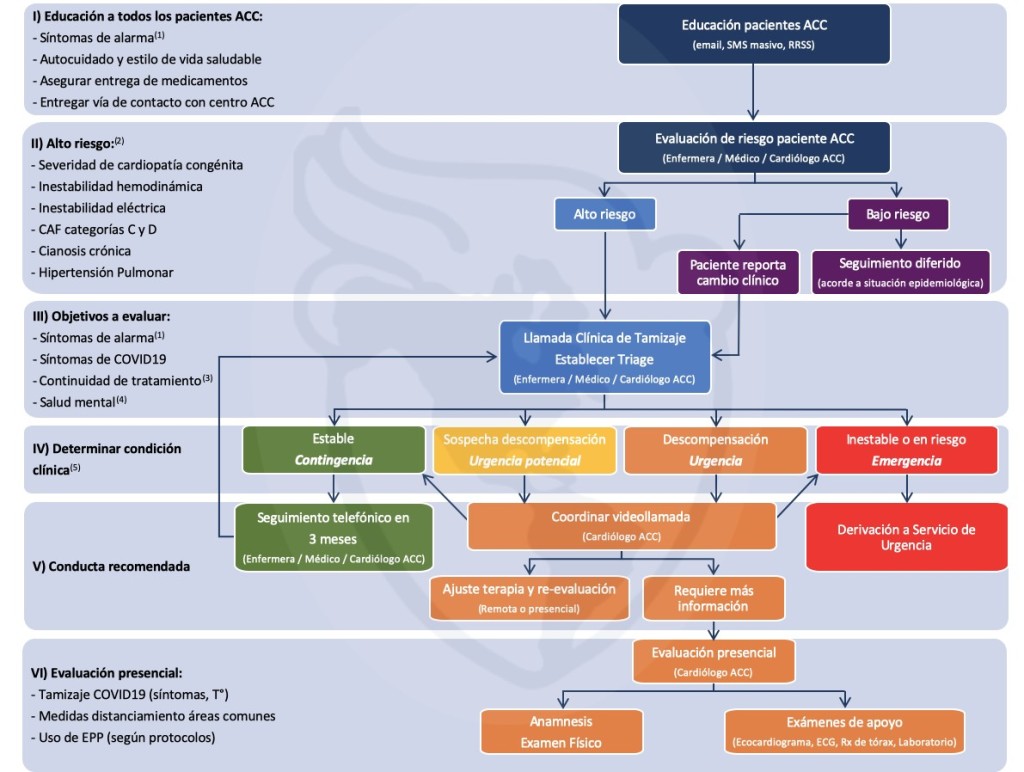
Se ha desarrollado un flujograma para el reinicio de las atenciones ambulatorias ACC, Consta de 6 pilares fundamentales (figura 1).
Figura 1.
Flujograma para atención ambulatoria en unidades de adultos con cardiopatías congénitas en el período post-pandemia COVID19.
ACC: Adulto con Cardiopatía congénita; email: Correo electrónico; SMS: Mensaje de texto telefónico; RRSS: Redes sociales; CAF Clase anatomo-funcional según clasificación AHA/ACC-ACHD 2018; COVID19: Enfermedad por coronavirus SARS-CoV-2; EPP: Elementos de protección personal.
(1) Síntomas de alarma: dolor torácico, disnea de pequeños esfuerzos, palpitaciones sostenidas o asociadas a disnea, dolor torácico y/o mareos/síncope, síncope, empeoramiento de saturación de oxígeno.
(2) Alto Riesgo: Paciente que cumpla al menos uno de los siguientes criterios:
1.Cardiopatía congénita severa (según criterios de Bethesda o clasificación funcional de guías ACHD AHA 2018)
2.Inestabilidad hemodinámica (lesiones residuales intracardíacas significativas, disfunción valvular o de conducto significativa, disfunción moderada-severa de ventrículo sistémico, cortocircuitos con repercusión hemodinámica)
3.Inestabilidad eléctrica (bradi o taquiarritmias de reciente diagnóstico, persistencia de palpitaciones a pesar de ajuste de terapia, chequeo de dispositivos o Holter de arritmia con demostración de arritmias malignas)
4.Clase Anátomo Funcional, categorías C y D (AHA/ACC-ACHD-2018)
5.Cianosis crónica: Pacientes con síndrome de Eisenmenger o cardiopatía congénita cianótica no reparada.
6.Hipertensión pulmonar: Diagnóstico previo por estudio hemodinámico
(3) Continuidad de tratamiento: Evaluar adherencia a terapias farmacológicas y disponibilidad de medicamentos.
(4) Salud mental: Explorar la presencia de síntomas depresivos (ánimo bajo/deprimido, anhedonia, cambios de apetito/sueño, dificultad para realizar actividades de la vida diaria, ideación de muerte/suicida) y síntomas ansiosos.
(5) Condición Clínica:
1.Estable o caso de contingencia: Paciente clínicamente estable
2.Sospecha de descompensación, es una urgencia potencial: Evaluación telefónica realizada no permite definir estabilidad clínica. Se requiere evaluación por especialista ACC.
3.Descompensación o caso urgente: Paciente ha presentado cambios en su condición clínica que ameritan evaluación por especialista ACC y evaluar necesidad de exámenes complementarios y ajuste de terapia farmacológica. Se sugiere evaluación por videoconferencia en un plazo no mayor a 72 horas.
4.Emergencia, es caso Inestable / en riesgo: Paciente con deterioro de su condición clínica que amerita evaluación urgente para determinación de exámenes, terapia endovenosa y/o evaluación de hospitalización.
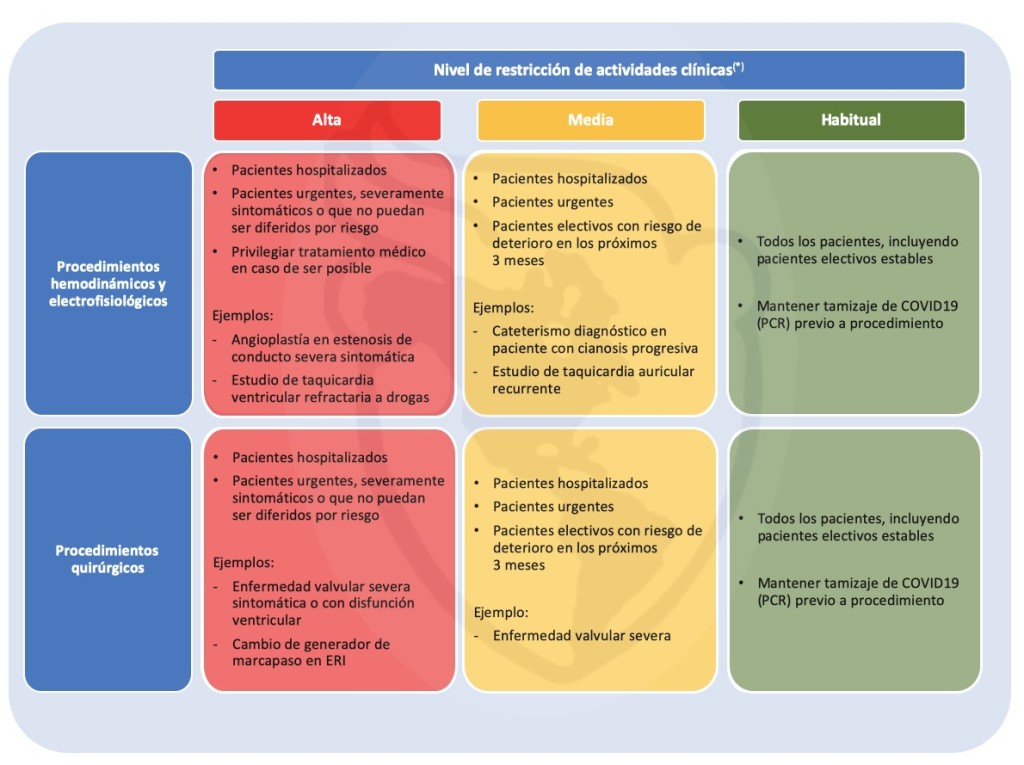
Finalmente se escribe unos lineamientos para procedimientos invasivos (tabla 1).
TABLA 1.
Recomendaciones para el reinicio de procedimientos invasivos en unidades de adultos con cardiopatías congénitas en el período post-pandemia COVID19 (&)
SU: Servicios de Urgencia; ERI: Indicador de reemplazo electivo.
(&) Se recomienda tamizaje universal de COVID19 (PCR) para pacientes previo a procedimientos invasivos y el uso de elementos de protección personal de acuerdo con recomendaciones.
(*) El nivel de restricción de la actividad clínica debe ser definido con la autoridad sanitaria y las autoridades locales del servicio de salud.
Bibliografia:
1-World Health Organization. Coronavirus Disease 2019 (COVID-19). Situation Report [Internet]. Report 51. 2020. Disponible en: https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200311-sitrep-51-covid-19.pdf?sfvrsn=1ba62e57_10
2-World Health Organization (WHO). WHO Coronavirus disease (COVID-19) Dashboard [Internet]. 2020 [citado 18 de mayo de 2020]. Disponible en: https://covid19.who.int/
3-Araujo JJ. Scholar ’ s Paper Adult Congenital Heart Disease Units : A Need for Attention in Congenital Heart Diseases Around the World. CPQ Cardiology, 2(1), 01-04.
4-Sociedad Interamericana de Cardiología. Recomendaciones del Consejo de Cardiopatías Congénitas del adulto para el cuidado y atención de pacientes frente a la pandemia COVID 19. 2020;1–8. Disponible en: https://www.siacardio.com/wp-content/uploads/2015/01/AdultosCC-COVID-19.pdf
5-Nguyen LT, Maul TM, Hindes M, Daniels CJ, Gurvitz M, Cook SC. Current and future status of adult congenital training in North America. Am J Cardiol [Internet]. 2015; 115(8):1151–3. Disponible en: htp://dx.doi.org/10.1016/j.amjcard.2015.01.552
6-Bergh MFQK- Van Den. SARS- CoV- 2 infection in 86 healthcare workers in two Dutch hospitals in March. 2020; 1–16.
7-Keeley AJ, Evans C, Colton H, Ankcorn M, Cope A, State A, et al. Roll-out of SARS-CoV-2 testing for healthcare workers at a large NHS Foundation Trust in the United Kingdom, March 2020. Euro Surveill. 2020;25(14):1–4.
8-World Health Organization (WHO). Rational use of personal protective equipment for coronavirus disease 2019 (COVID-19). Who. 2020; 2019(February):1–7.
9-Emanuel EJ, Persad G, Upshur R, Thome B, Parker M, Glickman A, et al. Fair Allocation of Scarce Medical Resources in the Time of Covid-19. N Engl J Med. 2020; 1–7.
10-Araujo JJ. Commentary on the New 2018 AHA/ACC Guideline for the management of adults with congenital heart disease. 2018. CPQ Cardiology 1: 1-10.










































Deje un comentario
Registrese para comentar. Sus e-mail no será publicados