Análisis del consejo interamericano de cardiopatías congénitas del adulto Introducción: Se conoce que la sobrevida de niños con cardiopatía congénita (CC) es cercana al 90% alrededor del mundo, y como resultado, hoy viven muchos adultos con CC (ACC). Sin embargo, pese al éxito de superar la CC en la infancia, para las formas de mediana
Análisis del consejo interamericano de cardiopatías congénitas del adulto
Introducción:
Se conoce que la sobrevida de niños con cardiopatía congénita (CC) es cercana al 90% alrededor del mundo, y como resultado, hoy viven muchos adultos con CC (ACC). Sin embargo, pese al éxito de superar la CC en la infancia, para las formas de mediana y alta complejidad la expectativa de vida se ve disminuída con respecto a la población general. La muerte súbita de origen cardíaco (MSC) es la principal causa de muerte en pacientes jóvenes portadores de CC. Aunque no se conoce con exactitud la incidencia de MSC en ACC, diversos estudios están a favor de establecer pautas que permitan predecir el riesgo. Y ese fue el objetivo de la reciente investigación realizada por la Red Española de Adultos con Cardiopatía Congénita (REACC), en su manuscrito publicado por la revista Heart (Britsh Society of Cardiology). Oliver JM, et al (1), se han propuesto desarrollar, calibrar, probar y validar un modelo de regresión logística para una predicción precisa del riesgo de MSC y paro cardiaco súbito no fatal en ACC.
Definiciones:
1.Muerte súbita de origen cardiaco (MSC): Es la muerte dentro de 1 hora del inicio de los síntomas o la muerte no presenciada durante el sueño.
2.Paro cardiaco súbito no fatal: incluye la MCS abortada como resultado de taquicardia / fibrilación ventricular, taquicardia ventricular (TV) sincopal que requiere cardioversión eléctrica urgente o asistencia de desfibrilador automático implantable (DAI).
Heterogeneidad de las cardiopatías congénitas y su relación con la muerte súbita de origen cardiogénico:
La primera pregunta a responder, es: ¿Qué sabemos al respecto? Y es simple, en realidad muy poco. Editoriales previas publicados por la SIAC y el consejo interamericano de ACC (2) ha explicado que la heterogeneidad de las CC es la diversa o variada expresión clínica que una misma CC reparada o no, puede tener entre dos adultos. Esto nos enseña que, pese a una reparación exitosa de la CC en la infancia, esta continuará evolucionado a lo largo de la vida, por un lado, la misma historia natural de la CC y por otro lado la técnica quirúrgica sufrirá cambios anatómicos y funcionales con el paso de los años. Desde mi punto de vista, al igual que muchos expertos en el tema, un paciente con CC jamás debe abandonar de los servicios de cardiopatías congénitas. El seguimiento y manejo debe ser para toda la vida.
Debido a la gran heterogeneidad de las CC, no se ha podido conocer los mecanismos exactos de MSC, salvo para algunas CC específicas como la Tetralogía de Fallot (TF), o la Transposición clásica de grandes arterias (TGA), donde se conocen de manera más claras, y pueden ser intervenidas para prevenir episodios fatales.
El objetivo de la presente investigación analizada fue estandarizar un modelo predictor de MSC a diversas CC en la población adulta.
Metodología:
Los autores combinaron datos de dos grupos de estudio: el primero, un centro único de observación de cohorte prospectiva de 3.311 (50% hombres) pacientes con una amplia variedad de CC clasificadas en 15 grupos clínicos (1. Shunts de izquierda a derecha; 2. Lesiones obstructivas del corazón izquierdo; 3. Coartación de aorta; 4. Tetralogia de Fallot no compleja; 5. Lesiones obstructivas del tracto de salida del ventrículo derecho; 6. TGA reparada con Switch auricular; 7. Anomalía de Ebstein; 8. Fontan; 9. Fisiología de Eisenmenger; 10. CC cianóticas no reparadas; 11. TGA corregida congénitamente; 12. Tetralogía de Fallot compleja; 13. Procedimiento de Rastelli para TGA; 14. Anomalía de la arteria coronaria; 15. TGA reparada con switch arterial). Este grupo de pacientes fue seguido durante 25 años (enero 1989 ha diciembre de 2013, o seguimiento hasta finalizar el estudio o muerte en junio de 2014). La mediana de edad fue de 34,8 (25-45) años. El segundo grupo de casos y controles fue multicéntrico, compuesto por 20 centros participantes de la REACC, con 2.287 pacientes consecutivos (50% hombres) seguidos desde el 1 mayo al 30 de junio de 2017. Las CC también fueron clasificadas en los 15 grupos clínicos como en el grupo observacional. La mediana de edad fue 35,3 (24-44) años.
18 centros de la REACC fueron enrolados para el desarrollo del modelo, mientras que los datos de los otros 2 centros con el mayor volumen de casos fueron utilizados para la validación del modelo Unitat Integrada de Cardiopaties Congènites Vall d’Hebron-Sant Pau (UIC) y la Unidad de Enfermedad Cardíaca Congénita del Adulto de Sevilla (ACS).
Resultados:
En el grupo observacional se presentó un total de 71 eventos. Que representa el 2% de la cohorte. Los eventos fueron 53 clasificados como MSC, y 18 como paro cardíaco no fatal, que incluye en su orden: (n= 8) paro cardiaco resucitado; (n = 6) TV sincopal, y (n = 4) shock cardiogénico que requirió asistencia de desfibrilador automático implantable (DAI). El sexo masculino fue más frecuente en pacientes con un evento (65% vs 50%; p <0.02). No hubo diferencias significativas entre la edad de los pacientes que alcanzaron el punto final combinado (40 [28–56] años) y de aquellos que no lo hizo (38 [29-50] años); p = 0,86.
En general la incidencia acumulativa a 5, 10 y 20 años de MSC y de paro cardiaco no fatal fue de 0.7, 1.8 y 3.1%. Pero debido a la gran heterogeneidad de las CC entre los distintos grupo se encontraron diferencias específicas.
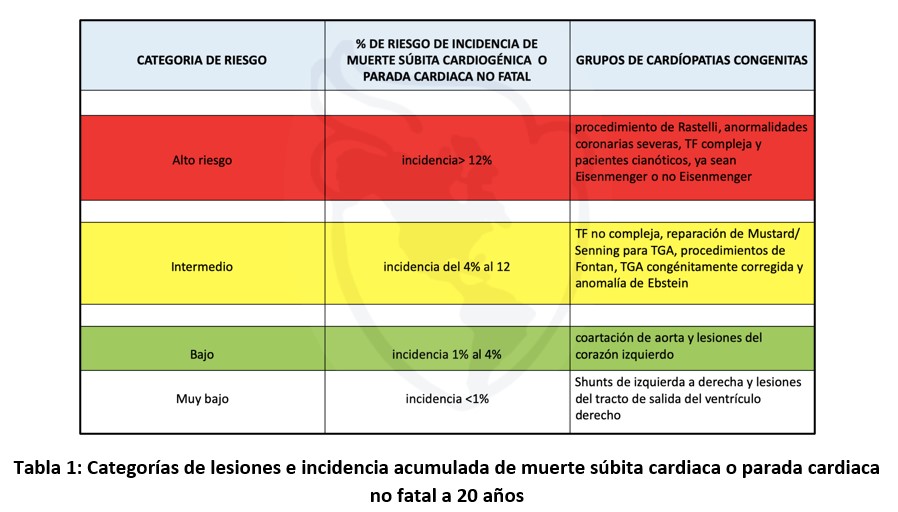
Teniendo en cuenta el grupo de CC, y la gran heterogeneidad de la misma. Las categorías de lesiones se clasificaron según la incidencia acumulada de 20 años en cuatro grupos de riesgo (Tabla 1).
En el grupo control se registraron 207 casos (110 clasificados como MSC y 97 como parada cardiaca no fatal). Las paradas cardiacas no fatales fueron en su respectivo orden: 41 TV sincopales, 39 paradas cardiacas resucitadas, 17 con asistencia de descarga de DAI para TV /FV. El tiempo medio entre la última evaluación clínica y la fecha del evento fue de 121 (55-244) días.
La proporción de hombres fue significativamente mayor en el grupo observacional que en el control (75% frente a 50%; p <0,001). La correlación entre la relación caso / control y la incidencia acumulada de eventos a 20 años para cada categoría de lesión fue altamente significativa (p <0,001). Los predictores multivariables fueron el tipo de lesión, grupo de edad más joven, sexo masculino, sincope inexplicable, cardiopatía isquémica, arritmias ventriculares amenazantes, duración del QRS y disfunción sistólica ventricular o hipertrofia.
Discusión y aplicabilidad en Latinoamérica:
La presente investigación analizada, mostró que la incidencia de MSC o parada súbita cardiogénica aumentó ampliamente de 0% a 23% en las distintas categorías de diagnóstico. Publicaciones previas mostraban una muy baja incidencia de muerte súbita en ACC de tan solo 0.09% por año (3). Analizando las distintas categorías contempladas en la investigación, es de resaltar que los grupos de alto y mediano riesgo corresponden a formas de CC complejas (TF complicado, anomalías de a circulación coronaria, Síndrome de Eisenemger, TGA reparada, anomalía de Ebstein, entre otras). Para Latinoamérica (LATAM) es de esperar que en estas categorías se encuentran muchos de los actuales ACC. Previas publicaciones del consejo interamericano de CCA (4), ha resaltado que en LATAM se estima una población de más de 1.800.000 ACC. En esta población se considera que el 30% de ellos son portadores de defectos cardiacos no reparados, y un 30% más con reparación parcial o incompleta (abandono del tratamiento). Por lo tanto es comprensible que la evolución natural y el curso clínico de las CC sean más severas, en comparación con los ACC de países desarrollados (donde se ha realizado la presente investigación). De los restantes, podríamos mencionar que, salvo aquellos con defectos simples, pueden ser considerados curados. Y entrarían en las categorías de bajo y muy bajo riesgo de MSC. Analizando así, para nuestra población de LATAM, que hasta un 60% de los ACC estarían con un riesgo mediano y alto de MSC y parada cardiaca no fatal. Un punto importante que no está contemplado en la investigación sería estratificar el riesgo de MSC y parada cardiaca no fatal en relación a la clasificación anatomo funcional (5). Esta clasificación es afianzada y promovida por el consejo interamericano de CCA (6). Mantener el seguimiento médico en unidades o centros especializados en ACC ha demostrado claramente que la mortalidad disminuye, los eventos adversos son reconocidos y manejados tempranamente. Para cumplir este objetivo el proceso de transferencia desde la cardiología pediátrica al cuidado del ACC es el pilar fundamental en prevenir la pérdida de pacientes con CC, en especial las formas complejas de CC. LATAM debe continuar con el fortalecimiento de los centros cardiovasculares pediátricos, buscando como objetivos la detección y manejo temprano de la gran mayoría de CC. Cambiando así la historia natural y presentación clínica menos severa en el adulto.
El excelente trabajo realizado por la RECCA es el primero que desarrolla un modelo predictor de MSC aplicable a varias CC. Previos análisis solo se habían limitado a describir solo un tipo específico de CC y riesgo de MSC. Con estos nuevos aportes podemos fortalecer el cuidado de la población de ACC de LATAM. Unido a los esfuerzos del consejo interamericano de CCA en promover el trabajo de cooperación entre las distintas naciones de LATAM para mejorar la atención de los ACC.
Ver link AQUI
Referencias
1.Oliver J, Gallego P, González A, Avila P, Alonso A, Garcia-Hamiton D, et al. Predicting sudden cardiac death in adults with congenital heart disease. Heart. 2020. doi: 10.1136/heartjnl-2020-316791
2.Araujo J. Nuevas guías de manejo del adulto con cardiopatía congénita AHA/ACC-2018. Internet 2019. https://www.siacardio.com/educacion/guias/nuevas-guias-de-manejo-del-adulto-con-cardiopatia-congenita-ahaacc-2018/
3.Ya S, Harris L. Sudden cardiac death in adults with congenital heart disease. Expert Rev Cardiovasc Ther. 2009; 7(12):1605-1620. doi:10.1586/erc.09.153
4.Araujo J, Elizari A, Pignatelli R. Recomendaciones del Consejo de Cardiopatías Congénitas del adulto para el cuidado y atención de pacientes frente a la pandemia COVID 19. Internet 2020. https://www.siacardio.com/novedades/covid-19/recomendaciones-del-consejo-de-cardiopatias-congenitas-del-adulto-para-el-cuidado-y-atencion-de-pacientes-frente-a-la-pandemia-covid-19/
5.Stout K, Daniels C, Aboulhosn J, Bozkurt B, Broberg C, et al. 2018 AHA/ACC Guideline for the management of adults with congenital heart disease: executive summary: a report of the American College of Cardiology/American Heart Association Task force on clinical practice guidelines. J Am Coll Cardiol. 2019; 73: 1494-1563.
6.Araujo J. Transferencia del paciente pediátrico con cardiopatía congénita al centro de Adultos. Intenet 2020. https://www.siacardio.com/consejos/pedriatia/editoriales-pediatria/transferencia-del-paciente-pediatrico-con-cardiopatia-congenita-al-centro-de-adultos/









































Deje un comentario
Registrese para comentar. Sus e-mail no será publicados