Por encima de los 2.500 metros sobre el nivel del mar (MSNM) en el mundo viven más de 140 millones de personas de las cuales en los Andes viven más de 40 millones. Debido a la falta de estudios de hipertensión pulmonar (HP) en niños habitantes de la altura, los resultados de estudios realizados a
Por encima de los 2.500 metros sobre el nivel del mar (MSNM) en el mundo viven más de 140 millones de personas de las cuales en los Andes viven más de 40 millones.
Debido a la falta de estudios de hipertensión pulmonar (HP) en niños habitantes de la altura, los resultados de estudios realizados a nivel del mar son extrapolados a los niños con HP habitantes de la altura sin tener en cuenta el efecto de la hipoxia hipobárica, definida ésta, como la disminución de la disponibilidad de oxígeno a los tejidos secundaria a la disminución de la presión parcial de oxígeno relacionada con la disminución de la presión barométrica por la altura. El efecto de la hipoxia hipobárica es significativo por encima de los 2.500 MSNM siguiendo una curva parabólica de rápido ascenso (1-3).
La hipertensión pulmonar del niño habitante de la altura tiene características diferentes a la hipertensión pulmonar del niño de baja altura o nivel del mar, relacionadas con Etiopatogenia- Biopatogenia, epidemiología, enfoque diagnóstico y terapéutico, señalando, que no hay estudios sobre aspectos relacionados con el substrato genético en el niño habitante de la altura, por lo que tenemos mucha falta de conocimiento en este importante aspecto.
Con relación a la etiopatogenia-Biopatogenia, además del substrato genético que desconocemos, está el efecto de la hipoxia hipobárica que influye quizás desde la vida prenatal e indudablemente desde la etapa neonatal (4), como lo demostramos con el estudio en recién nacidos sanos que acabamos de terminar (aún no publicado), encontrando que en 10.4% de 95 Recién Nacidos, hay un retraso en la disminución de las presiones pulmonares posnatales (5). En la altura, el componente de hiperreactividad del lecho vascular pulmonar es muy notorio y sabemos que esto tiene mayor significado en el niño y esto debe estudiarse con precisión, ya que juega un papel predominante en el paciente con Hipertensión Pulmonar (6-9). Este aspecto es tan importante, que en todo paciente con HP debe realizarse un Test de Reactividad Vascular Pulmonar. Para valorar este aspecto en la altura, hemos diseñado un Test que llamamos Test de Hiperoxia Prolongada, (próximo a ser publicado). Otro aspecto importante en la patogénesis de la HP es el remodelado vascular pulmonar y es lo que debemos evitar, pues ello implica enfermedad vascular pulmonar que en los casos severos es irreversible (10).
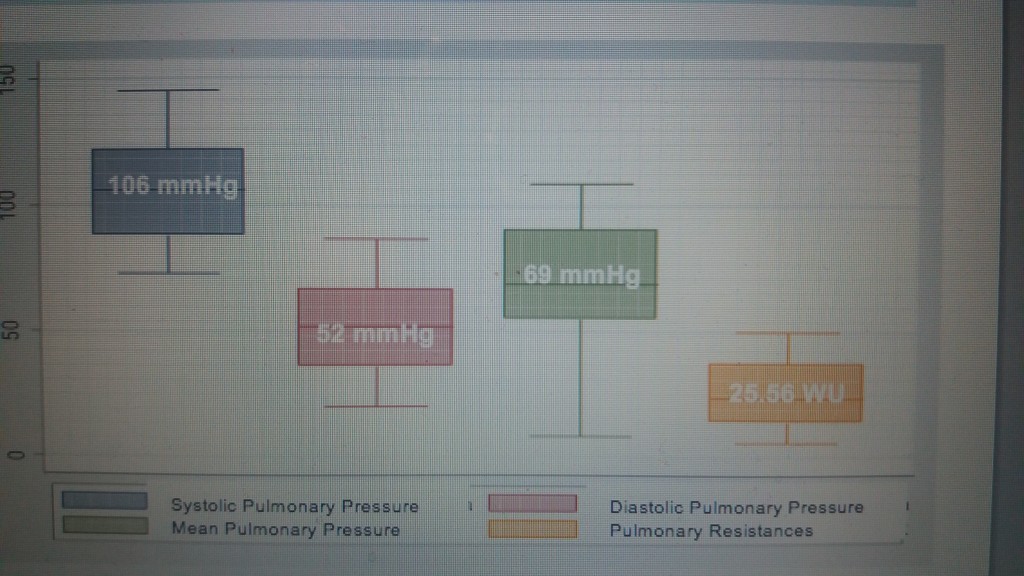
Con relación a los aspectos epidemiológicos, es importante señalar la notoria frecuencia de hipertensión pulmonar en la edad pediátrica con manifestación incluso a temprana edad. Aunque no contamos con un registro de la HP en niños habitantes de la altura, podemos señalar que en los últimos 2 años hemos tenido un promedio de 1.1 niño nuevo al mes con Hipertensión pulmonar, confirmada por cateterismo. Además, de la base de datos de 81 niños, 27 (33%) son menores de 5 años. En ellos, la mediana de la presión pulmonar media fue de 69 mm de Hg y la mediana de las resistencias pulmonares fue de 25.56 UW (Fig. 1) lo que nos indica la severidad de la HP en el niño habitante de la altura y ello explica la alta mortalidad a temprana edad (11). En nuestra serie de pacientes, fue notoria la predominancia, con marcada diferencia, de la hipertensión pulmonar idiopática con relación a otras causas de HP.
Figura 1: Gráfica de Caja y Bigotes que ilustra la severidad de la hipertensión pulmonar en este grupo de pacientes menores de 5 años. Se observa una mediana de Presión Pulmonar Media de 69 mm de Hg y la mediana de resistencias pulmonares de 25.56 UW
En relación al enfoque diagnóstico de la HP en general, y por lo tanto en el niño habitante de la altura con HP, el principal problema que tenemos es que inicialmente esta enfermedad es “Silente”, y lo coloco entre comillas porque siempre hay manifestaciones como la fatiga y el síncope e inicialmente los únicos hallazgos clínicos son hiperactividad paraesternal izquierda (del ventrículo derecho) y reforzamiento del segundo ruido. Es importante diferenciar entre hipertensión pulmonar y enfermedad vascular pulmonar, aunque esto aplica no solo para la hipertensión pulmonar del niño habitante de la altura, sino para la HP en general, pues toda enfermedad vascular pulmonar implica hipertensión pulmonar, pero no toda HP implica enfermedad vascular pulmonar (7).
Teniendo en cuenta que la enfermedad vascular pulmonar severa es irreversible y por lo tanto no tiene curación, es muy importante valorar con precisión estos pacientes, siendo esencial buscar cualquier posible causa y estimar con precisión el grado de enfermedad, haciendo énfasis en que no podemos hacer diagnóstico definitivo de Hipertensión pulmonar sin cateterismo cardiaco y este estudio, debe ser muy preciso y realizado por un hemodinamista con experiencia en esta patología. En el cateterismo es esencial realizar un test de reactividad vascular pulmonar, pues como ya señalamos en la patogenia, la hiperreactividad vascular pulmonar es notoria en el niño habitante de la altura (8,12). Para valorar la reactividad vascular pulmonar, ya mencionamos que hemos diseñado el Test de Hiperoxia Prolongada con ecocardiograma y durante el cateterismo, el test de reactividad, debe hacerse con óxido nítrico y con oxígeno al 100% teniendo en cuenta el efecto de la hipoxia hipobárica (7). Con frecuencia se hace diagnóstico de HP y se inicia tratamiento basados en el estudio ecocardiográfico, y esto es una práctica errónea, pues el ecocardiograma es equipo y principalmente operador dependiente, aunque si es hecho por un experto en hipertensión pulmonar, puede haber bastante aproximación a los hallazgos de cateterismo. Además, un porcentaje de pacientes no tienen un adecuado Jet de Insuficiencia tricuspídea y por lo tanto no es posible hacer el cálculo de la presión pulmonar. Sin embargo, este examen es muy importante para screening, como paso inicial importante en el diagnóstico de hipertensión pulmonar y para el seguimiento de los pacientes siendo esencial el diagnóstico precoz para evitar en lo posible el remodelado del lecho vascular pulmonar.
Con relación al tratamiento de la Hipertensión pulmonar, debemos diferenciar entre tratamiento específico de la hipertensión pulmonar y el enfoque terapéutico de la hipertensión pulmonar. El mejor enfoque terapéutico en el niño con hipertensión pulmonar es la detección precoz para evitar el remodelado vascular, lo que implicaría mejor pronóstico. Respecto al tratamiento específico, son muchos los avances en los últimos años (12); sin embargo, éstos se han basado en estudios realizados en adultos y se han adaptado las dosis a los niños, la mayoría de las veces sin un soporte científico adecuado. Actualmente se están desarrollando dos estudios que buscan analizar dosis y seguridad en niños con Macitentán (TOMORROW) y con Riociguat (PATENT). Con relación al niño habitante de la altura, teniendo en cuenta el efecto de la hipoxia hipobárica, es importante que los niños vivan a baja altura sobre el nivel del mar o a nivel del mar (7). En el análisis de nuestros pacientes con mayor seguimiento (Hasta 36 años de seguimiento, próximo a ser publicado), encontramos que vivir a baja altura mejora significativamente la clase funcional y el seguimiento (supervivencia) con relación a los que no pudieron ir a vivir a baja altura; sin embargo, no hubo diferencias estadísticamente significativas en el estado: vivo o muerto. Basados en este análisis, recomendamos que los niños con HP, habitantes de la altura, vivan a baja altura sobre el nivel del mar con tratamiento vasodilatador.
Como resumen de este corto análisis sobre la HP en el niño habitante de la altura, podemos decir que en este grupo de pacientes la HP es más frecuente de lo que parece y con frecuencia es muy severa en los primeros años de vida, que las manifestaciones clínicas son poco llamativas por lo que inicialmente pasa desapercibida y que es esencial un diagnóstico precoz. Todo esto hace pensar que debe haber un trabajo importante con los pediatras, quienes son los profesionales que deben estar preparados para la detección precoz de esta severa e incurable enfermedad
REFERENCIAS
1.Peñaloza D. Hemodinámica cardiopulmonar en niños nativos de grandes alturas. En: Díaz G., Sandoval J. y Sola A. Editores. Hipertensión pulmonar en niños. Bogotá: Editorial Médica Distribuna; 2011. p. 273-293
2.Penaloza D.Effects of High-Altitude Exposure on the Pulmonary Circulation. Rev Esp Cardiol. 2012;65:1075-8.
3.X-Q Xu, Z-C. Jing. High-altitude pulmonary hypertension. European Respiratory Review 2009 18: 13-17
4.Niermeyer S. Transición cardiopulmonar en el niño de altura. Acta Med Biol Alt. 2003; 4 (2): 225-39.
5.Dunham-Snary, Wu D, Edward A. Sykes EA. Et al. Hypoxic Pulmonary Vasoconstriction. From Molecular Mechanisms to Medicine. Chest. 2017 Jan; 151(1): 181–192.
6.Jácome Lobo G, Márquez A, Ruiz-Parra A.I. and , Díaz Góngora G. Evolution of Systolic Pulmonary Pressure in Healthy Newborns in the first three months of life in Bogota, located at 2.640 Meters over Sea Level (MOSL). XI PVRI World Annual Meeting; Miami; January 26-29; 2017
7.Díaz G. y Márquez A. Hipertensión Pulmonar en el Niño Habitante de la Altura. En Cardiología Pediátrica Segunda Edición. Diaz G. Sandoval N. y Vélez JF Editores. Editorial Distribuna.2018. Capítulo 62, Pags 1129-1140.
8.Fasules JW, Wiggins JW, Wolfe RR. Increased lung vasoreactivity in children from Leadville, Colorado, after recovery from high-altitude pulmonary edema. Circulation 1985; 72: 957-962.
9.Ward J.P., McMurtry I.F. Mechanisms of hypoxic pulmonary vasoconstriction and their roles in pulmonary hypertension: new findings for an old problem. Curr Opin Pharmacol. 2009;9(3):287–296.
10.Stenmark KR, Fagan KA, Frid MG. Hypoxia-induced pulmonary vascular remodeling. Cellular and molecular mechanisms. Circulation Research 2006; 99: 675.
11.Díaz Góngora G., Márquez A., Sanguino R. et al. Severe Pulmonar Hypertension in Children Between 1 and 5 Years Old, living at altitude, in Bogota, located at 2640 Meters over Sea Level (MOSL) XIII PVRI World Annual Meeting; Barcelona; January 30- February 3; 2019.
12.Abman SH, Hansmann G, Archer SL, Ivy DD, Adatia I, Chung WK, et al. Pediatric Pulmonary Hypertension: Guidelines From the American Heart Association and American Thoracic Society. Circulation. 2015;132(21):2037-99.
1 comment









































1 Comment
Luis E Ponce
agosto 9, 2019, 2:43 amExcelente revisión. Aún nos falta mucho por explorar e investigar.
REPLYGran Maestro.