El síncope es una causa común de visita a urgencias, representando alrededor del 3% de ellas1.Se clasifica en tres tipos: síncope reflejo o neuromediado, por hipotensión ortostática y cardiogénico2, este último con un pronóstico menos favorable, con alto riesgo de mortalidad y presentación de eventos cardíacos adversos (MACE) haciendo necesaria su identificación en el escenario
El síncope es una causa común de visita a urgencias, representando alrededor del 3% de ellas1.Se clasifica en tres tipos: síncope reflejo o neuromediado, por hipotensión ortostática y cardiogénico2, este último con un pronóstico menos favorable, con alto riesgo de mortalidad y presentación de eventos cardíacos adversos (MACE) haciendo necesaria su identificación en el escenario de urgencias. Alrededor del 50% de los pacientes son ingresados, muchos innecesariamente2, lo cual supone un reto para el personal de salud definir riesgos, si deben ser hospitalizados y cuáles pueden ser enviados a una unidad de síncope de manera ambulatoria.
La historia clínica, electrocardiograma (EKG) y examen físico, nos ayudan en la toma de decisiones para estratificar el riesgo en esta situación; aunado a ello, se han desarrollado diferentes escalas de riesgo utilizando variables clínicas y electrocardiográficas para identificar la etiología del síncope y estimar el pronóstico a corto y largo plazo. Todas ellas poseen escasa sensibilidad y especificidad para ser utilizadas como única herramienta en la evaluación de estos pacientes2.
Estudios unicéntricos a pequeña escala han evaluado biomarcadores de disfunción cardíaca como el péptido natriurético tipo B (BNP)1,3,4, N-terminal proBNP (NT-proBNP)5,6, así como indicadores de daño celular miocárdico como la troponina T7 y troponina I8, que permiten aumentar la sensibilidad de las herramientas ya existentes para la identificación del síncope de alto riesgo, observándose una correlación directamente proporcional de estos biomarcadores con la severidad del mismo.
A pesar de dichos resultados, la utilidad de estas herramientas aún se encuentra en un terreno incierto, es por esto que du Fay de Lavallaz et al9, analizaron el valor diagnóstico y pronóstico en el síncope cardiogénico de las concentraciones de BNP y troponinas cardíacas ultrasensibles (hs-cTnT y hs-cTnI) en un ensayo a gran escala, multicéntrico, en 8 países, completado en pacientes mayores de 45 años, con menos de 12 horas de presentado el evento, seguidos a los 6, 12 y 24 meses.
Los objetivos primarios del estudio fueron evaluar la precisión diagnóstica del BNP, NT-proBNP, las troponinas cardíacas ultrasensibles tanto I como T comparadas con otros biomarcadores (MR-proANP), así como la mortalidad y la presentación de MACE en un seguimiento a 30 días y 2 años. Los secundarios fueron la predicción de estos biomarcadores de eventos arrítmicos e isquémicos durante el seguimiento. Compararon sus resultados con las escalas de riesgo validadas tanto para diagnóstico como para pronóstico: la escala EGSYS (Evaluation of Guidelines in Syncope Study) para el primero y las escalas SFSR (San Francisco Syncope Rule), ROSE (Risk Stratification of Syncope in the Emergency Department), CSRS (Canadian Syncope Risk Score), OESIL (Osservatorio Epidemiologico della Sincope nel Lazio), para el segundo a los 7, 30 y 365 días respectivamente9.
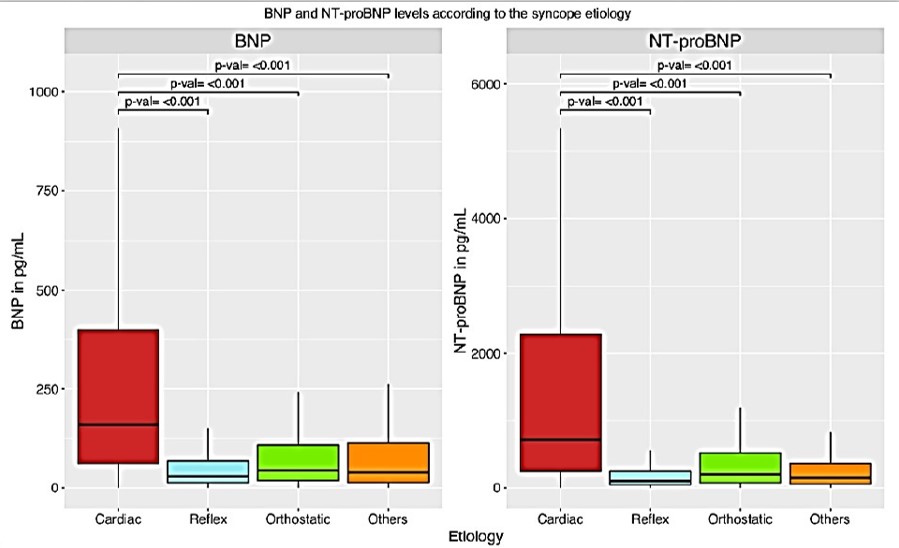
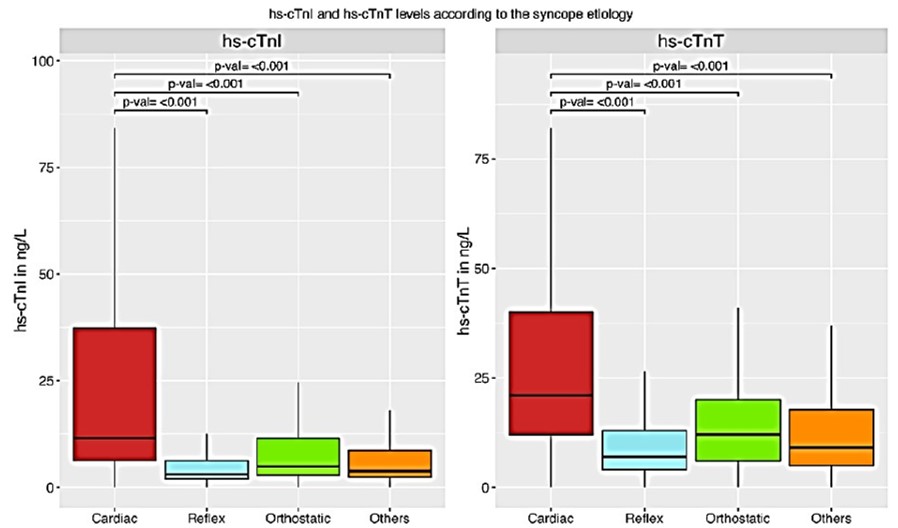
En los pacientes en quienes se estableció el diagnóstico de síncope cardiogénico, las concentraciones de los biomarcadores fueron significativamente más elevadas, comparado con los calificados como síncope reflejo, ortostático o no cardíaco (ver figura 1). La precisión diagnóstica fue de moderada a buena siendo superior a la escala EGSYS igualando el MR-proANP con resultados todavía mejores en combinación de todos entre sí.
Se establecieron como valores de corte para el diagnóstico de síncope cardíaco con una especificidad ≥ 95% un valor de BNP = 302 pg/mL, NT-proBNP = 1966 pg/mL, hs-cTnT = 42 ng/L, and hs-cTnI = 31.1 ng/L; mientras que para descartarlo con una sensibilidad de ≥ 95% BNP = 14.9 pg/mL, NT-proBNP = 69 pg/mL, hs-cTnT = 5 ng/L, y hs-cTnI = 2.2 ng/L, permitiendo confirmar o descartarlo en el 30% de todos los pacientes9.
La valoración pronóstica de los biomarcadores fue moderada a buena para muerte y presentación de MACE, teniendo todos la misma precisión en el seguimiento a corto plazo, mientras que a largo plazo el NT-proBNP y la hs-cTnT fueron superiores, así como en su comparación con las escalas de riesgo específicas para síncope (ROSE, OESIL, SFSR). Por otro lado, los pacientes con síncope de causa no especificada que presentaron eventos cardiovasculares mayores en el seguimiento, revelaron niveles de biomarcadores significativamente elevados, lo cual les confiere una gran utilidad clínica para la toma de decisiones en sala de urgencias en dichos casos9.
En definitiva, los biomarcadores aquí discutidos parecen ser herramientas de mucha utilidad tanto para el diagnóstico etiológico del síncope cardíaco como para la estratificación del riesgo de eventos cardiovascular mayores, incluyendo la muerte9. Permiten una aproximación ágil, sencilla y costo-efectiva en la toma de decisiones del clínico en sala de urgencias en los pacientes mayores de 45 años; disminuyen los ingresos innecesarios en los de etiología benigna y optimizan los recursos en aquellos con alta probabilidad de ser cardíacos. Añaden además una mayor sensibilidad y especificidad a las escalas de riesgo utilizadas en la actualidad para la valoración pronóstica a corto y largo plazo.
Antes de recomendar la realización de biomarcadores de manera rutinaria en cada paciente con síncope es necesario valorar su utilidad en sujetos con presentación de más de 12 horas del evento, en menores de 45 años y en aquellos en los cuales el síncope es inducido por bradicardia. Parecería que la mayor utilidad clínica de esta herramienta sería en sujetos en quienes no se ha podido determinar la etiología guiados por la historia clínica, el examen físico y el EKG.
Autores:
Dra. Katerine Caraballo
Dra. Elaine Núñez
Dr. César J. Herrera
Ver link AQUI
Referencias Bibliográficas
1-Isbitan A, Hawatmeh A, Elnahar Y, Patel K, Altheeb Z, Debari V, Hamdan A, Shamoon F. Utility of brain natriuretic peptide assay as a predictor of short term outcomes in patients presenting with syncope to the emergency department. Cardiovasc Diagn Ther. 2016; 6:234–240. doi:10.21037/cdt.2016.03.06.
2-Brignole M, Moya A, Lange FJ de, Deharo J-C, Elliott PM, Fanciulli A, Fedorowski A, Furlan R, Kenny RA, Martin A, Probst V, Reed MJ, Rice CP, Sutton R, Ungar A, v Dijk JG; ESC Scientific Document Group. 2018 ESC guidelines for the diagnosis and management of syncope. Eur Heart J.2018; 39:1–69. doi:10.1093/eurheartj/ehy037.










































Deje un comentario
Registrese para comentar. Sus e-mail no será publicados