Las enfermedades Cardiovasculares (ECV) continuan siendo la primera causa de mortalidad a nivel mundial y de discapacidad en la población en edad productiva. La aterosclerosis causada por la acción de múltiples factores de riesgo cardiometabólicos (FRCM): Hipertensión arterial (HTA), disglicemia ( diabetes mellitus [DM] y prediabetes), dislipidemia, sobrepeso, obesidad y tabaquismo ( ya sea fumado,
Las enfermedades Cardiovasculares (ECV) continuan siendo la primera causa de mortalidad a nivel mundial y de discapacidad en la población en edad productiva. La aterosclerosis causada por la acción de múltiples factores de riesgo cardiometabólicos (FRCM): Hipertensión arterial (HTA), disglicemia ( diabetes mellitus [DM] y prediabetes), dislipidemia, sobrepeso, obesidad y tabaquismo ( ya sea fumado, masticado o vapeado). Conjuntamente con estos factores tradicionales, la inflamación y estado protrombótico originan la enfermedad cardiovascular aterosclerótica (ECVA).
Es importante comprender que los FRCM rara vez se presentan en forma aislada, y que la norma suele ser que se presenten de manera combinada en diferentes proporciones en cada paciente individual.
Basados en este razonamiento, la Academia Latino Americana de Lipidología y Riesgo cardiometabólico (ALALIP) convocó a un grupo de expertos de América Latina con el fin de realizar una revisión sistemática de las evidencias más recientes y producir el primer consenso latino americano para el manejo del riesgo residual cardiometabólico [ Latin American Consensus on management of residual cardiometabolic risk A consensus paper prepared by the Latin American Academy for the Study of Lipids and Cardiometabolic Risk (ALALIP) endorsed by the Inter-American Society of Cardiology (IASC), the International Atherosclerosis Society (IAS), and the Pan-American College of Endothelium (PACE)), avalado por la Sociedad Interamericana de Cardiologia (SIAC), la Sociedad Internacional de Aterosclerosis (IAS) y el Colegio Panamericano de Endotelio (PACE)], cuyo objetivo fue definir estrategias de reducción integral del riesgo cardiometabólico, con toma de decisiones basada en la medicina centrada en el paciente y con la relación costo-beneficio más apropiada. De las cuales resumiremos las más importantes a nuestro juicio
Metodología Se adaptó la metodología Delphi, con el fin de lograr una comunicación sistemática y estructurada para lograr conclusiones soportadas en evidencias y discusiones consensuadas. Se seleccionó un panel de expertos académicos de diferentes países latinoamericanos con base en su experticia en cardiología clínica, prevención cardiovascular, Hipertensión Arterial (HTA), lipidología, Diabetes Mellitus tipo 2 (DMt2) nutrición y Enfermedades Cardio Metabólicas (ECM).
Definiciones básicas:
¿Qué es el Riesgo Residual (RR)? El RR este es aquel que persiste a pesar de haber alcanzado las metas de tratamiento para LDL-C, presión arterial y glucemia, de acuerdo con los estándares de tratamiento. ¿Este se observa tanto en prevención primaria como en secundaria y es mayor en la medida que lo es el riesgo basal del individuo? ¿De dónde sale este concepto? El concepto de RR surgió originariamente asociado a factores lipídicos. Los niveles del LDL-C han sido el principal objetivo del tratamiento en pacientes con dislipidemia. Pero recordemos que existen pacientes muy bien documentados en varios ensayos clínicos, así como en guías, que a pesar de alcanzarse niveles de LDL-C metas según su riesgo, el RR persiste, particularmente en individuos de alto riesgo, es decir aquellos con ECV preexistente, DMt2 o Síndrome Metabólico.
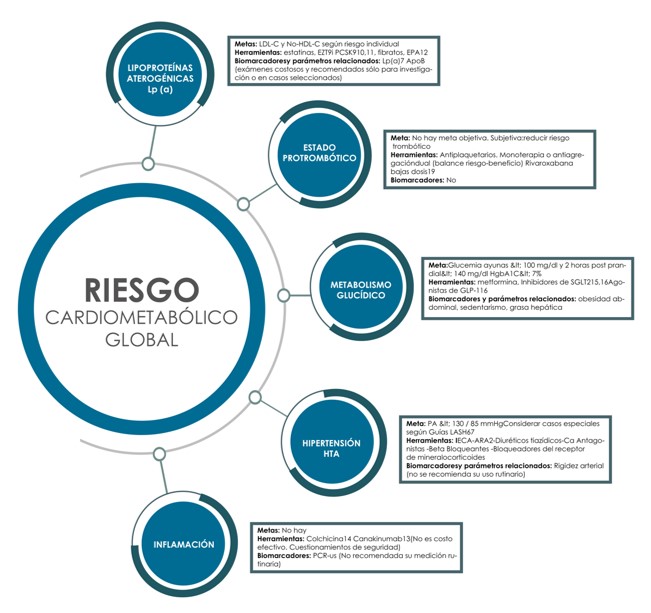
La propuesta de este grupo de consenso se resume en la Figura 1. Se plantea que para la disminución del RR se deben considerar opciones terapéuticas adaptadas a las necesidades particulares del paciente, basadas en 5 objetivos terapéuticos: Lipoproteínas ricas en triglicéridos (LPRTg) , inflamación, metabolismo glucémico, HTA y estado protrombótico. Esta figura es de suma importancia ya que resume diferentes vías fisiopatológicas e identifica terapias que deben ser tomadas todas en cuenta, sin ninguna jerarquía entre ellas, para lograr una verdadera reducción del RR
Fig 1.- Propuesta integrada para el manejo del Riesgo Cardiometabólico Global
Hablaremos de los 5 Objetivos Terapéuticos:
DISLIPIDEMIA:
Desde el punto fisiopatológico y doctrinario, el objetivo final del tratamiento del paciente con dislipidemia es disminuir las concentraciones de todas las partículas proaterogénicas, es decir portadoras de Apo B (Recomendación IC).
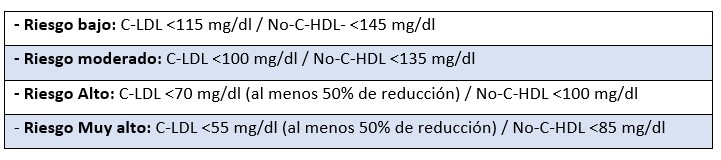
El objetivo primario de la terapia hipolipemiante continúa siendo la reducción del LDL-C (Recomendación IA), pero en aquellos pacientes tratados óptimamente con estatinas que aún persisten con triglicéridos elevados a pesar de tener el C-LDL en meta según su riesgo individual, la meta secundaria debe ser el Col No HDL. Según la tabla que sigue: (Recomendación I-A)
Es importante recalcar una categoría especial de pacientes, aquellos que tienen un segundo evento a pesar de la terapia óptima con hipolipemiantes y C-LDL en meta. Su meta debe ser más estricta y se propone 45 mg/dl (Recomendación IIb-C)
En relación a la medición de la APO B debemos de considerar que es una medición costosa y no disponible en la mayoría de países en Latinoamérica. Por lo que es importante recalcar que la medición del No-C-HDL es una determinación simple, barata, y tiene una excelente correlación con los niveles de APO B, es decir, que representa a todas las partículas portadores de APOB, todas ellas pro-aterogénicas (C-LDL, VLDL, IDL, QM y sus remanentes).
Pero en los centros en donde esté disponible se recomienda medirla, luego de discutir el costo beneficio con el paciente y sus familiares. (recomendación IIaB)
Igualmente se considera en el consenso recomendaciones precisas para la medición de Lp(a) (Recomendación IB)
-ECVA prematura y agresiva a pesar de tratamiento hipolipemiante óptimo
-Historia de hipercolesterolemia familiar
-ECVA prematura en familiares
-Familiares directos con Lp(a) elevada
-Falla en alcanzar las metas de C-LDL a pesar de terapia óptima
Siempre que esté disponible la medición de Lp(a) debe medirse luego de discutir con el paciente y su familia el costo beneficio. (IIaB)
Pacientes que no estén en ninguna de las categorías nombradas no debe medírsele Lp(a) (Recomendación IIIC)
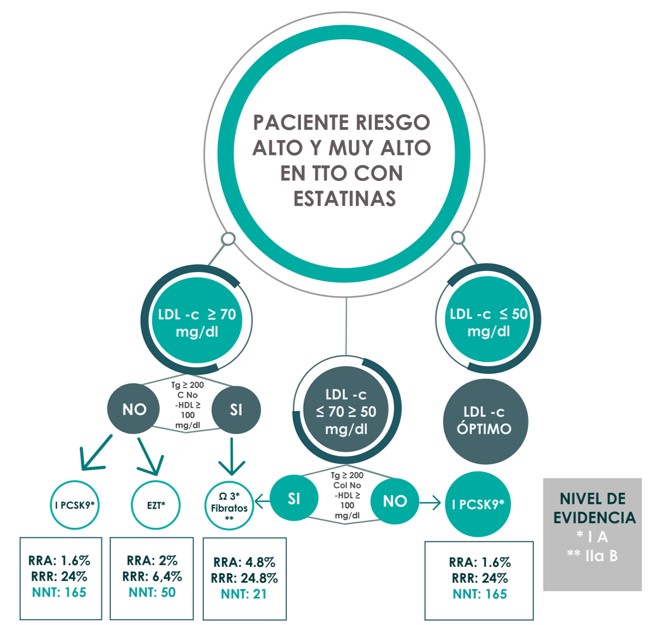
El consenso propone el siguiente algoritmo terapéutico para combinar las nuevas terapias (Ezetimide [EZT] y los inbidores de PCSK9 [IPCSK9] de forma adecuada con la terapia de base que siempre debe ser estatinas, con el fin de poder alcanzar las metas terapéuticas (Figura 2).
Es de resaltar que, en terapia hipolipemiante, la combinación de drogas debe ser utilizada con más frecuencia dadas las metas más exigentes actuales, sobre todo en los pacientes de riesgo alto o muy alto.
Luego de recibir la estatina adecuada, a la máxima dosis tolerable, si el paciente no está en su meta terapéutica se recomienda
-Aumentar dosis o cambiar a estatina más potente (IIaB)
-Agregar EZT(IIaB)
-Agregar iPCSK9, si está disponible y es costo-beneficioso (IIaB)
-En pacientes en quienes se logre la meta de C-LDL, pero persistan con triglicéridos (Tg) elevados en ayunas, luego de asegurar el cumplimiento de las 6 semanas de cambio al estilo de vida, podría considerarse indicar EPA en dosis de 4 g/d (IIbB) o Fibrtatos (IIbB).
En pacientes con un C-LDL basal > 55% del objetivo, la combinación Estatina potente + EZT puede considerarse como combinación inicial (Recomendación IIbC)
En pacientes de riesgo alto, incluyendo diabéticos con al menos un factor de riesgo adicional, que persistan con Tg elevados, podría indicarse fenofibrato en dosis de 160 mg/día (IIbC) o ácidos grasos eicosa pentaenoico (EPA) a dosis de 4 gramos diarios. Inclusive en algunos pacientes con Tg muy elevados se puede indicar una triple terapia.
Es fundamental recalcar en este punto que una vez lograda la terapia individual en cada paciente que logre las metas de lipoproteínas, esta terapia debe mantenerse por tiempo indefinido
Fig. 2. Algoritmo para el manejo lipídico con terapia combinada del paciente de riesgo alto y muy alto
METABOLISMO DE LA GLUCOSA
Recordemos que los pacientes con DM II o prediabetes tienen por definición una ALTO RIESGO CM y su primera causa de muerte es ECV. Controlando la glicemia se puede controlar las complicaciones microvasculares. A pesar del control óptimo de la misma, en RR en el paciente con DM o pre DM persiste, de aquí que este consenso recomienda que la RRR debe ser objetivo de tratamiento en los pacientes con DMt2, aparte de lograr una adecuada reducción de la HbA1c (< 7%). (IA)
Con ese objetivo en mente, como segunda línea de tratamiento en pacientes con evidencia clínica de ECVA o de RCM alto o muy alto, luego de la indicación de metformina, se debe escoger entre iSLGT2 (inhibidores del cotransportador de sodio y glucosa tipo 2) o Agonistas Receptor GLP1, dando preferencia a los primeros en pacientes con insuficiencia cardiaca (IC), Enfermedad renal crónica (ERC) o ambas o riesgo de desarrollarla. (IIaA)
En general, debe considerarse la disponibilidad y accesibilidad de estos fármacos, por lo que el grupo de expertos, con base en medicina centrada en el paciente, considera que pueden ser indicados, a partir de una adecuada discusión costo-beneficio de cada caso.
HIPERTENSIÓN ARTERIAL
La HTA es el FRCM con mayor riesgo poblacional atribuible; El control de la presión arterial (PA) es fundamental para reducir el riesgo CM.
La terapia farmacológica debe comenzar con una PA ≥ 140/90 mm Hg; los objetivos recomendados deben ser <130/85 mm Hg. Las clases de fármacos recomendadas son: inhibidores de la enzima convertidora de angiotensina (IECA) / bloqueadores de los receptores de angiotensina (ARA), diuréticos tiazídicos, antagonistas del calcio y betabloqueantes. Se pueden prescribir bloqueadores de los receptores de minerocorticoides como cuarta droga o HTA refractaria. Se recomienda el uso de terapia combinada de dosis fija en pacientes de riesgo moderado y alto como estrategia para mejorar el control de la PA y la adherencia a largo plazo (IA).
INFLAMACION
Este consenso considera que la inflamación es un elemento clave del RR, por lo que se debe continuar esta línea de investigación, pero aún no existen suficientes evidencias que soporten tratar a la inflamación ni evaluarla mediante proteína C reactiva (PCR) ultra sensible, como parte de un esquema rutinario de reducción del RR. (IIIA)
Tres estrategias farmacológicas han sido probadas para intentar demostrar que disminuyendo de forma selectiva e independiente la inflamación vascular se reduce el riesgo CM:
-Canakinumab: estudio CANTOS reportó beneficio significativo pero es una droga con una relación costo-beneficio demasiado alta, por lo que no es recomendable su uso para tratar la inflamación en pacientes con RRC elevado (IIIC).-
-Colchicina: económica y de uso común, que en el estudio COLCOT demostró reducción significativa de eventos isquémicos (23%), pero se requieren estudios ramdomizados con mayor poder estadístico.
-Metotrexate: en el estudio CIRT se observó que en dosis bajas no reduce el riesgo de eventos cardiovasculares
ESTADO PROTROMBÓTICO
Para reducir el RRC, asociado a un estado protrombótico este consenso recomienda:
1.En pacientes con riesgo cardiovascular alto o muy alto, evaluar el riesgo de sangrado y considerar la prescripción de aspirina. (IIaA)
2.Los pacientes con enfermedad arterial coronaria estable e ictus isquémico no cardioembólico o accidente isquémico transitorio (AIT), deben recibir aspirina (IA).
3.Los pacientes después de un síndrome coronario agudo (SCA) o de una intervención arterial percutánea deben recibir terapia antiplaquetaria dual por el tiempo que sea necesario, dependiendo del escenario particular y del juicio clínico (IA).
4.En SCA se puede considerar rivaroxaban 2,5 mg dos veces al día (BID), después de interrumpir la anticoagulación parenteral, más aspirina y clopidogrel, por un año, en pacientes con alto riesgo isquémico, sin AIT o ictus previos y con bajo riesgo de sangrado (IIbB).
5.En pacientes con EAP severa de los miembros inferiores se puede considerar clopidogrel (IIaB).
6.En pacientes con EAP severa de los miembros inferiores y con bajo riego de sangrado puede considerarse la combinación rivaroxaban 2,5 mg BID más aspirina 100 mg 1 vez/día (IIaB).
7.En pacientes con EAP recientemente revascularizada y con bajo riesgo de sangrado está indicada la combinación de rivaroxaban 2,5 mg BID más aspirina 100 mg 1 vez/día (IB).
Factores de RCM asociados al estilo de vida
La obesidad, la inactividad física, una inadecuada alimentación, exceso de alcohol y tabaquismo son factores de riesgo que deben considerase y evaluarse en todo paciente con riesgo CM y en la evaluación del RR (IA) Una reducción del RR jamás será completa sin tratarlos adecuadamente, bien sea por el médico tratante o por personal especializado del equipo (nutricionistas, psicólogos, técnicos de deporte o fisioterapeutas).
Para lograr minimizar la incidencia de ECV en la población, así como el RR, es necesario que los médicos concienticen la importancia de los factores de riesgo y estilos de vida, a fin de que los expliquen de forma rutinaria y sistemática en la consulta con cada paciente y sus familiares, incluyendo niños y adolescentes. Es necesario realizar campañas de difusión masivas sobre estilos de vida saludables y que se apliquen en forma efectiva las políticas de salud promovidas por las sociedades científicas, a fin de modificar la epidemiología de las ECV.
En Latinoamérica se debe evaluar lo que se ha descrito como los determinantes sociales de las ECV o riesgo social, los cuales se refieren fundamentalmente a nivel de educación, ingresos económicos, contaminación ambiental y acceso a los servicios de salud. (IA).
Autores:
Dr. Héctor Ortiz (Guatemala), Líder Emergente SIAC
Dr. Carlos Ponte (Venezuela), coordinador del Consenso Interamericano de Riesgo Residual Cardiometabólico
1 commentVer link AQUI









































1 Comment
Elizabeth Sellén Sanchén
octubre 11, 2021, 5:17 pmExcelente documento , gracias
REPLY